Ingredientes activos: insulina (insulina glulisina)
Apidra 100 Unidades / ml solución inyectable en un vial
Los prospectos de Apidra están disponibles para los siguientes tamaños de envase:- Apidra 100 Unidades / ml solución inyectable en un vial
- Apidra 100 Unidades / ml solución inyectable en cartucho
- Apidra SoloStar 100 Unidades / ml solución inyectable en pluma precargada
Indicaciones ¿Por qué se usa Apidra? ¿Para qué sirve?
Apidra es un antidiabético que se utiliza para reducir los niveles elevados de azúcar en sangre (azúcar en sangre) en adultos, adolescentes y niños de 6 años o más con diabetes mellitus. La diabetes mellitus es una enfermedad en la que el cuerpo no produce suficiente insulina para controlar el azúcar en sangre.
Apidra se produce mediante un proceso biotecnológico. Tiene un inicio de acción rápido en 10-20 minutos y una duración de acción corta de aproximadamente 4 horas.
Contraindicaciones Cuándo no debe usarse Apidra
No use Apidra
- Si es alérgico a la insulina glulisina oa cualquiera de los demás componentes de este medicamento (incluidos en la sección 6).
- Si su nivel de glucosa en sangre es demasiado bajo (hipoglucemia), siga las pautas para la hipoglucemia (consulte el recuadro al final de este prospecto).
Precauciones de uso Lo que necesita saber antes de tomar Apidra
Consulte a su médico, farmacéutico o enfermero antes de utilizar Apidra.
Siga atentamente las instrucciones sobre dosis, seguimiento (análisis de sangre), dieta y actividad física (trabajo y ejercicio) comentadas con su médico.
Grupos especiales de pacientes
Si tiene problemas de hígado o riñón, consulte a su médico, ya que puede necesitar una dosis más baja.
No hay información clínica suficiente sobre el uso de Apidra en niños menores de 6 años.
Excursiones
Antes de emprender un viaje, consulte a su médico. Es posible que deba analizar lo siguiente:
- disponibilidad de insulina en el país de destino,
- suministros suficientes de insulina, jeringas, etc.,
- almacenamiento correcto de insulina durante el viaje,
- intervalo entre las comidas y la administración de insulina durante el viaje,
- posibles efectos de cambiar la zona horaria,
- posibles riesgos de contraer nuevas enfermedades en los países visitados,
- qué hacer en situaciones de emergencia si se siente mal o se enferma.
Enfermedades y traumatismos
En las siguientes situaciones, el control de la diabetes puede requerir más atención:
- Si está enfermo o tiene lesiones graves, existe el riesgo de que aumente el nivel de azúcar en sangre (hiperglucemia).
- Si no come lo suficiente, existe el riesgo de que baje el nivel de azúcar en sangre (hipoglucemia).
En la mayoría de los casos, se requiere atención médica. Comuníquese con su médico rápidamente. Además, si tiene diabetes tipo 1 (diabetes mellitus insulinodependiente), no deje de tomar su insulina o carbohidratos. E "También es necesario mantener a las personas cerca a usted informado de su necesidad de insulina.
Algunos pacientes con diabetes mellitus tipo 2 de larga duración y enfermedad cardíaca o un accidente cerebrovascular previo tratados con pioglitazona e insulina han desarrollado insuficiencia cardíaca. Informe a su médico lo antes posible si tiene signos de insuficiencia cardíaca, como dificultad para respirar inusualmente o aumento de peso rápido o hinchazón localizada (edema).
Interacciones ¿Qué medicamentos o alimentos pueden cambiar el efecto de Apidra?
Otros medicamentos y Apidra
Algunos medicamentos pueden provocar cambios en los valores de azúcar en sangre (aumentar o disminuir, o ambos, según la situación). En cualquier caso, es necesaria una optimización de la dosis de insulina para evitar niveles de azúcar en sangre demasiado bajos o demasiado altos. Tenga cuidado al comenzar o suspender el uso de otro medicamento.
Informe a su médico o farmacéutico si está tomando, ha tomado recientemente o podría tener que tomar cualquier otro medicamento. Antes de tomar un medicamento, pregúntele a su médico si, y de qué manera, puede afectar su nivel de azúcar en sangre y si necesita tomar contramedidas.
Los medicamentos que pueden causar niveles bajos de azúcar en sangre (hipoglucemia) incluyen:
- todos los demás medicamentos utilizados para tratar la diabetes,
- Inhibidores de la enzima convertidora de angiotensina (ECA) (utilizados para tratar determinadas afecciones cardíacas o presión arterial alta),
- disopiramida (utilizada para tratar algunas enfermedades del corazón),
- fluoxetina (utilizada para tratar la depresión),
- fibratos (utilizados para reducir los niveles elevados de grasas en sangre),
- inhibidores de la monoaminooxidasa (MAO) (utilizados para tratar la depresión),
- pentoxifilina, propoxifeno, salicilatos (como aspirina, utilizados para aliviar el dolor y bajar la fiebre)
- antibióticos de sulfonamida.
Los medicamentos que pueden hacer que aumenten los niveles de azúcar en sangre (hiperglucemia) incluyen:
- corticosteroides (como la "cortisona" utilizada para tratar la inflamación),
- danazol (un fármaco que actúa sobre la ovulación),
- diazóxido (utilizado para tratar la presión arterial alta),
- diuréticos (utilizados para tratar la presión arterial alta o la retención excesiva de líquidos),
- glucagón (hormona pancreática utilizada para tratar la hipoglucemia grave),
- isoniazida (utilizada para tratar la tuberculosis),
- estrógeno y progesterona (como en la píldora anticonceptiva utilizada para el control de la natalidad),
- derivados de fenotiazina (utilizados para tratar trastornos psiquiátricos),
- somatotropina (hormona del crecimiento),
- agentes simpaticomiméticos (como epinefrina [adrenalina], salbutamol, terbutalina utilizados para tratar el asma),
- hormonas tiroideas (utilizadas para tratar trastornos de la tiroides),
- inhibidores de la proteasa (utilizados para tratar el VIH).
- medicamentos antipsicóticos atípicos (como olanzapina y clozapina).
Sus niveles de azúcar en sangre pueden bajar o subir si toma:
- betabloqueantes (utilizados para tratar la presión arterial alta),
- clonidina (utilizada para tratar la presión arterial alta),
- sales de litio (utilizadas para tratar trastornos psiquiátricos).
La pentamidina (utilizada para tratar algunas infecciones causadas por parásitos) puede causar hipoglucemia, a veces seguida de hiperglucemia.
Los betabloqueantes, como todos los demás simpaticolíticos (como clonidina, guanetidina y reserpina), pueden reducir o cancelar por completo las señales de advertencia que le ayudan a reconocer la hipoglucemia.
Si no está seguro de si está tomando alguno de estos medicamentos, consulte a su médico o farmacéutico.
Apidra con alcohol
Sus niveles de azúcar en sangre pueden bajar o subir si bebe alcohol.
Advertencias Es importante saber que:
Embarazo y lactancia
Si está embarazada o en periodo de lactancia, cree que podría estar embarazada o tiene intención de quedarse embarazada, consulte a su médico o farmacéutico antes de utilizar este medicamento.
Informe a su médico si está planeando quedarse embarazada o si ya está embarazada. Es posible que deba ajustar su dosis de insulina durante el embarazo y después del parto. Es importante controlar la diabetes con cuidado y prevenir la hipoglucemia para la salud del niño.
No existen datos o son limitados sobre el uso de Apidra en mujeres embarazadas.
Si está amamantando, consulte a su médico, ya que pueden ser necesarios cambios en la dosis de insulina y en la dieta.
Conducción y uso de máquinas
Su capacidad para concentrarse o reaccionar puede reducirse en caso de
- hipoglucemia (niveles bajos de azúcar en sangre)
- hiperglucemia (niveles altos de azúcar en sangre)
Tenga en cuenta la posibilidad de que esto ocurra en todas las situaciones en las que podría suponer un riesgo tanto para usted como para los demás (como conducir un automóvil o manejar maquinaria). Hable con su médico para que le aconseje si conduce si:
- tiene frecuentes episodios de hipoglucemia,
- los signos típicos que le ayudan a identificar una "hipoglucemia están reducidos o ausentes. Información importante sobre algunos de los componentes de Apidra
Este medicamento contiene menos de 1 mmol (23 mg) de sodio por dosis, es decir, esencialmente exento de sodio.
Apidra contiene metacresol
Apidra contiene metacresol que puede provocar reacciones alérgicas.
HIPERGLUCEMIA E HIPOGLUCEMIA
Lleve siempre consigo un poco de azúcar (al menos 20 gramos).
Lleve consigo información para indicar que es una persona con diabetes.
HIPERGLUCEMIA (niveles altos de azúcar en sangre)
Si sus niveles de azúcar en sangre son demasiado altos (hiperglucemia), es posible que no se haya inyectado suficiente insulina. ¿Por qué ocurre la hiperglucemia?
Ejemplos incluyen:
- no se ha inyectado insulina o se ha administrado una cantidad insuficiente de insulina o cuando la insulina se vuelve menos eficaz (por ejemplo, porque no se almacena correctamente),
- hace menos ejercicio de lo habitual, o está particularmente estresado (emocional o físicamente), o en caso de lesión, cirugía, infección o fiebre,
- está tomando o ha tomado algunos otros medicamentos (ver sección 2, "Apidra y otros medicamentos").
Síntomas de advertencia de hiperglucemia
Sed, aumento de la necesidad de orinar, debilidad, piel seca, enrojecimiento de la cara, pérdida del apetito, presión arterial baja, latidos cardíacos rápidos y presencia de glucosa o cuerpos cetónicos en la orina. Dolor abdominal, respiración rápida y profunda, somnolencia o incluso La pérdida de conocimiento puede indicar una condición grave (cetoacidosis) resultante de una deficiencia de insulina.
¿Qué debe hacer en caso de hiperglucemia?
Si se presenta alguno de los síntomas anteriores, controle su nivel de azúcar en sangre y orina para detectar cuerpos cetónicos. Su médico siempre debe tratar la hiperglucemia o cetoacidosis severa, generalmente en un hospital.
Hipoglucemia (niveles bajos de azúcar en sangre)
Si sus niveles de azúcar en sangre bajan demasiado, puede perder el conocimiento. Los episodios graves de hipoglucemia pueden causar un ataque cardíaco o daño cerebral y pueden poner en peligro la vida. Por lo general, debe poder reconocer cuándo sus niveles de azúcar en sangre están bajando demasiado para poder tomar las precauciones adecuadas.
¿Por qué ocurre la hipoglucemia?
Ejemplos incluyen:
- inyectado demasiada insulina,
- comidas omitidas o retrasadas,
- no está comiendo lo suficiente, o los alimentos consumidos contienen menos carbohidratos de los que se consumen normalmente (los carbohidratos son azúcar y sustancias similares al azúcar; sin embargo, los edulcorantes artificiales NO son carbohidratos),
- pérdida de carbohidratos debido a vómitos o diarrea,
- beber bebidas alcohólicas, especialmente si está comiendo poco,
- está haciendo más ejercicio de lo habitual o un tipo diferente de actividad física,
- se está recuperando de una lesión, cirugía o estrés,
- recuperándose de una enfermedad o fiebre,
- está tomando o ha tomado algunos otros medicamentos (ver sección 2, "Apidra y otros medicamentos").
La hipoglucemia también puede ocurrir más fácilmente si:
- está al comienzo de su tratamiento con insulina o ha cambiado a un tipo diferente de insulina,
- los niveles de azúcar en sangre son casi normales o muestran cambios,
- el área de la piel donde se inyecta la insulina ha cambiado (por ejemplo, del muslo a la parte superior del brazo),
- Padece una enfermedad grave del hígado o del riñón, o de otras enfermedades como el hipotiroidismo.
Síntomas de advertencia de hipoglucemia
- En el cuerpo Ejemplos de síntomas que indican que los niveles de azúcar en sangre están bajando demasiado o demasiado rápido: sudoración, piel húmeda y húmeda, ansiedad, latidos cardíacos rápidos, presión arterial alta, palpitaciones y latidos cardíacos irregulares. Estos síntomas a menudo pueden desarrollarse antes que los que indican una reducción de los niveles de azúcar en el cerebro.
- En el cerebro Ejemplos de síntomas que indican una disminución de los niveles de azúcar en el cerebro: dolor de cabeza, hambre insaciable, náuseas, vómitos, fatiga, somnolencia, alteraciones del sueño, inquietud, agresión, dificultad para concentrarse, disminución de la capacidad de reacción, estado de ánimo deprimido, confusión, dificultad para hablar (a veces afasia), alteraciones visuales, temblores, parálisis, alteraciones sensoriales (parestesia), sensación de hormigueo y entumecimiento en la boca, mareos, pérdida del autocontrol, incapacidad para mantenerse a sí mismo, convulsiones y pérdida del conocimiento.
Los primeros síntomas característicos de un estado hipoglucémico ("síntomas de advertencia") pueden variar, ser menos evidentes o incluso estar completamente ausentes si:
- es anciano,
- ha tenido diabetes durante mucho tiempo,
- sufre un cierto tipo de enfermedad neurológica (neuropatía autonómica diabética),
- después de un episodio de hipoglucemia reciente (por ejemplo, el día anterior) o si la hipoglucemia aparece lentamente,
- los niveles de glucosa en sangre son casi normales o al menos mejoran significativamente,
- está tomando o ha tomado algunos otros medicamentos (ver sección 2, "Apidra y otros medicamentos").
En estos casos, puede desarrollarse una hipoglucemia grave (incluso con pérdida del conocimiento) sin reconocerla a tiempo. Por lo tanto, aprende acerca de sus síntomas de advertencia. Si es necesario, controles de glucosa en sangre más frecuentes pueden ayudar a identificar episodios hipoglucémicos leves que de otra manera podrían pasar desapercibidos. Si no puede reconocer los síntomas de advertencia de la hipoglucemia, evite todas las situaciones (como conducir un automóvil) que puedan ser riesgosas para usted y los demás debido a la hipoglucemia.
¿Qué debe hacer en caso de hipoglucemia?
- No inyecte insulina. Tome inmediatamente de 10 a 20 g de azúcar, como glucosa, terrones de azúcar o una bebida endulzada con azúcar. Advertencia: los edulcorantes artificiales y los alimentos que contienen edulcorantes (como las bebidas dietéticas) no ayudan a tratar la hipoglucemia.
- En este punto, consume alimentos que pueden provocar una liberación de azúcar en sangre durante un período de tiempo prolongado (por ejemplo, pan o pasta). Su médico o enfermero debe discutir estas medidas con usted con anticipación.
- Si se produce otra hipoglucemia, vuelva a tomar de 10 a 20 g de azúcar.
- Hable con su médico tan pronto como note que su hipoglucemia no puede controlarse o si vuelve a ocurrir.
Dígale a sus familiares, amigos y colegas cercanos que:
Si no puede tragar o si pierde el conocimiento, se necesita una inyección de glucosa o glucagón (un medicamento que eleva los niveles de azúcar en sangre) Estas inyecciones están justificadas incluso si no está seguro de si esto ha ocurrido.
Debe controlar su nivel de azúcar en sangre inmediatamente después de tomar azúcar para confirmar que está en curso un episodio de hipoglucemia.
Posología y forma de empleo Modo de empleo Apidra: Posología
Dosis
Siga exactamente las instrucciones de administración de este medicamento indicadas por su médico. En caso de duda, consulte a su médico o farmacéutico.
Según su estilo de vida, los resultados de sus análisis de azúcar en sangre (azúcar en sangre) y su uso anterior de insulina, su médico calculará la cantidad de Apidra que necesita.
Apidra es una "insulina de acción corta. Su médico puede recomendar que la combine con una" insulina de acción prolongada o de acción intermedia ", una insulina basal o tabletas que se usan para tratar los niveles altos de azúcar en sangre.
Si cambia de "otra insulina a" insulina glulisina, es posible que su médico deba ajustar su dosis de insulina.
Muchos factores pueden afectar sus niveles de azúcar en sangre. Debe conocer estos factores para poder actuar adecuadamente en caso de cambios en los niveles de azúcar en sangre y así evitar que suban o bajen demasiado. Para obtener más información, consulte el cuadro al final de esta hoja.
Método de administración
Apidra se inyecta debajo de la piel (vía subcutánea). También puede ser administrado por vía intravenosa por personal sanitario cualificado bajo una cuidadosa supervisión médica.
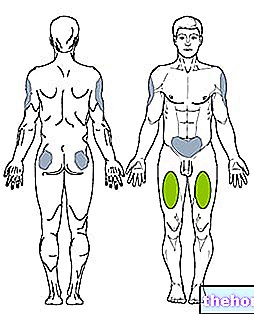
Su médico le indicará la zona más adecuada para inyectar Apidra. Apidra puede inyectarse en la pared abdominal, el muslo o el antebrazo o como perfusión continua en la pared abdominal. El efecto de la insulina será ligeramente más rápido cuando se inyecte en la pared abdominal. Como ocurre con todas las insulinas, los lugares de inyección y de perfusión deben rotarse de una inyección a otra dentro de un área elegida (abdomen, muslo o antebrazo).
Frecuencia de administración
Apidra debe administrarse poco antes o inmediatamente después de las comidas (0-15 minutos).
Instrucciones de uso correcto
Cómo usar los viales
Los viales de Apidra se utilizan con jeringas de insulina con la correspondiente escala graduada y con sistema de infusión con bomba de insulina.
Compruebe el vial antes de usarlo. Úselo únicamente si la solución es transparente, incolora y sin partículas visibles en su interior. No agite ni mezcle antes de usar.
Utilice siempre un vial nuevo si nota que su control de azúcar en sangre se ha deteriorado inesperadamente. Esto se debe a que la insulina puede haber perdido parte de su eficacia. Si cree que puede tener un problema con Apidra, haga que lo revise su médico o farmacéutico.
Si necesita mezclar dos tipos de insulina
Apidra no debe mezclarse con ninguna preparación que no sea insulina humana NPH.
Si Apidra se mezcla con insulina humana NPH, primero debe introducirse Apidra en la jeringa. La inyección debe realizarse inmediatamente después de mezclar.
Cómo manejar un sistema de infusión con bomba
Antes de usar Apidra en el sistema de bomba, debe haber recibido instrucciones detalladas sobre cómo usar el sistema de bomba. Además, debe tener información sobre qué hacer en caso de enfermedad, niveles de azúcar demasiado altos o demasiado bajos o mal funcionamiento de la bomba.
Utilice el sistema de bomba recomendado por su médico. Lea y siga las instrucciones que se proporcionan con la bomba de infusión de insulina.Siga las instrucciones de su médico sobre la velocidad de infusión basal y la cantidad de insulina en bolo que debe tomar con las comidas. Mide su glucosa en sangre con regularidad para asegurarse de que está obteniendo los beneficios de la infusión de insulina y para asegurarse de que la bomba de insulina esté funcionando correctamente.
Reemplace el equipo de infusión y el depósito al menos cada 48 horas utilizando una técnica aséptica. Estas instrucciones pueden diferir de las que se proporcionan con la bomba de infusión de insulina. Cuando utilice Apidra en su sistema de bombeo, es importante seguir siempre estas instrucciones específicas. No seguir estas instrucciones específicas puede provocar eventos adversos graves.
Apidra nunca debe mezclarse con diluyentes o cualquier otra insulina cuando se usa en una bomba.
Qué hacer en caso de mal funcionamiento o mal uso del sistema de bomba de infusión
Los problemas con la bomba o el equipo de infusión o el uso incorrecto de la bomba pueden provocar una infusión insuficiente de insulina. Esto puede conducir rápidamente a hiperglucemia y cetoacidosis diabética (acumulación de ácido en la sangre porque el cuerpo usa grasa en lugar de azúcar). Si su nivel de azúcar en sangre comienza a subir, consulte a su médico, farmacéutico o enfermero lo antes posible. Ellos le dirán qué hacer. Puede que necesite usar Apidra con jeringas o bolígrafos. Siempre debe tener disponible un sistema de administración de insulina alternativo para inyección subcutánea en caso de un mal funcionamiento del sistema de bomba.
Sobredosis Qué hacer si ha tomado demasiado Apidra
Si usa más Apidra del que debiera
Si se ha inyectado demasiado Apidra, sus niveles de azúcar en sangre pueden volverse demasiado bajos (hipoglucemia). Controle su nivel de azúcar en sangre con frecuencia. En general, para prevenir la hipoglucemia, debe ingerir comidas más abundantes y controlar el nivel de azúcar en sangre. Para obtener información sobre el tratamiento de la hipoglucemia, consulte el recuadro al final de este prospecto.
Si olvidó usar Apidra
Si ha olvidado una dosis de Apidra o no se ha inyectado suficiente insulina, sus niveles de azúcar en sangre pueden aumentar demasiado (hiperglucemia). Controle su nivel de azúcar en sangre con frecuencia. Para obtener información sobre el tratamiento de la hiperglucemia, consulte el recuadro al final de este prospecto No tome una dosis doble para compensar las dosis olvidadas.
Si interrumpe el tratamiento con Apidra
Esto puede provocar hiperglucemia grave (niveles muy altos de azúcar en sangre) y cetoacidosis (acumulación de ácido en la sangre porque el cuerpo descompone la grasa en lugar del azúcar). No interrumpa el tratamiento con Apidra sin consultar a un médico, quien le dirá lo que debe hacer.
Si tiene cualquier otra duda sobre el uso de este medicamento, consulte a su médico, farmacéutico o enfermero.
Intercambios de insulinas
Siempre debe comprobar la etiqueta de la insulina antes de cada inyección para evitar confusiones entre Apidra y otras insulinas.
Efectos secundarios ¿Cuáles son los efectos secundarios de Apidra?
Como todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran.
Efectos secundarios graves
La hipoglucemia (niveles bajos de azúcar en sangre) puede ser muy grave. La hipoglucemia es un acontecimiento adverso notificado con mucha frecuencia (puede afectar a más de 1 de cada 10 pacientes). La hipoglucemia (niveles bajos de azúcar) significa que no hay suficiente azúcar en la sangre. Si sus niveles de azúcar en sangre bajan demasiado, puede perder el conocimiento. Los episodios graves de hipoglucemia pueden causar daño cerebral y pueden poner en peligro la vida. Si tiene síntomas de niveles bajos de azúcar en sangre, tome medidas inmediatas para elevar sus niveles de azúcar en sangre. Consulte el recuadro al final de este prospecto para obtener información adicional importante sobre la hipoglucemia y cómo debe tratarse.
Si tiene los siguientes síntomas, comuníquese con su médico de inmediato:
Las reacciones alérgicas sistémicas son reacciones adversas notificadas con poca frecuencia (pueden afectar hasta 1 de cada 100 pacientes).
Alergia a la insulina generalizada: los síntomas asociados pueden incluir reacciones cutáneas extensas (erupción y picor en todo el cuerpo), edema severo de la piel o membranas mucosas (angioedema), sibilancias, presión arterial baja con latidos cardíacos rápidos y sudoración. casos de una reacción alérgica generalizada a las insulinas, incluida una reacción anafiláctica, que podría poner en peligro la vida.
La hiperglucemia significa que hay demasiada azúcar en la sangre. No se puede estimar la frecuencia de hiperglucemia. Un nivel de glucosa en sangre demasiado alto puede indicar que es posible que necesite más insulina de la que se está administrando. La hiperglucemia puede causar cetoacidosis diabética (acumulación de ácido en la sangre porque el cuerpo usa grasa en lugar de azúcar). Estos son efectos secundarios graves. Estas afecciones pueden ocurrir cuando hay un problema con la bomba de infusión o cuando se usa en un sistema de bomba correcto Esto significa que es posible que no siempre reciba suficiente insulina para tratar la diabetes.
Si esto sucede, busque ayuda médica urgente. Tenga siempre disponible un sistema de administración de insulina alternativo para inyección subcutánea (consulte la sección 3 bajo "Cómo manejar un sistema de infusión con bomba" y "Qué hacer en caso de un mal funcionamiento o mal uso del sistema de bomba de infusión"). Para obtener más información sobre los signos y síntomas de la hiperglucemia, consulte el recuadro al final de este prospecto.
Otros efectos secundarios
Efectos adversos frecuentes notificados (pueden afectar hasta 1 de cada 10 pacientes)
- Reacciones cutáneas y alérgicas en el lugar de la inyección Puede experimentar reacciones en el lugar de la inyección (como enrojecimiento, dolor inusualmente intenso al inyectar, picor, ronchas (ampollas), hinchazón o inflamación). Estas alteraciones pueden extenderse alrededor del lugar de la inyección. La mayoría de las reacciones leves a la insulina se resuelven en unos pocos días o semanas.
Efectos adversos raros notificados (pueden afectar hasta 1 de cada 1.000 pacientes)
- Cambios en la piel en el lugar de la inyección (lipodistrofia) Si se inyecta insulina con demasiada frecuencia en la misma área de la piel, el tejido graso subcutáneo debajo de esta área puede encogerse o engrosarse. La insulina que se inyecta en un lugar en tales condiciones puede no ser adecuadamente eficaz. Variar la ubicación de cada inyección puede ayudar a prevenir este tipo de cambio en la piel.
Reacciones adversas cuya frecuencia no puede estimarse a partir de los datos disponibles:
- Reacciones oculares Un cambio marcado (mejora o empeoramiento) en los niveles de azúcar en sangre puede alterar temporalmente la visión. Si tiene retinopatía proliferativa (una enfermedad ocular asociada con la diabetes), los episodios hipoglucémicos graves pueden provocar una pérdida temporal de la visión.
Notificación de efectos secundarios
Si experimenta cualquier efecto adverso, consulte a su médico, farmacéutico o enfermero. Esto incluye cualquier posible efecto adverso que no se mencione en este prospecto. También puede notificar los efectos secundarios directamente a través del sistema nacional de notificación incluido en el Apéndice V.Efectos secundarios que puede ayudar proporcionar más información sobre la seguridad de este medicamento.
Caducidad y retención
Mantenga este medicamento fuera de la vista y del alcance de los niños. No utilice este medicamento después de la fecha de caducidad que se indica en la caja y en la etiqueta del vial después de CAD / Caducidad. La fecha de caducidad se refiere al último día de ese mes.
Viales sin abrir
Conservar en nevera (entre 2 ° C y 8 ° C). No congelar. No coloque Apidra en contacto directo con el compartimento congelador o con bolsas refrigeradas. Mantenga el vial en el embalaje exterior para proteger el medicamento de la luz.
Viales abiertos
Una vez utilizado, el vial se puede almacenar hasta 4 semanas en el envase original por debajo de 25 ° C protegido del calor directo o la luz directa. No use el vial después de este período. Se recomienda anotar la fecha del primer uso en la etiqueta del vial.
No use este medicamento si la solución no parece clara e incolora.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que no necesita, ya que esto ayudará a proteger el medio ambiente.
Composición y forma farmacéutica
Qué contiene Apidra
- El principio activo es insulina glulisina Cada ml de solución contiene 100 Unidades de insulina glulisina (equivalente a 3,49 mg) Cada vial contiene 10 ml de solución inyectable, equivalente a 1000 Unidades.
- Los demás componentes son: metacresol (ver sección 2 "Apidra contiene"), cloruro de sodio (ver sección 2 "Información importante sobre algunos de los componentes de Apidra"), trometamol, polisorbato 20, ácido clorhídrico concentrado, hidróxido de sodio, agua para preparaciones. inyectable.
Aspecto de Apidra y contenido del envase
Apidra 100 Unidades / ml solución inyectable en vial es una solución acuosa transparente e incolora sin partículas visibles.
Cada vial contiene 10 ml de solución (1000 Unidades). Se encuentran disponibles envases de 1, 2, 4 y 5 viales. Es posible que no se comercialicen todos los tamaños de envases.
Prospecto fuente: AIFA (Agencia Italiana de Medicamentos). Contenido publicado en enero de 2016. Es posible que la información presente no esté actualizada.
Para tener acceso a la versión más actualizada, es recomendable acceder al sitio web de la AIFA (Agencia Italiana de Medicamentos). Descargo de responsabilidad e información útil.
01.0 NOMBRE DEL MEDICAMENTO
SOLUCIÓN APIDRA PARA INYECCIÓN EN VIAL
02.0 COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada ml contiene 100 Unidades de insulina glulisina (equivalente a 3,49 mg).
Cada vial contiene 10 ml de solución inyectable equivalente a 1.000 Unidades.
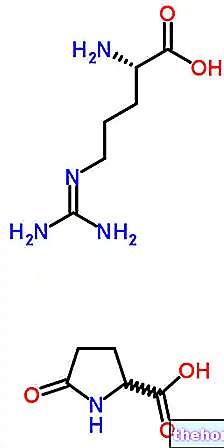
La insulina glulisina se produce mediante tecnología de ADN recombinante en Escherichia coli.
Para consultar la lista completa de excipientes, ver sección 6.1.
03.0 FORMA FARMACÉUTICA
Solución inyectable en un vial.
Solución acuosa, transparente e incolora.
04.0 INFORMACIÓN CLÍNICA
04.1 Indicaciones terapéuticas
Tratamiento de pacientes adultos, adolescentes y niños a partir de 6 años con diabetes mellitus, donde se requiera tratamiento con insulina.
04.2 Posología y forma de administración
Dosis
La potencia de esta preparación se expresa en unidades. Estas unidades se refieren únicamente a Apidra y no corresponden a las UI ni a las unidades utilizadas para expresar la potencia de otros análogos de insulina (ver sección 5.1).
Apidra se debe utilizar en regímenes terapéuticos que incluyan una insulina de acción intermedia o de acción lenta o un análogo de insulina basal y se puede utilizar concomitantemente con hipoglucemiantes orales.
La dosis de Apidra debe establecerse específicamente para cada paciente.
Poblaciones especiales
Insuficiencia renal
Las propiedades farmacocinéticas de la insulina glulisina generalmente se mantienen en pacientes con insuficiencia renal, sin embargo, los requerimientos de insulina pueden verse reducidos en presencia de insuficiencia renal (ver sección 5.2).
Insuficiencia hepática
Las propiedades farmacocinéticas de la insulina glulisina no se han estudiado en pacientes con función hepática alterada. En pacientes con función hepática alterada, la necesidad de insulina puede disminuir debido a la gluconeogénesis alterada y al metabolismo reducido de la insulina.
Personas mayores
Hay datos farmacocinéticos limitados en pacientes de edad avanzada con diabetes mellitus. El deterioro de la función renal puede provocar una reducción de los requisitos de insulina.
Población pediátrica
No hay información clínica suficiente sobre el uso de Apidra en niños menores de 6 años.
Método de administración
Vía intravenosa
Apidra se puede administrar por vía intravenosa. Esto debe ser realizado por personal sanitario cualificado.
Apidra no debe mezclarse con solución de glucosa o solución de Ringer ni con otras insulinas.
Vía subcutánea
Apidra debe administrarse mediante inyección subcutánea poco antes o inmediatamente después de las comidas (0 - 15 minutos) o con una bomba de infusión subcutánea continua.
Apidra debe administrarse por vía subcutánea en la pared abdominal, muslo o músculo deltoides o mediante perfusión continua en la pared abdominal. Los lugares de inyección e infusión deben rotarse entre cada inyección dentro de un área "adecuada" para la inyección (abdomen, muslo o músculo deltoides). La velocidad de absorción y, por lo tanto, el inicio del efecto y la duración de la acción pueden verse afectados por el lugar de la inyección, el ejercicio y otras variables.
La inyección subcutánea en la pared abdominal asegura una absorción ligeramente más rápida que en otros lugares de inyección (ver sección 5.2).
Se necesita precaución para asegurarse de que no se haya penetrado un recipiente. Después de la inyección, no se debe masajear el lugar de la inyección. Se debe instruir a los pacientes sobre la técnica de inyección correcta.
Cuando se utiliza con una bomba de infusión de insulina, Apidra no debe mezclarse con diluyentes ni con ninguna otra insulina.
Mezclar con otras insulinas
Apidra, cuando se administra por inyección subcutánea, no debe mezclarse con otros medicamentos, excepto la insulina NPH humana.
Para obtener más información sobre la manipulación, ver sección 6.6.
04.3 Contraindicaciones
Hipersensibilidad al principio activo oa alguno de los excipientes incluidos en la sección 6.1.
Hipoglucemia
04.4 Advertencias especiales y precauciones de uso apropiadas
El cambio del paciente a otro tipo o marca de insulina debe realizarse bajo una cuidadosa supervisión médica. Los cambios en la concentración, la marca (fabricante), el tipo (normal, protamina neutra Hagedorn [NPH], lenta, de larga duración, etc.), el origen (animal, humano, análogo de insulina humana) y / o el método de fabricación pueden determinar la necesidad. para modificar la dosis El tratamiento concomitante con antidiabéticos orales puede requerir ajustes de dosis.
El uso de dosis inadecuadas o la interrupción del tratamiento, especialmente en pacientes diabéticos insulinodependientes, puede causar hiperglucemia y cetoacidosis diabética, condiciones potencialmente fatales.
Hipoglucemia
El tiempo de aparición de la hipoglucemia depende del perfil de acción de las insulinas utilizadas y podría, por tanto, cambiar cuando se cambia el régimen terapéutico.
Las condiciones que pueden hacer que los primeros signos de advertencia de hipoglucemia sean diferentes o menos obvios incluyen: diabetes de larga duración, terapia intensificada con insulina, neuropatía diabética, medicamentos como betabloqueantes o cambio de insulina animal a humana.
También pueden ser necesarios ajustes de dosis si los pacientes aumentan la intensidad de su actividad física o realizan cambios en su régimen dietético habitual. El ejercicio inmediatamente después de las comidas puede aumentar el riesgo de hipoglucemia.
Si se produce un episodio de hipoglucemia después de la inyección de análogos de insulina de acción rápida, esto puede ocurrir antes que con la insulina humana soluble.
Las reacciones hipoglucémicas o hiperglucémicas no corregidas pueden provocar pérdida del conocimiento, coma o la muerte.
Los requisitos de insulina pueden alterarse durante una enfermedad o en presencia de trastornos emocionales.
Errores de administración de medicamentos
Se han notificado errores de medicación en los que se han administrado accidentalmente otras insulinas, en particular insulinas de acción prolongada, en lugar de insulina glulisina. La etiqueta de la insulina siempre debe revisarse antes de cada inyección para evitar errores de medicación entre la insulina glulisina y otras insulinas.
Excipientes
Este medicamento contiene menos de 1 mmol (23 mg) de sodio por dosis, es decir, esencialmente exento de sodio.
Apidra contiene metacresol que puede provocar reacciones alérgicas.
Combinación de Apidra con pioglitazona
Se han notificado casos de insuficiencia cardíaca cuando se utilizó pioglitazona en combinación con insulina, especialmente en pacientes con factores de riesgo de desarrollar insuficiencia cardíaca. Esto debe tenerse en cuenta si se establece un tratamiento con la combinación de pioglitazona y Apidra. Si se usa la combinación, los pacientes deben ser observados para detectar signos y síntomas de insuficiencia cardíaca, aumento de peso y edema.
Se debe suspender la pioglitazona si se produce algún deterioro de los síntomas cardíacos.
04.5 Interacciones con otros medicamentos y otras formas de interacción
Aún no se han realizado estudios de interacción farmacocinética. Sobre la base del conocimiento empírico de medicamentos similares, es poco probable que existan interacciones medicamentosas de relevancia clínica.
Ciertas sustancias afectan el metabolismo de la glucosa y pueden requerir un ajuste de la dosis de insulina glulisina y una monitorización especialmente cuidadosa.
Las sustancias capaces de potenciar la actividad hipoglucémica y aumentar la susceptibilidad a la hipoglucemia incluyen: agentes antidiabéticos orales, inhibidores de la enzima convertidora de angiotensina (ECA), disopiramida, fibratos, fluoxetina, inhibidores de la monoamino oxidasa (MAO), pentoxifilina, propoxifeno, salicilatos y sulfonamida.
Las sustancias que pueden reducir la actividad hipoglucémica incluyen: corticosteroides, danazol, diazóxido, diuréticos, glucagón, isoniazida, derivados de fenotiazina, somatropina, simpaticomiméticos (por ejemplo, epinefrina [adrenalina], salbutamol, terbutalina), hormonas tiroideas, estrógenos, por ejemplo, inhibidores de la proteasa orales) y antipsicóticos atípicos (por ejemplo, olanzapina y clozapina).
Los betabloqueantes, la clonidina, las sales de litio o el alcohol pueden potenciar o debilitar la actividad hipoglucemiante de la insulina. La pentamidina puede causar hipoglucemia, que a veces puede ir seguida de hiperglucemia.
Además, bajo la influencia de simpaticolíticos como betabloqueantes, clonidina, guanetidina y reserpina, los signos de contrarregulación adrenérgica pueden estar reducidos o ausentes.
04.6 Embarazo y lactancia
El embarazo
No existen datos o son limitados (resultados de menos de 300 embarazos) del uso de insulina glulisina en mujeres embarazadas.
Los estudios de reproducción en animales no han revelado diferencias entre la insulina glulisina y la insulina humana en términos de embarazo, desarrollo embriofetal, parto o desarrollo posnatal (ver sección 5.3).
Se debe tener precaución al prescribir el medicamento a mujeres embarazadas. Es esencial una monitorización precisa de la glucosa en sangre.
Es fundamental que las pacientes con diabetes preexistente o gestacional mantengan un buen control metabólico durante el embarazo. Los requerimientos de insulina pueden disminuir durante el primer trimestre del embarazo y generalmente aumentar durante el segundo y tercer trimestre.
Inmediatamente después del parto, la necesidad de insulina se reduce rápidamente.
Hora de la comida
No se sabe si la insulina glulisina se excreta en la leche materna, pero la insulina no suele pasar a la leche materna y no se absorbe después de la administración oral.
La lactancia puede requerir ajustes en la dosis de insulina y la dieta.
Fertilidad
Los estudios de reproducción animal con insulina glulisina no mostraron efectos adversos sobre la fertilidad.
04.7 Efectos sobre la capacidad para conducir y utilizar máquinas
La capacidad del paciente para concentrarse y reaccionar puede verse afectada después de una hipoglucemia o hiperglucemia o, por ejemplo, como resultado de una "discapacidad visual. Esto podría constituir un riesgo en situaciones en las que las habilidades antes mencionadas son de especial importancia (por ejemplo, conducir y utilizar máquinas"). ).
Se debe informar a los pacientes sobre la necesidad de tomar las precauciones adecuadas para evitar la aparición de hipoglucemias mientras conducen, lo que es de especial relevancia en los casos en los que el conocimiento de los síntomas de hipoglucemia es reducido o ausente o hay episodios frecuentes. Hipoglucemia. Es importante tener en cuenta si es apropiado o no conducir en estas circunstancias.
04.8 Efectos indeseables
Resumen del perfil de seguridad
La hipoglucemia, que es la reacción adversa más frecuente con la terapia con insulina, puede ocurrir si la dosis de insulina es demasiado alta en relación con el requerimiento de insulina.
Tabla de reacciones adversas
Las siguientes reacciones adversas relacionadas con el fármaco de los ensayos clínicos se enumeraron por sistema de clasificación de órganos en orden de incidencia decreciente (muy frecuentes: ≥1 / 10; frecuentes: ≥1 / 100,
Dentro de cada clase de frecuencia, las reacciones adversas se notifican en orden decreciente de gravedad.
Descripción de reacciones adversas seleccionadas
Trastornos del metabolismo y de la nutrición.
Los síntomas de la hipoglucemia suelen aparecer de repente. Pueden incluir sudores fríos, piel pálida y fría, fatiga, nerviosismo o temblores, ansiedad, cansancio o debilidad inusual, confusión, dificultad para concentrarse, somnolencia, hambre excesiva, cambios visuales, dolor de cabeza, náuseas y palpitaciones. La hipoglucemia puede volverse muy grave y provocar la pérdida del conocimiento y / o convulsiones y puede provocar un deterioro temporal o permanente de la función cerebral o incluso la muerte.
Trastornos de la piel y del tejido subcutáneo
Durante el tratamiento con insulina pueden producirse reacciones de hipersensibilidad local (enrojecimiento, hinchazón y picor en el lugar de la inyección). Estas reacciones suelen ser transitorias y suelen desaparecer con la continuación del tratamiento.
La lipodistrofia puede ocurrir en el lugar de la inyección como resultado de no cambiar los puntos de inyección dentro de un área.
Desordenes generales y condiciones administrativas del sitio
Las reacciones de hipersensibilidad sistémica pueden incluir urticaria, opresión en el pecho, disnea, dermatitis alérgica y prurito. Los casos graves de alergia generalizada, incluidas las reacciones anafilácticas, pueden poner en peligro la vida.
04.9 Sobredosis
Síntomas
La hipoglucemia puede ocurrir debido a un exceso de actividad de la insulina relacionada con la ingesta de alimentos y el consumo de energía.
No existen datos específicos sobre la sobredosis de insulina glulisina. Sin embargo, la hipoglucemia puede ocurrir en etapas secuenciales.
Tratamiento
Los episodios de hipoglucemia leve pueden tratarse mediante la administración oral de glucosa o productos ricos en azúcar. Por ello, se recomienda que el paciente diabético lleve siempre consigo terrones de azúcar, caramelos, galletas o zumos de frutas azucarados.
Los episodios hipoglucémicos graves, en los que el paciente pierde el conocimiento, pueden tratarse con glucagón intramuscular o subcutáneo (0,5 mg a 1 mg) administrado por una persona debidamente capacitada, o con glucosa intravenosa administrada por un médico calificado. Si el paciente no responde al glucagón en 10-15 minutos, también debe administrarse glucosa intravenosa.
Una vez recuperado el estado de conciencia, se recomienda la administración de carbohidratos por vía oral para prevenir recaídas.
Después de la inyección de glucagón, el paciente debe ser monitoreado en el hospital para determinar el motivo del ataque hipoglucémico severo y prevenir otros episodios similares.
05.0 PROPIEDADES FARMACOLÓGICAS
05.1 Propiedades farmacodinámicas
Grupo farmacoterapéutico: fármacos utilizados en diabetes, insulinas y análogos inyectables, de acción rápida. Código ATC: A10AB06
Mecanismo de acción
La insulina glulisina es un análogo recombinante de la insulina humana equipotente a la insulina humana regular. La insulina glulisina tiene un inicio de acción más rápido y una duración de acción más corta que la insulina humana regular.
La actividad principal de las insulinas y los análogos de la insulina, incluida la insulina glulisina, es la regulación del metabolismo de la glucosa. Las insulinas reducen la glucosa en sangre estimulando la captación periférica de glucosa, especialmente de los músculos esqueléticos y el tejido adiposo, e inhibiendo la producción de glucosa hepática. La insulina inhibe la lipólisis en los adipocitos , inhibe la proteólisis y aumenta la síntesis de proteínas.
Los estudios en voluntarios sanos y pacientes diabéticos han demostrado que la insulina glulisina exhibe un inicio de acción más rápido y una duración de acción más corta que la insulina humana regular después de la administración subcutánea. Cuando se inyecta insulina glulisina debajo de la piel, la actividad hipoglucemiante comenzará en 10 a 20 minutos. Después de la administración intravenosa, se observó un inicio de acción más rápido y una duración de acción más corta, así como una mayor respuesta máxima, en comparación con la administración subcutánea. Las actividades hipoglucémicas de la insulina glulisina y la insulina humana regular son equipotentes cuando se administran por vía intravenosa.
Una unidad de insulina glulisina exhibe la misma actividad hipoglucémica que una unidad de insulina humana regular.
Proporcionalidad de la dosis
En un estudio de 18 sujetos masculinos con diabetes mellitus tipo 1 con edades comprendidas entre 21 y 50 años, la insulina glulisina mostró un efecto hipoglucemiante proporcional a la dosis en el rango de dosis terapéutica de 0,075 a 0,15. Unidades / kg y un aumento menos que proporcional en la disminución de la glucosa en sangre efecto con dosis de 0,3 Unidades / kg o superiores, como para la insulina humana.
La insulina glulisina actúa aproximadamente dos veces más rápido que la insulina humana regular y completa el efecto reductor de la glucosa en sangre 2 horas antes que la insulina humana regular.
Un estudio de fase I en pacientes con diabetes mellitus tipo I examinó los perfiles hipoglucémicos de la insulina glulisina y la insulina humana regular administrada por vía subcutánea a dosis de 0,15 Unidades / kg, en diferentes momentos en relación con una comida estándar de 15 minutos.
Los datos indicaron que la insulina glulisina administrada 2 minutos antes de una comida logra el mismo control glucémico posprandial que la insulina humana regular administrada 30 minutos antes de una comida. Cuando se administró 2 minutos antes de las comidas, la insulina glulisina proporcionó un mejor control después de las comidas que la insulina humana regular administrada 2 minutos antes de las comidas. La insulina glulisina tomada 15 minutos después del inicio de una comida proporciona un control glucémico similar al de la insulina humana regular administrada 2 minutos antes de una comida.
Efecto hipoglucemiante medio durante un período de 6 horas en 20 pacientes con diabetes mellitus tipo 1. Insulina glulisina administrada 2 minutos (GLULISINA-antes) antes del inicio de la comida en comparación con insulina humana regular administrada 30 minutos (REGULAR-30 min) antes de la inicio de la comida y en comparación con la insulina humana regular administrada 2 minutos (REGULAR antes) antes de la comida. Insulina glulisina administrada 15 minutos (GLULISIN-después) después del inicio de la comida en comparación con insulina humana regular administrada 2 minutos (REGULAR-antes) antes del inicio de la comida. En el eje x, cero (flecha) corresponde al " comienzo de una comida de 15 minutos.
Obesidad
Un estudio de fase I realizado con insulina glulisina, lispro e insulina humana regular en una población obesa demostró que la insulina glulisina conserva sus propiedades de acción rápida. En este estudio, el tiempo hasta el 20% del AUC total y del AUC (0-2h) representa La actividad hipoglucemiante temprana fue de 114 minutos y 427 mg / kg para la insulina glulisina, 121 minutos y 354 mg / kg para la insulina lispro, 150 minutos y 197 mg / kg, respectivamente. kg para la insulina humana regular. inyección de 0,3 Unidades / kg de insulina glulisina (GLULISINA) o insulina lispro (LISPRO) o insulina humana regular (REGULAR) en una población obesa.
Otro estudio de fase I con insulina glulisina e insulina lispro en una población de 80 sujetos no diabéticos con una amplia gama de índices de masa corporal (18-46 kg / m2) mostró que la acción rápida se mantiene generalmente a través de una amplia gama de índices de masa corporal. (IMC), mientras que el efecto hipoglucémico total disminuye con el aumento de la obesidad.
El rango medio total para el AUC de GIR, entre 0-1 hora, fue de 102 ± 75 mg / kg y 158 ± 100 mg / kg, respectivamente, tras la administración de 0,2 y 0,4 Unidades / kg de insulina glulisina. Y respectivamente 83,1 ± 72,8 mg / kg y 112,3 ± 70,8 mg / kg tras la administración de 0,2 y 0,4 Unidades / kg de insulina lispro.
Un estudio de fase I en 18 pacientes obesos con diabetes mellitus tipo 2 (IMC entre 35 y 40 kg / m2) tratados con insulina glulisina e insulina lispro [IC del 90%: 0,81, 0,95 (p =
Eficacia clínica y seguridad
Diabetes mellitus tipo 1 - Adultos
En un ensayo clínico de fase III de 26 semanas que comparó insulina glulisina con insulina lispro, ambas inyectadas por vía subcutánea poco antes de una comida (0-15 minutos) en pacientes con diabetes mellitus tipo 1 que usaban insulina glargina como insulina basal, la insulina glulisina fue comparable a la insulina lispro. en el control glucémico, como lo demuestran los cambios en los niveles de hemoglobina glucosilada (expresados como equivalente de HbA1c) desde el inicio hasta el punto final. Se observaron valores de glucosa en sangre comparables obtenidos por autocontrol. No se requirió un aumento de la dosis de insulina basal con la insulina glulisina en comparación con la insulina lispro.
Un estudio clínico de fase III de 12 semanas en pacientes con diabetes mellitus tipo I tratados con insulina glargina como terapia basal indica que la administración de insulina glulisina inmediatamente después de una comida proporciona una "eficacia comparable a la de antes de la comida". Comida de insulina glulisina (0-15 minutos) o insulina regular (30-45 minutos).
En la población por protocolo, se observó una reducción significativamente mayor en la hemoglobina glucosilada en el grupo de glulisina antes de las comidas que en el grupo de insulina regular.
Diabetes mellitus tipo 1: pacientes pediátricos
Un estudio clínico de fase III de 26 semanas comparó insulina glulisina con insulina lispro, ambas inyectadas por vía subcutánea poco antes de una comida (0-15 minutos) en niños (4-5 años: n = 9; 6-7 años: n = 32 y 8 -11 años: n = 149) y en adolescentes (12-17 años: n = 382) con diabetes mellitus tipo 1 que utilizan insulina glargina o insulina NPH como insulina basal.
La insulina glulisina fue comparable a la insulina lispro en el control glucémico, como lo demuestran los cambios en los niveles de hemoglobina glucosilada (GHb expresada como equivalente de HbA1c) desde el inicio hasta el punto final, y los valores de autocontrol de glucosa en sangre.
No hay información clínica suficiente sobre el uso de Apidra en niños menores de 6 años.
Diabetes mellitus tipo 2 - Adultos
Se realizó un estudio de fase III de 26 semanas seguido de un estudio de seguridad extendido de 26 semanas para comparar la insulina glulisina (0-15 minutos antes de una comida) con la insulina humana regular (30-45 minutos antes) inyectada por vía subcutánea en pacientes con diabetes tipo 2. mellitus utilizando insulina NPH como insulina basal El índice de masa corporal (IMC) medio de los pacientes fue de 34,55 kg / m2. La insulina glulisina fue comparable a la insulina humana regular con respecto a los cambios desde el inicio hasta el punto final de 6 meses en la hemoglobina glucosilada (expresada como equivalente de HbA1c) (-0,46% para insulina glulisina y -0,30% para insulina humana regular, p = 0,0029) y desde el inicio hasta el punto final a los 12 meses (-0,23% para insulina glulisina y -0,13% para insulina humana regular, diferencia no significativa).En este estudio, la mayoría de los pacientes (79%) mezclaron insulina de acción corta con insulina NPH inmediatamente antes de la inyección y el 58% de los sujetos estaban usando agentes hipoglucemiantes orales en la aleatorización y se les indicó que continuaran tomándola en la misma dosis.
Raza y género
En ensayos clínicos controlados en adultos, la insulina glulisina no mostró diferencias en seguridad y eficacia en análisis de subgrupos basados en raza o sexo.
05.2 "Propiedades farmacocinéticas
En la insulina glulisina, la sustitución del aminoácido asparagina de la insulina humana en la posición B3 por lisina y de la lisina en la posición B29 por ácido glutámico favorece una absorción más rápida.
En un estudio de 18 sujetos varones con diabetes mellitus tipo 1 de entre 21 y 50 años, la insulina glulisina mostró proporcionalidad relacionada con la dosis durante la exposición inicial, máxima y total en el rango de dosis de 0,075 y 0,4 Unidades / kg.
Absorción y biodisponibilidad
Los perfiles farmacocinéticos en voluntarios sanos y pacientes diabéticos (tipo 1 o 2) demostraron que la absorción de insulina glulisina fue aproximadamente dos veces más rápida con una concentración máxima aproximadamente dos veces más alta que con la insulina humana regular.
En un estudio en pacientes con diabetes mellitus tipo 1 después de la administración subcutánea de 0,15 Unidades / kg, para la insulina glulisina el Tmax fue de 55 minutos y la Cmax fue de 82 ± 1,3 mcUnits / ml en comparación con un Tmax de 82 minutos y una Cmax de 46 ± 1,3 mcUnidades / ml para insulina humana regular. El tiempo medio de residencia de la insulina glulisina fue más corto (98 min) que el de la insulina humana regular (161 min).
Perfil farmacocinético de insulina glulisina e insulina humana regular en pacientes con diabetes mellitus tipo 1 tras una dosis de 0,15 Unidades / kg.
En un estudio en pacientes con diabetes mellitus tipo 2 después de la administración subcutánea de 0,2 unidades / kg de insulina glulisina, la Cmáx fue de 91 μm / ml con un rango intercuartílico de 78 a 104 μm / ml.
Cuando se inyectó insulina glulisina por vía subcutánea en el abdomen, el músculo deltoides y el muslo, los perfiles de tiempo-concentración fueron similares con una absorción ligeramente más rápida en el abdomen que en el muslo.Las zonas deltoides mostraron valores intermedios (ver sección 4.2). La biodisponibilidad absoluta (70%) de la insulina glulisina fue similar en diferentes lugares de administración y de baja variabilidad intraindividual (11% CV). La administración intravenosa en bolo de insulina glulisina resultó en una mayor exposición sistémica en comparación con la "inyección subcutánea, con una Cmax aproximadamente 40 veces mayor.
Obesidad
Otro estudio de Fase I con insulina glulisina e insulina lispro realizado en una población de 80 sujetos no diabéticos con una amplia gama de índices de masa corporal (18-46 kg / m2) mostró que la absorción rápida y la exposición total generalmente se mantienen en un " amplia gama de índices de masa corporal ".
El tiempo hasta el 10% de la exposición total al INS se logró temprano, en aproximadamente 5-6 minutos, luego de la administración de insulina glulisina.
Distribución y eliminación
La distribución y eliminación de la insulina glulisina y la insulina humana regular después de la administración intravenosa son similares con volúmenes de distribución de 13 litros y 22 litros y las vidas medias correspondientes son de 13 y 18 minutos, respectivamente.
Después de la administración subcutánea, la insulina glulisina se elimina más rápidamente que la insulina humana regular con una vida media aparente de 42 minutos en comparación con 86 minutos. En una revisión de múltiples estudios de insulina glulisina en sujetos sanos o en sujetos con diabetes mellitus. Tipo 1 o 2, la vida media aparente estuvo entre 37 y 75 minutos (rango intercuartílico).
La insulina glulisina demostró una baja unión a proteínas plasmáticas similar a la observada con la insulina humana.
Poblaciones especiales
Insuficiencia renal
En un estudio clínico realizado en sujetos no diabéticos que cubría un amplio rango de función renal (CrCl> 80 ml / min, 30-50 ml / min,
Insuficiencia hepática
No se han estudiado las propiedades farmacocinéticas en pacientes con insuficiencia hepática.
Personas mayores
Se dispone de datos farmacocinéticos muy limitados en pacientes de edad avanzada con diabetes mellitus.
Niños y adolescentes
Se evaluaron las propiedades farmacocinéticas y farmacodinámicas de la insulina glulisina en niños (7-11 años) y adolescentes (12-16 años) con diabetes mellitus tipo 1. La insulina glulisina se absorbió rápidamente en ambos grupos de edad. los observados en adultos (ver sección 4.2) Cuando se administró inmediatamente antes de una comida, la insulina glulisina proporcionó un mejor control posprandial que la insulina humana regular, como en adultos (ver sección 5.1) El rango glucémico (AUC 0-6h) fue de 641 mg. h.dl-1 para insulina glulisina y 801 mg.h.dl-1 para insulina humana regular.
05.3 Datos preclínicos sobre seguridad
Los datos de los estudios no clínicos no revelaron datos de toxicidad particular distintos de los relacionados con la actividad farmacodinámica de la disminución de la glucosa en sangre (hipoglucemia), distintos de los de la insulina humana regular o de relevancia clínica para los seres humanos.
06.0 INFORMACIÓN FARMACÉUTICA
06.1 Excipientes
Metacresol
Cloruro de sodio
Trometamol
Polisorbato 20
Ácido clorhídrico concentrado
Hidróxido de sodio
Agua para preparaciones inyectables
06.2 Incompatibilidad
Vía subcutánea
En ausencia de estudios de compatibilidad, este medicamento no debe mezclarse con otros medicamentos excepto la insulina NPH humana.
Cuando se utiliza con una bomba de infusión, Apidra no debe mezclarse con otros medicamentos.
Vía intravenosa
Se descubrió que Apidra es incompatible con la solución de glucosa al 5% y la solución de Ringer y, por lo tanto, no debe usarse con estas soluciones. No se ha estudiado el uso de otras soluciones.
06.3 Período de validez
2 años.
Periodo de validez después del primer uso del vial.
El producto puede almacenarse hasta 4 semanas por debajo de 25 ° C protegido del calor directo o la luz directa. Mantenga el vial en el embalaje exterior para proteger el medicamento de la luz.
Se recomienda escribir en la etiqueta la fecha en la que se utiliza por primera vez el contenido del vial.
Validez para uso intravenoso
La insulina glulisina para uso intravenoso a una concentración de 1 Unidad / ml es estable entre 15 ° C y 25 ° C durante 48 horas (ver sección 6.6).
06.4 Precauciones especiales de conservación
Viales sin abrir
Conservar en nevera (entre 2 ° C y 8 ° C).
No congelar.
No coloque Apidra en contacto directo con el compartimento congelador o con bolsas refrigeradas.
Mantenga el vial en el embalaje exterior para proteger el medicamento de la luz.
Viales abiertos
Para las condiciones de almacenamiento después de la primera apertura del medicamento, ver sección 6.3.
06.5 Naturaleza del envase primario y contenido del envase.
10 ml de solución en un vial (vidrio incoloro tipo I), con tapón (cápsula de aluminio con pestaña, caucho elastomérico de clorobutilo) y cápsula flip-off de polipropileno. Se encuentran disponibles envases de 1, 2, 4 y 5 viales.
Es posible que no se comercialicen todos los tamaños de envases.
06.6 Instrucciones de uso y manipulación
Vía subcutánea
Los viales de Apidra se deben utilizar con jeringas de insulina con la escala unitaria correspondiente o con un sistema de infusión con bomba (ver sección 4.2).
Compruebe el vial antes de su uso. La solución sólo debe utilizarse si es transparente, incolora, sin partículas visibles. Como Apidra es una solución, no es necesaria una resuspensión antes de su uso.
Siempre debe comprobarse la etiqueta de la insulina antes de cada inyección para evitar errores de medicación entre la insulina glulisina y otras insulinas (ver sección 4.4).
Mezclar con otras insulinas
Cuando se mezcla con insulina humana NPH, Apidra debe introducirse primero en la jeringa La inyección debe administrarse inmediatamente después de la mezcla, ya que no hay datos sobre la mezcla mucho antes de la inyección.
Bomba de infusión subcutánea continua
Apidra se puede utilizar para la infusión subcutánea continua de insulina (ISCI) en sistemas de bombeo adecuados para infundir insulina con catéteres y depósitos adecuados.
Los pacientes que utilizan CSII deben recibir instrucciones completas sobre el uso del sistema de bomba. El equipo de infusión y el depósito deben reemplazarse cada 48 horas utilizando técnicas asépticas.
Los pacientes que toman Apidra a través de CSII deben tener una "insulina alternativa disponible en caso de mal funcionamiento de la bomba".
Vía intravenosa
Apidra se debe utilizar a una concentración de 1 Unidad / ml de insulina glulisina en sistemas de perfusión con solución para perfusión de cloruro de sodio 9 mg / ml (0,9%) con o sin cloruro de potasio 40 mmol / l utilizando bolsas de perfusión de plástico coextruidas de poliolefina / poliamida con una línea de infusión dedicada. La insulina glulisina para uso intravenoso a una concentración de 1 Unidad / ml es estable a temperatura ambiente durante 48 horas.
Después de la dilución para uso intravenoso, la solución debe inspeccionarse visualmente para detectar la presencia de partículas en suspensión antes de la administración. Solo debe usarse si la solución es transparente e incolora, no debe usarse si está turbia o con partículas visibles.
Se descubrió que Apidra es incompatible con la solución de glucosa al 5% y la solución de Ringer y, por lo tanto, no debe usarse con estas soluciones. No se ha estudiado el uso de otras soluciones.
07.0 TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
Sanofi-Aventis Deutschland GmbH
D-65926 Fráncfort del Meno
Alemania.
08.0 NÚMERO DE AUTORIZACIÓN DE COMERCIALIZACIÓN
EU / 1/04/285 / 001-004
036684013
036684025
036684037
036684049
09.0 FECHA DE LA PRIMERA AUTORIZACIÓN O RENOVACIÓN DE LA AUTORIZACIÓN
Fecha de la primera autorización: 27 de septiembre de 2004
Fecha de la última renovación: 20 de agosto de 2009