Generalidad
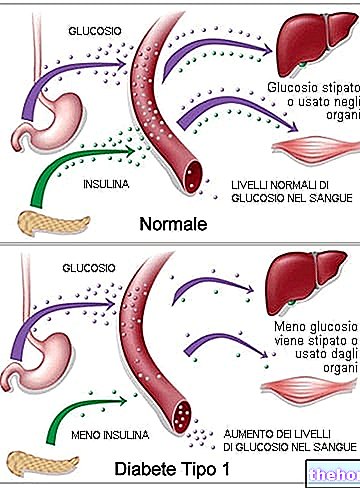
La cetoacidosis diabética es una complicación grave de la diabetes mellitus, en particular de la diabetes insulinodependiente (tipo I y, más raramente, tipo II); de hecho, es causada por una deficiencia absoluta de insulina, en respuesta a la cual el organismo produce cantidades significativas de cuerpos cetónicos.

Causas
Cuando la glucosa no ingresa a las células, estas se adaptan para utilizar principalmente ácidos grasos, cuyo metabolismo, en ausencia de cantidades intracelulares adecuadas de glucosa, se orienta hacia la síntesis de sustancias llamadas cetonas o cuerpos cetónicos.
Al mismo tiempo, dada la falta de azúcar, estamos asistiendo absurdamente a una "exaltada secreción de hormonas contrainsulares (glucagón, catecolaminas, cortisol y GH), que estimulan la síntesis de glucosa (gluconeogénesis y glucogenólisis); el azúcar recién formado es entonces se vierte en la circulación donde, al no poder ingresar a las células debido a la ausencia de insulina, agrava la condición de hiperglucemia.
La acumulación de cuerpos cetónicos en sangre, la hiperglucemia y la deficiencia de insulina, determinan por tanto los síntomas y complicaciones característicos de la cetoacidosis diabética, que en situaciones extremas pueden llegar a ser fatales.
La cetoacidosis diabética es una complicación aguda de la diabetes mellitus, que causa hiperglucemia (niveles altos de glucosa en sangre), cetonemia (acumulación de cuerpos cetónicos en la sangre) y acidosis metabólica.
Diferencias de la cetosis en personas sanas
Una situación similar, pero mucho menos grave (estamos hablando simplemente de cetosis y no de cetoacidosis), ocurre en personas que siguen una dieta particularmente baja en carbohidratos o que llevan mucho tiempo en ayunas.
La diferencia entre estas situaciones y la cetoacidosis de los diabéticos es que estos últimos, al no producir insulina, son incapaces de regular la síntesis de cuerpos cetónicos, que se vuelve exasperada y descontrolada; además, debido a la incapacidad de dejar que la glucosa ingrese a las células, se encuentran en la paradoja de sintetizar cuerpos cetónicos en condiciones de hiperglucemia, que, como en los círculos más viciosos, se incrementa aún más por la secreción de hormonas contrainsulares.
Síntomas
Para más información: Síntomas de cetoacidosis diabética
En la cetoacidosis diabética es, por tanto, la hiperglucemia / cetosis acoplada la que reduce el pH sanguíneo y provoca síntomas como vómitos, deshidratación, poliuria (micción frecuente y copiosa), polidipsia (sed intensa), hipotensión, arritmias, respiración profunda y jadeante, somnolencia y estado de confusión hasta coma El aliento de una persona afectada por cetoacidosis diabética también asume el olor típico de fruta madura; es un síntoma ligado a la eliminación de acetona, un cuerpo cetónico derivado de la degradación del ácido acetoacético (uno de los tres cuerpos cetónicos junto con el B-hidroxibutirato y la acetona antes mencionada).
Diagnóstico
Clínicamente, en el paciente con cetoacidosis diabética hay hiperglucemia, hipovolemia, reducción de bicarbonato en sangre, presencia de cuerpos cetónicos en sangre (cetonemia) y orina (cetonuria), alteraciones electrolíticas y reducción del pH sanguíneo.
La cetoacidosis se puede encontrar al inicio, es decir, cuando la diabetes tipo 1 ocurre por primera vez (generalmente a una edad temprana) o después de una abstención deliberada de la terapia con insulina.
Los factores precipitantes, que pueden favorecer su aparición, están representados por infecciones concomitantes, mal funcionamiento de la bomba de insulina y más en general por estrés físico y psicológico importante (trauma, infarto de miocardio, episodio cerebrovascular agudo, etc.).
Tratamiento
El tratamiento de la cetoacidosis diabética, que se realiza en un entorno hospitalario, implica la administración intravenosa de líquidos para resolver la deshidratación e insulina para detener la síntesis de cuerpos cetónicos. También es importante la monitorización y posible corrección de los desequilibrios electrolíticos.
También se pueden realizar tratamientos específicos contra infecciones subyacentes (como neumonía o infecciones urinarias), que a menudo constituyen una situación agravante; el estrés, de hecho, aumenta la secreción de hormonas hiperglucémicas como el cortisol y las catecolaminas.
En estas situaciones, también se puede hacer pensar al paciente que, debido a la falta de apetito y la mala ingesta de alimentos, es necesario reducir la dosis de insulina; ante tales sucesos, para prevenir la cetoacidosis diabética, es importante en cambio intensificar los controles glucémicos y adaptar el esquema terapéutico según lo recomendado por el diabetólogo.


.jpg)