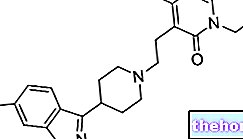
Ingredientes activos: Barnidipino (clorhidrato de Barnidipino)
LIBRADIN 10 mg cápsulas de liberación modificada
LIBRADIN 20 mg cápsulas de liberación modificada
¿Por qué se usa Libradin? ¿Para qué sirve?
El principio activo de LIBRADIN pertenece a un grupo de medicamentos denominados bloqueadores de los canales de calcio.
LIBRADIN hace que los vasos sanguíneos se dilaten con la consiguiente disminución de la presión arterial. Las cápsulas de LIBRADIN son de "liberación sostenida". Esto significa que el principio activo es absorbido por el organismo de forma paulatina y su efecto se prolonga en el tiempo, por lo que es suficiente una sola administración al día.
LIBRADIN se utiliza para el tratamiento de la hipertensión arterial.
Contraindicaciones cuando no se debe usar Libradin
No tome LIBRADIN
- si es alérgico a barnidipino oa cualquiera de LIBRADIN de los demás componentes de este medicamento (incluidos en la sección 6)
- si es alérgico a las dihidropiridinas (sustancias que se encuentran en los medicamentos utilizados para tratar la hipertensión)
- si padece una enfermedad del hígado
- si tiene una enfermedad grave del riñón
- si padece alguna de las siguientes enfermedades cardíacas: insuficiencia cardíaca tratada inadecuadamente, algunas formas de dolor en el pecho (debido a angina de pecho inestable) o paro cardíaco agudo
- si usa alguno de los siguientes medicamentos: inhibidores de la proteasa (medicamentos usados para tratar el SIDA), ketoconazol o itraconazol (medicamentos usados para tratar infecciones por hongos), eritromicina o claritromicina (antibióticos).
Precauciones de uso Lo que necesita saber antes de tomar Libradin
Hable con su médico o farmacéutico antes de tomar LIBRADIN.
- si tiene una enfermedad del riñón
- si padece una enfermedad del corazón
Niños y adolescentes
LIBRADIN no debe administrarse a niños o adolescentes menores de 18 años.
Interacciones ¿Qué medicamentos o alimentos pueden cambiar el efecto de Libradin?
Otros medicamentos y LIBRADIN
Informe a su médico o farmacéutico si está tomando, ha tomado recientemente o podría tener que tomar cualquier otro medicamento.
Esto es especialmente importante si está usando alguno de los siguientes medicamentos, ya que no deben tomarse junto con LIBRADIN:
- inhibidores de la proteasa (medicamentos utilizados para tratar el SIDA)
- ketoconazol o itraconazol (medicamentos utilizados para tratar las infecciones por hongos)
- eritromicina o claritromicina (antibióticos)
También informe a su médico si está tomando:
- otros medicamentos para tratar la hipertensión, que pueden hacer que la presión arterial baje aún más
- cimetidina (medicamento utilizado para tratar enfermedades del estómago) ya que puede aumentar el efecto de LIBRADIN
- fenitoína o carbamazepina (medicamentos utilizados para tratar la epilepsia) o rifampicina (un antibiótico), ya que puede necesitar una dosis más alta de LIBRADIN. Si deja de tomar uno de estos medicamentos, su médico puede reducir su dosis de LIBRADIN.
LIBRADIN con bebidas y alcohol
Tenga especial cuidado al beber alcohol o zumo de pomelo, ya que estas bebidas pueden aumentar el efecto de LIBRADIN.
Advertencias Es importante saber que:
Embarazo y lactancia
Si está embarazada o en periodo de lactancia, cree que podría estar embarazada o tiene intención de quedarse embarazada, consulte a su médico o farmacéutico antes de utilizar este medicamento.
No debe usar LIBRADIN si está embarazada a menos que sea claramente necesario. No use LIBRADIN si está amamantando. Puede excretarse en la leche materna.
Conducción y uso de máquinas
No hay datos que sugieran que LIBRADIN pueda afectar la capacidad para conducir y utilizar máquinas. Sin embargo, LIBRADIN puede provocar mareos, por lo que debe estar seguro del efecto que este medicamento tiene en usted antes de conducir o utilizar máquinas.
Las cápsulas de LIBRADIN contienen sacarosa. Si su médico le ha dicho que padece "intolerancia a ciertos azúcares, consulte con él antes de tomar este medicamento".
Posología y forma de empleo Cómo usar Libradin: Posología
Dosis
Siga exactamente las instrucciones de administración de este medicamento indicadas por su médico. Si no está seguro, consulte a su médico o farmacéutico.
La dosis inicial habitual es 1 cápsula de LIBRADIN 10 mg una vez al día. Su médico puede aumentar esta dosis a 1 cápsula de LIBRADIN 20 mg una vez al día, o dos cápsulas de 10 mg una vez al día.
Si es anciano, puede usar la dosis normal. Es más probable que su médico le siga más de cerca al inicio del tratamiento.
Instrucciones para un uso adecuado
- Tome la cápsula una vez al día, por la mañana. Es preferible combinar la toma de la cápsula con una acción diaria, como cepillarse los dientes o desayunar.
- Trague las cápsulas enteras, preferiblemente con un vaso de agua Puede tomar LIBRADIN antes, durante o después de las comidas, según prefiera.
- Incluso si no tiene ningún signo o síntoma de hipertensión, es importante que continúe tomando LIBRADIN todos los días para obtener todos los beneficios de reducir la presión arterial.
Sobredosis Qué hacer si ha tomado demasiado Libradin
Si toma más LIBRADIN del que debiera
Si accidentalmente ha tomado una gran cantidad de cápsulas a la vez, debe comunicarse con su médico de inmediato o pedir que lo trasladen a la sala de emergencias de un hospital. Los síntomas que pueden surgir después de una sobredosis son debilidad, aumento o disminución del ritmo cardíaco, somnolencia, confusión, náuseas, vómitos y convulsiones.
Si olvidó tomar LIBRADIN
Si olvidó tomar LIBRADIN a la hora habitual del día, tome la cápsula lo antes posible el mismo día. Si solo se acuerda del día siguiente, no tome una dosis doble para compensar las cápsulas olvidadas, continúe con su dosis diaria con regularidad.
Si tiene más preguntas sobre el uso de este medicamento, consulte a su médico o farmacéutico.
Efectos secundarios ¿Cuáles son los efectos secundarios de Libradin?
Como todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran.
Si tiene una reacción alérgica grave que le cause dificultad para respirar o mareos, debe informar a su médico o enfermero inmediatamente.
LIBRADIN puede causar:
Muy frecuentes: afectan a más de 1 de cada 10 pacientes.
- dolor de cabeza
- enrojecimiento de la cara
- acumulación de líquido (edema) en brazos y piernas
Frecuentes: afectan hasta 1 de cada 10 pacientes:
- mareo
- palpitaciones
Frecuencia no conocida: la frecuencia no puede estimarse a partir de los datos disponibles.
- latidos rápidos
- análisis de sangre que muestran cambios en la función hepática
- sarpullido
Estos efectos secundarios generalmente se reducen o desaparecen durante el curso del tratamiento (dentro de un mes para la acumulación de líquido y dentro de dos semanas para enrojecimiento facial, dolor de cabeza y palpitaciones).
Si experimenta efectos adversos, consulte a su médico o farmacéutico, incluidos los posibles efectos adversos que no aparecen en este prospecto.
Caducidad y retención
Mantenga este medicamento fuera de la vista y del alcance de los niños.
Almacene las cápsulas de LIBRADIN por debajo de 25 ° C.
No utilice LIBRADIN después de la fecha de caducidad que se indica en la caja después de "CAD". La fecha de vencimiento se refiere al último día de ese mes.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que no necesita, ya que esto ayudará a proteger el medio ambiente.
Composición y forma farmacéutica
Qué contiene LIBRADIN
- El principio activo son 10 mg o 20 mg de hidrocloruro de barnidipino, equivalentes a 9,3 mg y 18,6 mg de barnidipino respectivamente.
- Los demás componentes son: Contenido de la cápsula: carboximetiletilcelulosa, polisorbato 80, sacarosa, etilcelulosa y talco. Cubierta de la cápsula: dióxido de titanio (E 171), óxido de hierro amarillo (E 172) y gelatina. Tinta de impresión: goma laca, propilenglicol (E 1520), óxido de hierro negro (E 172) y amoniaco.
Aspecto de LIBRADIN y contenido del envase
Cápsulas amarillas.
Las cápsulas de LIBRADIN 10 mg están marcadas con el código 155 10
Las cápsulas de LIBRADIN 20 mg están marcadas con el código 155 20
Las cápsulas de LIBRADIN se envasan en blísters de aluminio / aluminio (con revestimiento de PVC y poliamida) contenidos en cajas de cartón de 10, 14, 20, 28, 30, 50, 56, 98 o 100 cápsulas. Es posible que no se comercialicen todos los tamaños de envases.
Prospecto fuente: AIFA (Agencia Italiana de Medicamentos). Contenido publicado en enero de 2016. Es posible que la información presente no esté actualizada.
Para tener acceso a la versión más actualizada, es recomendable acceder al sitio web de la AIFA (Agencia Italiana de Medicamentos). Descargo de responsabilidad e información útil.
01.0 NOMBRE DEL MEDICAMENTO
PROZIN
02.0 COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Prozin 50 mg / 2 ml solución inyectable
Cada ampolla contiene: 50 mg de clorhidrato de clorpromazina.
Prozin 40 mg / ml gotas orales en solución
100 ml de solución contienen: 4 g de clorhidrato de clorpromazina (cada gota corresponde a 2 mg de ingrediente activo)
Prozin 25 mg comprimidos recubiertos
Cada comprimido recubierto contiene: 25 mg de clorhidrato de clorpromazina.
Prozin 100 mg comprimidos recubiertos
Cada comprimido recubierto contiene: 100 mg de clorhidrato de clorpromazina.
Para consultar la lista completa de excipientes, ver sección 6.1.
03.0 FORMA FARMACÉUTICA
Solución inyectable para vía intramuscular e intravenosa, gotas orales, solución y comprimidos para vía oral.
04.0 INFORMACIÓN CLÍNICA
04.1 Indicaciones terapéuticas
Tratamiento de esquizofrenias, estados paranoides y manías.
Psicosis tóxica (anfetaminas, LSD, cocaína, etc.).
Síndromes mentales orgánicos acompañados de delirio.
Los trastornos de ansiedad son particularmente graves y resistentes a la terapia ansiolítica típica.
Depresión cuando se acompaña de agitación y delirio, principalmente en asociación con antidepresivos.
Vómitos e hipo incoercibles.
El tratamiento del dolor intenso suele combinarse con analgésicos narcóticos.
Apósito preanestésico.
04.2 Posología y forma de administración
La dosis de clorpromazina debe individualizarse estrictamente en relación con la edad del paciente, la naturaleza y gravedad de la enfermedad, la respuesta terapéutica y la tolerabilidad del fármaco. Siempre es recomendable comenzar con dosis bajas, aumentando gradualmente las dosis, por lo general el intervalo terapéutico es de 6-8 horas.
En uso parenteral, no superar los 25 mg en las primeras 24 horas salvo en los casos en que no sea estrictamente necesario a juicio del especialista.
Como ejemplo, se proporciona el siguiente esquema general.
- En el tratamiento de trastornos psiquiátricos, la dosis es extremadamente variada. Por lo general, los pacientes ambulatorios y los pacientes con síntomas leves a moderados requieren 30-75 mg por vía oral durante el transcurso del día. A continuación, se puede aumentar la dosis hasta obtener el efecto terapéutico deseado, posteriormente se puede reducir gradualmente hasta determinar la dosis de mantenimiento necesaria y luego pasar a la vía oral.
- En pacientes hospitalizados, pueden ser necesarias dosis significativamente superiores, tanto por vía intramuscular como por vía intramuscular, según el criterio del especialista.
- En niños la dosis recomendada es de 1 mg / kg / día, repetida si es necesario, 2-3 veces al día.
Él vomitó: 25-50 mg i.m. posiblemente repetido 2-3 veces al día. Una vez obtenido el efecto terapéutico, la terapia, si es necesario, debe continuarse por vía oral.
Hipo incoercible: 25-50 mg 2-3 veces al día.
Vendaje preanestésico: 25-50 mg por vía oral, 12,5-25 mg por i.m. unas horas antes de la intervención.
En caso de administración intramuscular, diluir el contenido de un vial con solución fisiológica estéril para llevar la solución a 5-6 ml.
Para la administración intravenosa, diluya el contenido de un vial en el líquido utilizado para la infusión intravenosa. En cualquier caso, cambie a la vía oral lo antes posible.
En el tratamiento de pacientes ancianos, la posología debe ser cuidadosamente establecida por el médico quien deberá evaluar una posible reducción de las dosis indicadas anteriormente.
04.3 Contraindicaciones
Hipersensibilidad al principio activo oa alguno de los excipientes.
Estados comatosos, especialmente los provocados por sustancias con acción depresiva sobre el sistema nervioso central (alcohol, barbitúricos, opiáceos, etc.).
Pacientes con daño cerebral subcortical sospechado o reconocido.
Estados graves de depresión, discrasias sanguíneas, afecciones hepáticas y renales.
El producto no está indicado en la infancia.
Feocromocitoma, miastenia gravis y epilepsia no tratada.
Primer trimestre del embarazo y durante la lactancia.
04.4 Advertencias especiales y precauciones de uso apropiadas
Se requiere especial atención al uso de esta sustancia en niños, especialmente durante una enfermedad infecciosa o en el caso de cirugía o vacunación, ya que en tales condiciones se ha encontrado una mayor incidencia de reacciones extrapiramidales.
El efecto antiemético de las fenotiazinas puede enmascarar los signos de sobredosis de otros fármacos o puede dificultar el diagnóstico de enfermedades concomitantes, especialmente del tracto digestivo o del SNC como obstrucción intestinal, tumores cerebrales, síndrome de Reye. Por este motivo, estas sustancias deben utilizarse con precaución en asociación con antibióticos que, a dosis tóxicas, pueden provocar vómitos.
Dado que el riesgo de discinesias tardías persistentes se ha correlacionado con la duración de la terapia, el tratamiento crónico con neurolépticos debe reservarse para aquellos pacientes con afecciones que responden al fármaco y para quienes no es posible una terapia alternativa adecuada. mínimo para obtener una respuesta clínica satisfactoria. Si aparecen signos o síntomas de discinesia tardía (ver efectos secundarios) durante el curso de la terapia, suspenda la administración.
En general, las fenotiazinas no producen dependencia psíquica. Sin embargo, como resultado de una interrupción brusca, pueden aparecer náuseas, vómitos, mareos, temblores, inquietud motora. Se debe prestar especial atención a los pacientes con depresión psíquica o durante la fase maníaca de la psicosis cíclica debido a la posibilidad de un rápido cambio de humor hacia la depresión.
Durante el tratamiento con fármacos antipsicóticos se ha informado de un complejo de síntomas potencialmente mortal denominado síndrome neuroléptico maligno. Las manifestaciones clínicas de este síndrome son: hiperpirexia, rigidez muscular, acinesia, trastornos vegetativos (irregularidades en el pulso y la presión arterial, sudoración, taquicardia, arritmias); cambios en la conciencia que pueden progresar a estupor y coma. El trato del S.N.M. consiste en suspender inmediatamente la administración de antipsicóticos y otros medicamentos no esenciales e instaurar una terapia sintomática intensiva (se debe tener especial cuidado para reducir la hipertermia y corregir la deshidratación). Si la reanudación del tratamiento antipsicótico se considera esencial, se debe vigilar cuidadosamente al paciente.
Durante la terapia, informe a su médico si está embarazada; También es necesario consultarlo si se desea proceder a la lactancia o quedarse embarazada. En pacientes en período de lactancia es necesario decidir si dejar de amamantar al lactante e iniciar el tratamiento o viceversa, continuar con la lactancia evitando la administración de la medicamento.
Como ocurre con todos los neurolépticos, los pacientes tratados con clorpromazina deben mantenerse bajo supervisión médica directa.
Debido a sus propiedades farmacológicas, el fármaco debe usarse con especial precaución en los ancianos, en sujetos con enfermedades cardiovasculares, enfermedades pulmonares agudas y crónicas, glaucoma, hipertrofia prostática y otras enfermedades estenosantes del tracto urinario y digestivo y enfermedad de Parkinson.En caso de hipotensión, no use adrenalina, que puede causar una disminución adicional de la presión arterial.
Usar con precaución en pacientes con enfermedad cardiovascular o antecedentes familiares de prolongación del intervalo QT.
Evite la terapia concomitante con otros neurolépticos.
Las dosis prolongadas conducen a un aumento del nivel plasmático de prolactina con posibles efectos en los órganos diana. Por tanto, los medicamentos que contienen fenotiazinas deben utilizarse con la debida precaución en mujeres con cáncer de mama.
Durante la terapia, especialmente si es prolongada o en dosis elevadas, siempre se debe tener en cuenta la posibilidad de reacciones adversas que afecten al SNC, hígado, médula ósea, ojo y sistema cardiovascular y por lo tanto es necesario realizar controles clínicos y de laboratorio periódicos.
En particular, dado que se han descrito cambios en el hemograma con derivados de fenotiazina, es aconsejable realizar un hemograma periódicamente durante la terapia crónica con Prozin. Además, son apropiadas las comprobaciones repetidas de la función renal y hepática.
Los pacientes tratados con dosis altas de clorpromazina y que se someten a intervenciones quirúrgicas requieren dosis más bajas de anestésicos y fármacos depresores del sistema nervioso central.
Los efectos sobre el hemograma deben seguirse especialmente entre la cuarta y la duodécima semana. Sin embargo, la aparición de discrasia puede ser repentina y, por tanto, la aparición de manifestaciones inflamatorias que afecten a la boca y las vías respiratorias superiores debe ir seguida inmediatamente de controles hematológicos adecuados.
Las fenotiazinas aumentan el estado de rigidez muscular en personas con enfermedad de Parkinson o formas similares u otros trastornos motores; también pueden reducir el umbral de convulsiones y facilitar la aparición de convulsiones epilépticas. Los pacientes tratados con fenotiazinas deben evitar la exposición excesiva a la luz solar, recurriendo, si es necesario, al uso de cremas protectoras especiales. Usar con precaución en sujetos expuestos a temperaturas particularmente altas o bajas ya que las fenotiazinas pueden comprometer los mecanismos ordinarios de termorregulación.
Se observó un aumento de aproximadamente tres veces en el riesgo de eventos cerebrovasculares en ensayos clínicos aleatorizados versus placebo en una población de pacientes con demencia tratados con algunos antipsicóticos atípicos. Se desconoce el mecanismo de este aumento del riesgo. No se puede excluir un mayor riesgo de otros antipsicóticos u otras poblaciones de pacientes. Prozin debe usarse con precaución en pacientes con factores de riesgo de accidente cerebrovascular.
Se han notificado casos de tromboembolismo venoso (TEV) con fármacos antipsicóticos. Dado que los pacientes que reciben tratamiento con antipsicóticos a menudo presentan factores de riesgo adquiridos de TEV; Se deben identificar todos los posibles factores de riesgo de TEV antes y durante el tratamiento con Prozin y se deben tomar las medidas preventivas adecuadas.
Aumento de la mortalidad en pacientes ancianos con demencia.
Los datos de dos grandes estudios observacionales mostraron que los pacientes de edad avanzada con demencia tratados con antipsicóticos tienen un riesgo de muerte ligeramente mayor en comparación con los pacientes no tratados. Sin embargo, los datos disponibles son insuficientes para poder proporcionar una estimación precisa del tamaño del riesgo. Se desconoce la causa del aumento del riesgo.
Prozin no tiene licencia para el tratamiento de los trastornos del comportamiento relacionados con la demencia.
Información importante sobre algunos de los componentes.
Las ampollas de Prozin contienen metabisulfito de potasio y sulfito de sodio; estas sustancias pueden causar reacciones alérgicas y ataques de asma graves en sujetos sensibles y particularmente en asmáticos.
Los comprimidos contienen lactosa, por lo que los pacientes con intolerancia hereditaria a galactosa, deficiencia de lactasa de Lapp o problemas de absorción de glucosa o galactosa no deben tomar este medicamento.
Las gotas orales contienen sacarosa, por lo que los pacientes con problemas hereditarios raros de intolerancia a la fructosa, malabsorción de glucosa-galactosa o insuficiencia de sacarasa isomaltasa no deben tomar este medicamento; también contienen parahidroxibenzoatos que pueden provocar reacciones alérgicas (incluso retardadas).
04.5 Interacciones con otros medicamentos y otras formas de interacción
La asociación con otros psicofármacos requiere especial precaución y vigilancia por parte del médico para evitar efectos de interacción inesperados y no deseados.
Dadas sus propiedades fundamentales, las fenotiazinas pueden interferir de diversas formas con numerosos grupos de fármacos. Entre estos:
Sustancias que deprimen el SNC: barbitúricos, ansiolíticos, anestésicos, antihistamínicos, analgésicos, opiáceos. En caso de combinación evitar dosis altas y vigilar cuidadosamente al paciente para evitar sedación excesiva o depresión central.
AnticonvulsivosDebido al conocido efecto de las fenotiazinas sobre el umbral convulsivo, puede ser necesario un ajuste de la terapia específica en sujetos epilépticos. Se debe determinar con precisión la dosificación respectiva de los fármacos en caso de asociación ya que es posible, entre otras cosas, que las fenotiazinas reduzcan el metabolismo de la fenilhidantoína, acentuando su toxicidad, y que los barbitúricos, como otros inductores enzimáticos a nivel microsomal, puedan acentuar el metabolismo de las fenotiazinas.
Litio: el litio puede reducir la concentración de clorpromazina en el plasma y también aumentar el riesgo de reacciones de tipo extrapiramidal. Se ha notificado un caso de fibrilación ventricular después de la abstinencia de litio durante la terapia combinada con clorpromazina. Aunque en raras ocasiones, la combinación con fenotiazinas ha provocado encefalopatía aguda. Si se presenta fiebre de naturaleza indeterminada junto con efectos secundarios de naturaleza extrapiramidal, se debe suspender la administración de litio y Prozin.
Antihipertensivos: La interacción con fármacos utilizados en el tratamiento de la hipertensión aumenta el efecto hipotensor, sin embargo, las fenotiazinas pueden antagonizar los efectos de la guanetidina y fármacos similares.
Anticolinérgicos: la precaución requiere la asociación de fenotiazinas y fármacos parasimpaticolíticos que pueden favorecer la aparición de efectos secundarios característicos Los anticolinérgicos pueden reducir la acción antipsicótica de Prozin.
Fármacos con actividad leucopenizante.: para el efecto depresivo sinérgico sobre la hemorragia, las fenotiazinas no deben asociarse con fenilbutazona, derivados de tiouracilo y otros fármacos potencialmente mielotóxicos.
Metrizamida: esta sustancia aumenta el riesgo de convulsiones inducidas por fenotiazina. Por tanto, es necesario suspender la terapia al menos 48 horas antes de un examen mielográfico y no se debe reanudar la administración antes de las 24 horas posteriores a la ejecución de este.
AlcoholNo se recomienda la ingesta de alcohol durante la terapia, ya que puede facilitar los efectos secundarios centrales de las fenotiazinas.
Lisurida, Pergolida y Levodopa: los efectos de estas sustancias son antagonizados específicamente por las fenotiazinas; esto se tiene en cuenta en sujetos con enfermedad de Parkinson.
Antiácidos: evite la ingestión del medicamento junto con antiácidos u otras sustancias que puedan reducir la absorción de fenotiazinas.
Interacciones con pruebas de laboratorio: los metabolitos urinarios de las fenotiazinas pueden impartir un color oscuro a la orina y dar respuestas falsas positivas a las pruebas de amilasa, urobilinógeno, uroporfirinas, porfobilinógenos y ácido 5-hidroxi-indolacético. En mujeres tratadas con fenotiazinas se han obtenido falsos positivos en las pruebas de embarazo. informó.
Antidiabéticos: Dado que la clorpromazina puede causar hiperglucemia, se debe determinar cuidadosamente la dosis de hipoglucemiantes orales o insulina.
Antiarrítmicos: Los neurolépticos pueden inducir cambios en el ECG, como la prolongación del intervalo QT. Cuando se administran neurolépticos concomitantemente con fármacos que prolongan el intervalo QT, aumenta el riesgo de desarrollar arritmias cardíacas. Por lo tanto, deben usarse con precaución en pacientes que toman sustancias como antiarrítmicos que tienen efectos similares. .
Antidepresivos: la combinación de fenotiazinas y antidepresivos tricíclicos aumenta el riesgo de efectos antimuscarínicos.
Se ha demostrado que la interacción entre clorpromazina e imipramina es responsable de la formación de estomatocitos, esferostomatocitos y esferocitos, debido a una pérdida irreversible de área y volumen de eritrocitos, probablemente por endovesiculación.
Deferoxamina: la administración de deferoxamina y proclorperazina provocó una encefalopatía metabólica transitoria. Es posible que esta situación también pueda ocurrir con la clorpromazina, ya que exhibe muchas de las actividades farmacológicas de la proclorperazina.
Antiepilépticos: La clorpromazina inhibe el metabolismo del ácido valproico y por tanto aumenta sus concentraciones.
Drogas anoréxicas: Fármacos anoréxicos, como simpaticomiméticos (anfetamina, benzfetamina, dextroanfetamina, dietilpropión, mazindol, metanfetamina, fendimetrazina, fenmetrazina, fenilpropanolamina) y estimulantes serotoninérgicos (dexfenflurina, fenfluramina, con el consiguiente aumento de síntomas psicorreóxicos).
Antibióticos: La clorpromazina puede interactuar sinérgicamente con agentes antimicrobianos como estreptomicina, eritromicina, oleandomicina, espectinomicina, azitromicina, amoxicilina-ácido clavulánico y fluoroquinolonas. La concentración mínima inhibitoria de estos antibióticos se puede reducir hasta 8.000 veces en presencia de clorpromazina. Los agentes antimicrobianos que no interactúan sinérgicamente con la clorpromazina incluyen gentamicina, amoxicilina y ampicilina.
Anticoagulantes: La administración concomitante de warfarina inhibe el metabolismo de la clorpromazina.
Medicamentos contra la migraña: Los derivados del cornezuelo de centeno y el eletriptán pueden interactuar, potenciando sus respectivos efectos secundarios.
Antivirales: Ritonavir puede aumentar el área bajo la curva concentración-tiempo (AUC, área bajo la curva) de clorpromazina. La amantadina, fármaco antivírico y antiparkinsoniano, antagoniza el efecto de la clorpromazina sobre la motilidad.
Inhibidores de la colinesterasa: La acción de la clorpromazina puede ser antagonizada por estos fármacos (donepezilo, galantamina, rivastigmina), que son inhibidores de la acetilcolinesterasa centralmente reversibles, utilizados en el tratamiento de la enfermedad de Alzheimer.
Naltrexona: En pacientes tratados con fenotiazinas, se ha informado somnolencia intensa y letargo después de la administración de naltrexona.
Tamoxifeno: Se ha demostrado que la clorpromazina, debido a sus propiedades antiproliferativas, puede mejorar el efecto del tamoxifeno a través de un mecanismo mediado por receptores de estrógenos.
No administrar concomitantemente con medicamentos que causen alteraciones electrolíticas.
Los estudios sobre el metabolismo de la clorpromazina han identificado dos isoenzimas CYP2D6 y CYP1A2 involucradas en el metabolismo de clorpromazina a 7-hidroxiclorpromazina.
Son inhibidores de CYP2D6 (principal isoenzima implicada en el metabolismo de la clorpromazina): antidepresivos, metadona, quinidina, bloqueadores H2, codeína, alprenolol, antipalúdicos.Son inhibidores de CYP1A2: inhibidores de la recaptación de 5HT, fluoroquinolonas, xantinas metiladas, warfarina.
04.6 Embarazo y lactancia
No administrar en el primer trimestre del embarazo. En el segundo y tercer trimestre del embarazo, el medicamento debe usarse solo cuando se considere esencial y siempre bajo la supervisión directa del médico, ya que no se excluye el riesgo de efectos nocivos en el feto tras la administración de clorpromazina.
Los bebés expuestos a antipsicóticos convencionales o atípicos, incluido Prozin, durante el tercer trimestre del embarazo, tienen riesgo de sufrir efectos secundarios, incluidos síntomas extrapiramidales o de abstinencia, que pueden variar en gravedad y duración después del nacimiento. Se han notificado casos de agitación, hipertonía, hipotonía, temblor, somnolencia, dificultad respiratoria, alteraciones en la ingesta de alimentos, por lo que se debe vigilar estrechamente a los lactantes.
A medida que las fenotiazinas pasan a la leche materna, se debe advertir a las mujeres en tratamiento que no se dediquen a la lactancia.
Cuando se usa como antiemético, el medicamento debe usarse durante el embarazo solo en casos de síntomas evidentes para los que no es posible una intervención alternativa y no en los casos frecuentes y simples de emesis gravídica y menos aún para sus fines preventivos.
04.7 Efectos sobre la capacidad para conducir y utilizar máquinas
Dado que las fenotiazinas inducen sedación y somnolencia, esto debe tenerse en cuenta en sujetos que conducen vehículos u otra maquinaria, o que realizan trabajos peligrosos.
04.8 Efectos indeseables
Trastornos del sistema nervioso: con el uso de fenotiazinas, pueden producirse sedación y somnolencia, especialmente durante las primeras semanas de terapia, que en su mayoría desaparecen con el tratamiento continuado o con una reducción de dosis adecuada. Otros efectos conductuales que se han producido con frecuencia variable son insomnio, inquietud, ansiedad, euforia , agitación psicomotora, depresión del estado de ánimo o empeoramiento de los síntomas psicóticos. La posible aparición de boca seca, midriasis, alteraciones de la visión, estreñimiento, retención urinaria y otros signos de disminución de la actividad parasimpática se debe a la actividad anticolinérgica de las fenotiazinas. También son posibles convulsiones y cambios en la temperatura corporal. Un aumento significativo e inexplicable de la temperatura corporal puede deberse a la intolerancia al fármaco; en este caso es necesario interrumpir la terapia. Para la depresión del centro de la tos, pueden ocurrir afecciones ab ingestis. Las reacciones de tipo extrapiramidal son frecuentes durante el tratamiento con fenotiazinas. Suelen estar representados por distonías musculares, acatisia, síndromes pseudoparkinsonianos y discinesias tardías persistentes. Las distonías y la acatisia son más frecuentes en los niños, mientras que los signos de parkinsonismo prevalecen en los ancianos, especialmente si tienen lesiones cerebrales orgánicas. Las distonías incluyen espasmos de los músculos del cuello y del tronco hasta rigidez del cuello y opistótonos, crisis oculógira, trismo, protrusión de la espasmos de la lengua y de la nalga del carpo. Estas reacciones aparecen muy temprano y desaparecen dentro de las 24 a 48 horas posteriores a la interrupción del tratamiento.
Muy raramente, la distonía puede causar laringoespasmo asociado con cianosis y asfixia.
La acatisia se caracteriza por inquietud motora y en ocasiones por insomnio. Más frecuente en los primeros días de tratamiento, también puede aparecer tardíamente. Los trastornos suelen remitir espontáneamente, de lo contrario se pueden controlar bien reduciendo la dosis o asociando un anticolinérgico antiparkinsoniano. Los parkinsonianos (acinesia, rigidez, temblor en reposo, etc.) son mayoritariamente sensibles a fármacos específicos; en casos persistentes, puede ser necesaria la reducción de la dosis o la interrupción del tratamiento.
Las discinesias persistentes tardías ocurren principalmente durante la terapia a largo plazo y con dosis altas, incluso en el período posterior a la interrupción del fármaco. Los ancianos y las mujeres se ven afectados con mayor frecuencia. Consisten en movimientos rítmicos de la lengua, los labios y la cara, más raramente de las extremidades, y generalmente están precedidos por finos movimientos vermiculares de la lengua. La interrupción de la terapia puede prevenir el desarrollo de síntomas, para los cuales no se conoce una terapia específica. La reducción periódica de la dosis de neurolépticos, si es clínicamente posible, puede ayudar a reconocer temprano la aparición de discinesia tardía.
Muy raramente, puede ocurrir distonía tardía, no asociada con discinesia tardía. Se caracteriza por movimientos coreicos o distónicos de inicio tardío, a menudo persistentes y con potencial de volverse irreversible.
Patologias cardiacas: hipotensión, taquicardia, mareos, manifestaciones sincopales son bastante frecuentes en pacientes que toman fenotiazinas. Dado que son más frecuentes y graves por vía parenteral, la inyección debe realizarse en decúbito supino, manteniendo al paciente en esta posición durante 30 a 60 minutos.Los efectos hipotensores son más evidentes en sujetos con feocromocitoma e insuficiencia mitral.
Se han observado casos raros de prolongación del intervalo QT, arritmias auriculares, bloqueo AV, arritmias ventriculares como torsades de pointes, taquicardia ventricular, fibrilación ventricular y paro cardíaco con Prozin u otros fármacos de la misma clase.
Casos muy raros de muerte súbita.
Trastornos del sistema sanguíneo y linfático.Los efectos sobre el recuento sanguíneo son bastante raros, pero graves. Incluyen leucopenia, agranulocitosis, trombocitopenia, púrpura, anemia hemolítica y anemia aplásica.
Trastornos de la piel y del tejido subcutáneo: Son posibles reacciones de hipersensibilidad (general o de contacto) y fotosensibilidad, las cuales están mayoritariamente representadas por eritema, urticaria, eccema, dermatitis exfoliativa En terapias a largo plazo se han reportado pigmentaciones marrones, especialmente en las áreas expuestas.
Trastornos endocrinos y trastornos del metabolismo y la nutrición.: las fenotiazinas pueden causar hiperprolactinemia, reducción de estrógenos, progesterona y gonadotropinas hipofisarias. Como consecuencia, pueden aparecer agrandamiento y sensibilidad mamaria, lactancia anormal, amenorrea en mujeres y ginecomastia y reducción del volumen testicular en hombres, impotencia. Otros posibles efectos son aumento de peso corporal, edema periférico, hiperglucemia y glucosuria.
Trastornos del sistema inmunológico y pruebas de diagnóstico.: además de las cutáneas y hematológicas, la ictericia colestásica puede presentarse con frecuencia variable, clínicamente similar a la hepatitis infecciosa y caracterizada por hiperbilirrubinemia, hipertransaminasemia, aumento de fosfatasa alcalina y eosinofilia. En caso de signos o síntomas de insuficiencia hepática, la terapia debe interrumpirse inmediatamente. Otras reacciones de hipersensibilidad están representadas por edema laríngeo o angioneurótico, laringoespasmo, broncoespasmo, reacciones anafilácticas, síndromes de tipo lupus eritematoso sistémico.
Trastornos oculares: en el caso de terapia prolongada, se ha reportado la aparición en la córnea y en el cristalino de material particulado de naturaleza indeterminada, que en algunos pacientes ocasionó discapacidad visual. Retinopatía pigmentaria. Dado que el daño ocular parece estar relacionado con la dosis y la duración del tratamiento, se sugiere que los pacientes que reciben tratamiento a dosis altas o a largo plazo deben ser controlados periódicamente.
Embarazo, puerperio y afecciones perinatales.: síndrome de abstinencia neonatal, frecuencia no conocida, síntomas extrapiramidales (ver sección 4.6).
Otro:
Síndrome neuroléptico maligno: (ver Advertencias y precauciones especiales de uso).
Daño hepático y renal: al igual que con todas las fenotiazinas, se puede desarrollar una "neumonía silenciosa" en pacientes en tratamiento prolongado con clorpromazina.
Se han notificado casos de tromboembolismo venoso, incluidos casos de embolia pulmonar y trombosis venosa profunda, con fármacos antipsicóticos (frecuencia no conocida).
04.9 Sobredosis
Aumento de las reacciones adversas: establecer una terapia antiparkinsoniana, relajante muscular y / o antihistamínica adecuada.
En ausencia de un antídoto específico, se debe realizar un lavado gástrico. En caso de hipotensión grave, coloque al paciente en decúbito supino con la cabeza inclinada hacia abajo y administre con cuidado expansores de plasma; posiblemente fenilefrina o noradrenalina por infusión venosa lenta y con especial precaución, ya que Prozin puede modificar la respuesta normal. Nunca uses adrenalina.
Establecer un tratamiento sintomático de la depresión del sistema nervioso, como en la intoxicación aguda por barbitúricos, que incluya fisioterapia y tratamiento con antibióticos para prevenir la bronconeumonía. La hemodiálisis no es eficaz. Cuando la temperatura corporal desciende a niveles particularmente bajos, pueden aparecer arritmias cardíacas. Debe ejercerse una vigilancia especial para controlar los fenómenos de distensión del intestino y la vejiga.
05.0 PROPIEDADES FARMACOLÓGICAS
05.1 Propiedades farmacodinámicas
Categoría terapéutica del fármaco: Antipsicóticos, fenotiazinas con cadena lateral alifática
Código ATC: N05AA01
La clorpromazina es un neuroléptico derivado de la fenotiazina que se caracteriza por múltiples actividades farmacodinámicas: sedante, vagolítica, simpaticolítica, antiemética, anticonvulsivante, hipotérmica, ganglionar y potenciadora de los efectos de algunos fármacos que deprimen el N.C. incluyendo hipnóticos, analgésicos y anestésicos. A dosis bajas en el animal de experimentación provoca un efecto sedante típico con aumento de la sociabilidad, mientras que a dosis crecientes induce un deterioro progresivo de la motilidad espontánea hasta la inmovilidad y el estado catatónico. Farmacológicamente tiene un amplio espectro de actividad, caracterizado por efectos adrenolíticos, antiacetilcolínicos, antihistamínicos, antiserotonina, espasmolíticos y anestésicos.
05.2 "Propiedades farmacocinéticas
La clorpromazina se absorbe rápida y completamente en el tracto gastrointestinal. Después de la administración oral, el fármaco alcanza altas concentraciones en el hígado, el miocardio, los pulmones y el cerebro. La concentración plasmática está sujeta a una considerable variabilidad individual; después de la administración oral, la concentración en sangre alcanza el pico en 2-3 horas con una vida media de aproximadamente 6 horas.
El 50-60% del fármaco se elimina por vía renal principalmente como glucurónido y solo el 1% como principio activo.
05.3 Datos preclínicos sobre seguridad
DL50: vía i.v. 28 mg / kg (ratón), 25 mg / kg (rata), 30 mg / kg (perro); por vía oral 135 mg / kg (ratón), 492 mg / kg (rata); a través de s.c. 160-200 mg / kg (ratón), 540 mg / kg (rata). Se estudió la toxicidad crónica en ratas y perros; hasta dosis de 81 mg / kg (rata) durante 1 mes de administración oral y 30 mg / kg durante 3 meses (perro) no se observaron efectos tóxicos. La toxicidad durante el embarazo y el feto no reveló ningún efecto teratogénico.
06.0 INFORMACIÓN FARMACÉUTICA
06.1 Excipientes
Solución inyectable: hidroquinona, metabisulfito de sodio, sulfito de sodio anhidro, cloruro de sodio, agua para preparaciones inyectables.
Gotas orales, solución: Colorante E150, ácido cítrico, sacarosa, p-hidroxibenzoato de metilo, p-hidroxibenzoato de propilo, alcohol, agua purificada.
Comprimidos recubiertos de 25 mg: lactosa, almidón de maíz, almidón de patata, sílice precipitada, ácido esteárico, talco, color E110, copolímeros de ácido metacrílico, dióxido de titanio, polietilenglicol 6000, citrato de trietilo.
Comprimidos recubiertos de 100 mg.: lactosa, almidón de maíz, almidón de patata, sílice precipitada, ácido esteárico, talco, copolímeros de ácido metacrílico, dióxido de titanio, polietilenglicol 6000, citrato de trietilo.
06.2 Incompatibilidad
Irrelevante.
06.3 Período de validez
5 años
06.4 Precauciones especiales de conservación
Mantenga el recipiente bien cerrado para protegerlo de la luz.
06.5 Naturaleza del envase primario y contenido del envase.
Solución inyectable: caja de cartón que contiene 5 ampollas de 2 ml.
Gotas orales, solución: caja de cartón que contiene un frasco de vidrio y un gotero incorporado con 10 ml de solución oral.
Comprimidos recubiertos de 25 mg: caja de cartón que contiene 25 comprimidos envasados en blísteres opacos.
Comprimidos recubiertos de 100 mg1: caja de cartón que contiene 20 comprimidos envasados en blísteres opacos.
1 paquete de hospital solamente
06.6 Instrucciones de uso y manipulación
Sin instrucciones especiales.
07.0 TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
LUSOFARMACO
Instituto Luso Farmaco de Italia S.p.A.
Via W. Tobagi, 8 - Peschiera Borromeo (MI)
08.0 NÚMERO DE AUTORIZACIÓN DE COMERCIALIZACIÓN
Prozin 50 mg / 2 ml solución inyectable: A.I.C. norte. 010852010
Prozin 40 mg / ml gotas orales, solución: A.I.C. norte. 010852034
Prozin 25 mg comprimidos recubiertos: A.I.C. norte. 010852022
Prozin 100 mg comprimidos recubiertos: A.I.C. norte. 010852046
09.0 FECHA DE LA PRIMERA AUTORIZACIÓN O RENOVACIÓN DE LA AUTORIZACIÓN
Prozin 50 mg / 2 ml solución inyectable: 10.02.56 / 1.06.10
Prozin 40 mg / ml gotas orales en solución: 10.02.56 / 1.06.10
Comprimidos recubiertos de Prozin de 25 mg: 10.02.56 / 1.06.10
Prozin comprimidos recubiertos de 100 mg: 21.01.57 / 1.06.10
10.0 FECHA DE REVISIÓN DEL TEXTO
Febrero de 2012