El término policitemia identifica cualquier aumento genérico en el número de glóbulos rojos en la sangre, un evento que en la práctica clínica generalmente resulta en un aumento de la hemoglobina plasmática y el hematocrito (viscosidad de la sangre).

Policitemia secundaria
Las policitemias secundarias se relacionan mayoritariamente con hipoxemia crónica, o falta de oxígeno en la sangre, condición que induce una respuesta fisiológica adaptativa que, mediada por el aumento de la síntesis de eritropoyetina en el riñón, conduce a un aumento de la síntesis de glóbulos rojos. De esta manera, el organismo puede capturar más oxígeno del aire atmosférico y compensar las deficiencias dentro de ciertos límites. No es sorprendente que la policitemia sea un rasgo típico de numerosos grupos étnicos de gran altitud, apreciable incluso en aquellos que permanecen durante varias semanas en terrenos elevados; Como se anticipó, se trata de una respuesta adaptativa a la presión parcial reducida de oxígeno que caracteriza a estos ambientes.La policitemia fisiológica de las grandes altitudes explica por qué varios deportistas, especialmente los que practican deportes de fondo (carrera, ciclismo, etc.), entrenan durante algunos periodos. a gran altura: el aumento de glóbulos rojos asegurará una mejora en el rendimiento deportivo.
Causas de policitemia secundaria:
Por aumento de la síntesis de eritropoyetina en respuesta a hipoxemia arterial
- estancia prolongada en alta montaña
- trastornos respiratorios con hipoventilación alveolar (p. ej., EPOC)
- cardiopatía congénita con derivación de derecha a izquierda
- metahemoglobinemia
- carboxihemoglobinemia
- apnea del sueño en el curso de obesidad excesiva
Por secreción inapropiada de eritropoyetina
- hipernefroma
- quistes renales (riñón poliquístico)
- fibroma uterino
- neoplasias hepáticas
- feocromocitoma
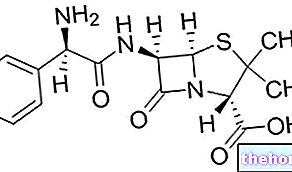
Aumentando la ingesta de eritropoyetina u otros fármacos de acción similar (epoetina), tanto con fines terapéuticos como de dopaje
Por lo dicho, la policitemia secundaria es un fenómeno reversible: cuando el individuo desciende a baja altura o desaparece la causa de la hipoxia, la cantidad de glóbulos rojos se restablece gradualmente.
Policitemia primaria
Para más información: Síntomas de policitemia
También llamada policitemia primaria o eritremia / enfermedad de Vaquez-Oslere, la policitemia vera es una enfermedad mieloproliferativa autónoma, caracterizada por una "proliferación anormal de hemocitoblastos sobre una base genética [mutación de la tirosina quinasa JAK2 en las células madre del 90% de los pacientes con policitemia vera ].
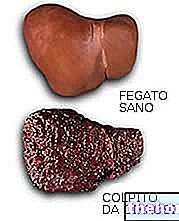
Toma la forma de una síntesis elevada de glóbulos rojos, generalmente acompañada también de una "síntesis mejorada de glóbulos blancos y plaquetas. El resultado es un aumento del hematocrito y del volumen sanguíneo total (hiperviscosidad e hipervolemia plasmática); El aumento de la viscosidad de la sangre y la presión arterial en las paredes vasculares pueden causar alteraciones importantes en el flujo sanguíneo y determinar consecuencias bastante peligrosas para la salud del paciente que padece policitemia vera: los capilares se obstruyen debido a la viscosidad excesiva de la sangre, trombótica aumentan los fenómenos (aumenta el riesgo de ictus, angina de pecho, infarto de miocardio, tromboflebitis superficial y profunda y, más raramente, embolia pulmonar). Generalmente se presentan mareos, dolor de cabeza, hipertensión leve, hepatomegalia, esplenomegalia y fenómenos hemorrágicos (hemorragias nasales, sangrado de encías y hematomas); la piel adquiere tonalidades rojizas (debido al aumento de la presencia de hemoglobina oxigenada) y azuladas cianóticas (debido al aumento de la presencia de hemoglobina desoxigenada) y, a menudo, es objeto de picazón después del baño.
El diagnóstico de policitemia vera se basa en el estudio del hemograma:
- los valores de hemoglobina y hematocrito, más altos de lo normal, pueden alcanzar respectivamente 22-24 g / dl y 55-60%, mientras que el hallazgo de leucocitosis neutrofílica y enfermedad plaquetaria es común
y otros parámetros biohumorales:
- aumento de los niveles sanguíneos de colesterol, ácido úrico, vitamina B12, LDH, ALP intraleucocitario
La hiperplasia eritroide se registra en la biopsia de médula ósea y el examen morfológico posterior de la médula ósea; además, es posible demostrar la presencia de la mutación JAK2 V617F antes mencionada. La ecografía y la evaluación objetiva pueden mostrar un aumento en el tamaño del hígado y el bazo.
La terapia, originalmente basada en sangrías o flebotomía, es decir, la extracción de 300-500 ml de sangre cada 2-3 días hasta que el hematocrito cae por debajo del umbral del 50%, posiblemente compensado por la reinfusión de plasma o la administración de sus sustitutos, puede utilizar fármacos citotóxicos / quimioterápicos (busulfán, hidroxiurea, ciclofosfamida, clorambucil, citosina arabinósido, melfalán) o radioterapia, estas últimas intervenciones tienen como objetivo deprimir la actividad proliferativa anormal de la médula ósea, en la que la policitemia vera reconoce su propio centro patogénico. Se están desarrollando y probando fármacos de nueva generación capaces de inhibir la actividad de la proteína tirosina quinasa anormal (JAK2) responsable de la enfermedad.