Generalidad
La neuritis óptica es una "inflamación del nervio óptico. Esta afección, que puede implicar la pérdida parcial o total de la visión, generalmente es causada por infecciones, enfermedades autoinmunes o daño al nervio óptico (por compresión, tumor o isquemia). El inicio." "La neuritis óptica se caracteriza típicamente por una tríada de signos clínicos: disminución de la agudeza visual, dolor ocular y alteración de la percepción del color.

Causas
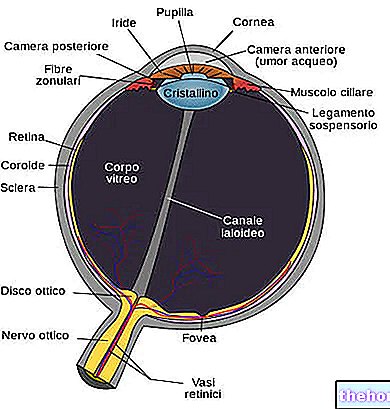
El nervio óptico transmite información visual, proveniente de las células ganglionares de la retina (ubicadas en la parte inferior del globo ocular), a la corteza visual ubicada en el lóbulo occipital (área del cerebro responsable de procesar los estímulos eléctricos en las imágenes visuales). el nervio óptico está inflamado, su función está alterada; en particular, la neuritis óptica provoca disminución de la visión debido a la hinchazón y degeneración de la vaina de mielina que recubre y protege el nervio óptico. En condiciones normales, esta vaina aísla las fibras ópticas, previniendo al impulso eléctrico que corre a través de ellos para dispersarse. El daño de la mielina luego altera la transmisión normal de señales eléctricas desde la retina al cerebro.
La neuritis óptica puede surgir cuando el sistema inmunológico ataca por error la vaina de mielina, lo que resulta en la destrucción parcial o total de la vaina de mielina. La lesión axonal directa también puede contribuir al daño del nervio óptico y afectar su capacidad para conducir impulsos eléctricos. Sin embargo, la causa más común de neuritis óptica sigue siendo la esclerosis múltiple (EM), una enfermedad en la que el sistema inmunológico ataca la vaina de mielina que cubre las fibras nerviosas del cerebro y la médula espinal, lo que provoca inflamación y daño a las células nerviosas involucradas. La neuritis óptica es el trastorno visual más común asociado con la esclerosis múltiple y, a menudo, es el primer síntoma que aparece en una persona con esta enfermedad desmielinizante. La neuritis óptica es un fuerte predictor del desarrollo de EM; de hecho, casi la mitad de los pacientes con neuritis óptica tienen lesiones de la sustancia blanca del cerebro, detectables por resonancia magnética y compatibles con el cuadro clínico de la esclerosis múltiple.
Otras enfermedades autoinmunes que pueden causar inflamación del nervio óptico son:
- Neuromielitis óptica (o síndrome de Devic, afecta los nervios ópticos y la médula espinal, pero no causa daño cerebral como la esclerosis múltiple);
- Lupus eritematoso sistémico;
- Enfermedad de Behçet;
- Sarcoidosis
Las infecciones que pueden causar inflamación del nervio óptico son:
- Enfermedad de Lyme;
- Sífilis;
- Meningitis;
- Encefalitis viral;
- Varicela;
- Rubéola;
- Sarampión;
- Paperas;
- Herpes;
- Tuberculosis.
Otras causas de neuritis óptica pueden incluir:
- Deficiencias nutricionales (ejemplo: vitamina B12);
- Toxicidad por fármacos o toxinas (como amiodarona, isoniazida, etc.);
- Radioterapia de cabeza;
- Vasculitis inducida por fármacos (cloranfenicol, etambutol, etc.);
- Arteritis temporal;
- Diabetes.
Finalmente, cualquier proceso que cause inflamación, isquemia o compresión del nervio óptico, incluidos los tumores primarios y metastásicos, puede interferir con la capacidad de conducir adecuadamente los impulsos eléctricos a través de la vía óptica.
La enfermedad afecta principalmente a adultos, con edades comprendidas entre los 18 y los 45 años.
Síntomas
Para más información: Síntomas de la neuritis óptica
Los principales síntomas de la neuritis óptica pueden incluir:
- Pérdida gradual o repentina de la visión (parcial o total), generalmente en un solo ojo
- Dolor, que empeora con el movimiento del ojo afectado;
- Discromatopsia: reducción de la percepción de los colores, que aparecen desvaídos y faltos de vitalidad (especialmente el rojo);
- Visión severa borrosa o "nublada", que puede progresar a ceguera temporal;
- Sensibilidad reducida al contraste;
- Fenómenos visuales, como percepción de destellos brillantes en ausencia de luz (fosfenos), luces intermitentes y puntos en el campo visual (flotadores, también llamados "moscas voladoras" o "cuerpos flotantes");
- Respuesta lenta a los cambios de luz.
La pérdida simultánea de la visión en ambos ojos es rara, pero puede ocurrir durante episodios recurrentes de neuritis óptica. En algunas personas, los síntomas pueden empeorar temporalmente con el aumento de la temperatura corporal, el ejercicio, el clima cálido y húmedo, la exposición al sol o la fiebre (fenómeno de Uhthoff) .Este efecto es causado por la inhibición de la conducción nerviosa en los axones, parcialmente desmielinizados. El fenómeno de Uhthoff se resuelve tan pronto como la temperatura corporal vuelve a la normalidad.
Después de la aparición, los síntomas pueden empeorar en el transcurso de unos días o semanas y luego desaparecer gradualmente. Si no mejoran después de 8 semanas, puede estar presente una afección distinta de la neuritis óptica.
Complicaciones
Las posibles complicaciones de esta afección pueden incluir:
- Disminución de la agudeza visual: la mayoría de las personas recuperan la visión normal en unos pocos meses. A veces, la pérdida de la visión puede persistir incluso después de que mejora la neuritis óptica.
- Daño al nervio óptico: la mayoría de los pacientes tienen daño permanente al nervio óptico después de un episodio de neuritis óptica, pero es posible que no experimenten síntomas como resultado de esta afección.
- Efectos secundarios del tratamiento: El uso prolongado de medicamentos corticosteroides puede causar adelgazamiento de los huesos (osteoporosis) y hacer que el cuerpo sea más susceptible a infecciones. Otros posibles efectos secundarios de la terapia incluyen aumento de peso, cambios de humor, trastornos estomacales e insomnio.
Diagnóstico
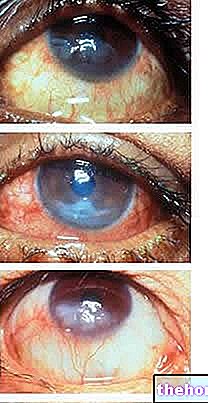
Se sospecha neuritis óptica en pacientes que presentan una tríada típica de signos clínicos: disminución de la visión, dolor ocular y alteración de la percepción del color. Los exámenes oculares y neurológicos pueden proporcionar un diagnóstico correcto: los hallazgos característicos pueden incluir deterioro de la visión periférica, deterioro del reflejo pupilar, disminución de la percepción del brillo en el ojo afectado e hinchazón del disco óptico.
Para establecer el diagnóstico de neuritis óptica, un oftalmólogo puede realizar las siguientes investigaciones:
- Examen de la vista: el oftalmólogo comprobará la agudeza visual y la percepción del color. La visión se ve afectada proporcionalmente a la extensión de la neuritis óptica. En muchos casos, solo un ojo se ve afectado y los pacientes pueden no ser conscientes de la percepción del color alterada, al menos hasta que se les pide que cierren o cubran el ojo. "Ojo sano.
- Oftalmoscopia: esta prueba permite examinar las estructuras presentes en la parte posterior del ojo (fondo de ojo), utilizando un oftalmoscopio. El oftalmólogo prestará especial atención al disco óptico, el área de inserción del nervio óptico en la retina. . no siempre se encuentra, en aproximadamente el 33% de las personas con neuritis óptica, el disco óptico parece inflamado (papilitis anterior) y puede haber dilatación de los vasos sanguíneos alrededor del nervio. Sin embargo, el nervio óptico a menudo no tiene una apariencia anormal visible para examen oftalmoscópico, ya que la inflamación es totalmente retrobulbar (neuritis óptica retrobulbar).
- Reflejo pupilar a la luz: el examen permite medir la integridad de las funciones sensoriales y motoras del ojo, el oftalmólogo mueve una lámpara frente a los ojos para evaluar la reacción de las pupilas a la fuente de luz. El nervio óptico constituye la vía aferente del reflejo pupilar, es decir, percibe la luz entrante. Si esto se ve afectado por la inflamación, se puede encontrar un defecto en la reacción de las pupilas. El compromiso del nervio óptico provoca, de hecho, un estrechamiento pupilar inferior en respuesta al estímulo lumínico, ya que la señal recogida por el nervio óptico dañado no puede llegar al cerebro.
- Potenciales evocados visuales: el médico coloca pequeños electrodos de superficie en la cabeza del paciente, para evaluar la reacción eléctrica del cerebro a ciertos estímulos visuales (se registra de manera similar al electroencefalograma). Durante esta prueba, el sujeto se sienta frente a a una pantalla que muestra un patrón de tablero de ajedrez en movimiento. Los potenciales evocados visuales resaltan la conducción eléctrica reducida del nervio óptico, lo que puede representar un daño. La neuritis óptica puede ocurrir incluso sin ningún síntoma. En otras palabras, una "inflamación de los tractos nerviosos sin que el paciente se dé cuenta cambios en la visión. Por esta razón, el potencial evocado visual puede ser útil para realizar el diagnóstico correcto.
- Tomografía de coherencia óptica (OCT): esta es otra prueba indolora y no invasiva que puede evaluar la salud del nervio óptico. La tomografía de coherencia óptica puede detectar evidencia de desmielinización del nervio óptico y permite a los médicos saber si se ha producido daño debido a procesos inflamatorios previos.
Es importante recordar que la neuritis óptica puede ser un síntoma inicial de determinadas condiciones patológicas. Un examen médico completo puede ayudar a descartar enfermedades relacionadas.
Esto puede incluir:
- Análisis de sangre: los análisis de sangre permiten buscar la presencia de parámetros inflamatorios, como la VSG o la proteína C reactiva. Una velocidad de sedimentación globular (VSG) alta puede ayudar a determinar si la neuritis óptica es causada por "inflamación de las arterias craneales (arteritis temporal); además, los análisis de sangre pueden detectar la presencia de anticuerpos anti-mielina (para investigar enfermedades autoinmunes) y signos de cualquier infección viral o bacteriana.
- Resonancia magnética: un paciente que tiene un primer episodio de neuritis óptica generalmente se somete a una resonancia magnética para buscar cualquier lesión que afecte al sistema nervioso central. Esta prueba de imagen le permite realizar una exploración detallada de las estructuras involucradas en la neuritis óptica. Durante la investigación, se puede inyectar un agente de contraste para evaluar cualquier cambio en el nervio óptico y el cerebro. La resonancia magnética, por ejemplo, puede determinar si la mielina se ha dañado y puede ayudar a diagnosticar la esclerosis múltiple, demostrando la presencia de anomalías características. el paciente tiene síntomas atípicos o si la neuritis óptica se asocia con otros signos neurológicos u oculares, el procedimiento puede descartar o confirmar la presencia de tumores y otras afecciones que pueden simular neuritis óptica (isquemia o compresión para varios tipos de hinchazón).
Tratamiento
En la mayoría de los casos, el pronóstico es bueno: el trastorno es solo transitorio y la visión mejora espontáneamente en unas pocas semanas o meses, a menos que una afección subyacente sea la causa de la neuritis óptica. Los pacientes pueden recuperar la visión normal, pero la sensibilidad al contraste y la percepción del color pueden permanecer levemente dañadas.
Si la neuritis óptica está determinada por una causa infecciosa específica, se puede prescribir la terapia adecuada; la erradicación del agente infeccioso subyacente suele prevenir nuevos episodios.
Cuando la neuritis óptica está relacionada con la esclerosis múltiple, la visión vuelve a la normalidad en un plazo de 2 a 12 semanas sin tratamiento, pero también puede progresar a una visión baja permanente o ceguera.
Se puede prescribir un régimen terapéutico con corticosteroides intravenosos (como metilprednisolona) para acelerar la recuperación; sin embargo, las dosis altas de corticosteroides deben usarse con precaución para evitar posibles efectos secundarios.
La terapia intravenosa puede ir seguida de una reducción gradual de la dosis de corticosteroides, que se pueden tomar por vía oral durante aproximadamente 11 a 14 días (ejemplo: prednisona). En casos resultantes de enfermedades desmielinizantes, como la esclerosis múltiple, la neuritis óptica puede ser recurrente.
Se puede recetar un inmunomodulador (interferón, natalizumab, etc.) o terapia inmunosupresora (ciclofosfamida, azatioprina o metotrexato) para reducir la incidencia de ataques futuros.
Continuar: Medicamentos para el tratamiento de la neuritis óptica "


.jpg)