Generalidad
La mácula (o mácula lútea) es una pequeña región en el centro de la retina, sensible a la luz y responsable de una visión nítida y detallada.

El ojo humano en sección transversal.
De: https://en.wikipedia.org/wiki/Macula_of_retina
La mácula tiene unas características particulares en comparación con las otras áreas de la retina. De hecho, es la región con mayor densidad de fotorreceptores (en particular, conos), que son células nerviosas fotosensibles especializadas en la transducción de señales de luz en impulsos eléctricos, luego interpretadas por el cerebro como información visual (imágenes).
La mácula es una zona extremadamente delicada y, por ello, particularmente vulnerable a fenómenos patológicos y degenerativos.
Anatomía
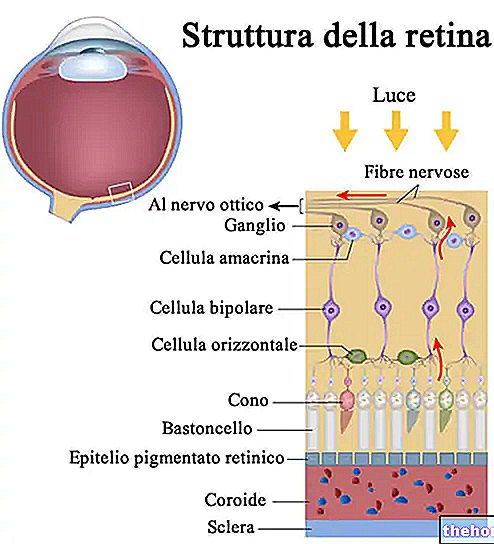
La retina es la membrana que recubre la parte más interna del globo ocular. Se adhiere a la túnica vascular y está equipado con fotorreceptores (conos y bastones) y otras neuronas sensibles a los estímulos luminosos.
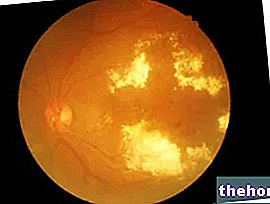
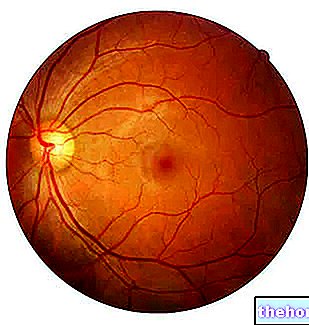
El examen oftalmoscópico muestra la retina como una lámina de color rojo-naranja que presenta, en la parte inferior, en posición medial y lateral con respecto al polo posterior del ojo, una pequeña área elíptica, amarillo-naranja, de aproximadamente 2-5 mm de diámetro: la mácula lútea.
Su centro es lateral y más bajo que el disco óptico (que coincide con el origen del nervio óptico) La mácula no tiene vasos sanguíneos, lo que obstruiría el paso y captación de la luz.
Nota. El color amarillo de la mácula, evidente durante el examen del fondo de ojo, se debe a la presencia de pigmentos pertenecientes a la categoría de carotenoides, luteína y zeaxantina macular (en la práctica, los carotenoides actúan como una especie de filtro).
Fovea
La porción central de la mácula es la fóvea (o fovea centralis), una ligera depresión que representa el área de mejor definición visual. En la región foveal, la concentración de conos es máxima, mientras que los bastones están completamente ausentes.
Conos y varillas
Los conos y bastones son células especializadas ubicadas en la capa más externa de la retina, capaces de convertir el estímulo de luz (físico) en una señal electroquímica para ser enviada al cerebro. Estos fotorreceptores no tienen una distribución uniforme: unos 125 millones de bastones forman una "banda ancha alrededor de la periferia retiniana, mientras que en el polo posterior de la retina hay unos 6 millones de conos, concentrados principalmente en la región macular".
Sus roles también son diferentes:
- Los bastones permiten la visión en blanco y negro, son muy sensibles a la luz y permiten ver en condiciones de poca o poca luz (visión escotópica o crepuscular).
- Los conos son sumamente diferentes: hay, de hecho, tres tipos que perciben el azul, el verde o el rojo; su estimulación en varias combinaciones permite la discriminación de diferentes colores. Los conos proporcionan imágenes más nítidas y definidas que los bastones, lo que le permite ver detalles, pero requieren una luz más intensa; se utilizan principalmente en la visión diurna.
Los conos y bastones constan de dos partes: una tiene la función de captar la luz y la otra de adaptarla para transmitirla a través de las fibras del nervio óptico. Además, cada uno de estos fotorreceptores controla una determinada porción de la retina: una imagen visual es, por tanto, , el resultado del "procesamiento de una" información transmitida por toda la población de receptores.
Funciones
La mácula es la porción de la retina responsable de la visión diferenciada (punto) y del reconocimiento de color, gracias a la máxima densidad de fotorreceptores (principalmente conos) y a la organización de las conexiones nerviosas.
La visión puntual le permite leer, enhebrar una aguja de coser, reconocer un rostro, ver señales de tráfico mientras conduce y distinguir detalles y objetos muy pequeños. Esto explica por qué las enfermedades maculares tienen un efecto negativo inmediato sobre la función visual.
Contribución a la visión
La mácula es responsable de la visión central (es decir, nos permite enfocar nuestra mirada en el centro del campo visual, directamente frente a nosotros) y es más sensible para distinguir claramente los detalles que el resto de la retina. Aquí, de hecho, se concentra la mayor cantidad de rayos de luz.
Cuando miramos fijamente un objeto, los fotones emitidos o reflejados, después de pasar por la córnea, la pupila y el cristalino, son recogidos por los conos de la mácula. Estos fotorreceptores están relacionados con una serie de células nerviosas presentes en las otras capas de la retina; su función consiste en transformar los estímulos luminosos en impulsos electroquímicos, lo que les permite ser transmitidos por las vías ópticas, desde el nervio óptico hasta el cerebro.
Maculopatías
Son muchas las enfermedades que afectan a la mácula. Entre estos, se distinguen las formas hereditarias y adquiridas.

La afectación macular también puede ocurrir en enfermedades sistémicas, como la diabetes (retinopatía diabética).
También existen maculopatías inducidas por la ingesta de determinados fármacos (por ejemplo, antipalúdicos, tamoxifeno, tioridazina y clorpromazina) o por complicaciones postoperatorias (edema macular cistoide posquirúrgico).
La degeneración macular relacionada con la edad
La degeneración macular asociada a la edad es la patología más común de la mácula y es la principal causa de ceguera después de los 55 años en los países desarrollados, es una enfermedad crónica caracterizada por cambios progresivos en la retina, membrana de Bruch y coroides.
La degeneración macular relacionada con la edad puede evolucionar en dos formas:
- Degeneración macular seca (atrófica): de progresión lenta, es la forma más frecuente (afecta aproximadamente al 80% de los casos). Comienza con la formación de depósitos proteicos amarillentos y glucémicos, llamados "drusas"; la reducción o desaparición (atrofia) células de la mácula, conduce a una disminución gradual de la agudeza visual.
- Degeneración macular húmeda (neovascular): más rápido al comprometer la visión, se caracteriza por el crecimiento de vasos sanguíneos anormales de la coroides, en correspondencia con la mácula; La distorsión de la visión es causada por la fuga de sangre y fluidos de los vasos sanguíneos recién formados, que se acumulan debajo de la mácula y la levantan. La degeneración macular húmeda es más agresiva que la forma seca, ya que puede causar una pérdida rápida y severa de la visión central (causada por la cicatrización de los vasos sanguíneos).
Las causas de estas maculopatías aún no están claras. Sin embargo, se han identificado varios factores genéticos, metabólicos y de comportamiento que pueden aumentar el riesgo de degeneración del tejido macular. Estos incluyen fumar cigarrillos, exposición prolongada a la luz solar intensa, presión arterial alta y niveles altos de colesterol en sangre. Una dieta equilibrada, rica en frutas y verduras y baja en grasas animales, la abolición del tabaquismo y los controles periódicos por parte del oftalmólogo son los medios más eficaces para reducir el riesgo y detectar de forma precoz los signos de la enfermedad.
Distrofias maculares hereditarias-degenerativas
Varias formas menos frecuentes de degeneración macular pueden comenzar en pacientes menores de 55 años. Muchas de estas enfermedades de aparición temprana son hereditarias y se definen más correctamente como distrofias maculares.
La enfermedad de Stargardt (o distrofia macular juvenil) generalmente comienza en la infancia y la adolescencia y casi siempre se hereda como un rasgo autosómico recesivo. La disminución progresiva de la visión central asociada con la enfermedad es causada por la muerte de las células fotorreceptoras en la mácula y por la afectación del epitelio pigmentario de la retina.
Otras maculopatías hereditarias incluyen la retinosis pigmentaria en etapa tardía y la enfermedad de Best (o distrofia viteliforme).
Maculopatía miópica
La maculopatía miópica ocurre en personas con miopía degenerativa o patológica, una condición caracterizada por un aumento en la longitud axial del ojo (mayor de 26 mm) y un defecto refractivo mayor de 6 dioptrías. La maculopatía miopía ocurre por una serie de alteraciones anatómicas: la retina es incapaz de adaptarse bien al alargamiento del bulbo, por lo que sufre tensiones o lesiones en la periferia (pequeños desgarros).
En la miopía patológica, las hemorragias maculares pueden ocurrir con disminución repentina de la agudeza visual, a veces con distorsión de las imágenes, subversión de la arquitectura normal de la mácula y causa una pérdida severa de la visión.
Fruncido macular
El fruncimiento macular consiste en el desarrollo de una fina membrana translúcida (llamada epirretiniana) en la superficie interna de la retina, por encima de la mácula. Este tipo de película puede contraerse y provocar la formación de arrugas en la zona central de la retina, alterando su función normal.
Agujero macular
El agujero macular es una pequeña rotura que afecta todo el grosor del tejido retiniano e involucra el área foveal.
Este defecto está asociado a varias condiciones patológicas: tracción vítreo-macular (inducida por la formación de membranas epirretinianas), eventos traumáticos, degeneración miópica, oclusiones vasculares y retinopatía hipertensiva. Los primeros síntomas del agujero macular incluyen visión borrosa, escotoma y distorsión de la imagen.
Síntomas de una maculapatía
No siempre es fácil notar la aparición de una patología macular, especialmente cuando afecta solo a un ojo.
Los principales síntomas de una maculopatía incluyen:
- Reducción de la agudeza visual central, con permanencia de la periférica;
- Distorsión de imágenes (por ejemplo, las líneas rectas pueden aparecer curvas, los objetos aparecen desplazados en forma y tamaño);
- Percepción alterada de los colores, que parecen desvaídos;
- Disminución de la sensibilidad al contraste;
- Presencia de un "área oscura o vacía en el centro del campo visual (escotoma)".
La deformación central de la imagen (metamorfopsia) se detecta a través de la "cuadrícula de Amsler", que es un patrón de líneas rectas perpendiculares, sobre fondo blanco o negro, con un punto central. Durante esta simple evaluación, el paciente cubre un ojo y mira fijamente el área en el centro, manteniendo la cuadrícula a 12-15 centímetros de distancia de la cara. Con visión normal, todas las líneas de cuadrícula alrededor del punto son rectas, espaciadas uniformemente y sin áreas faltantes; si hay una distorsión de las líneas rectas en aparece el área visual central o una mancha grisácea que cubre lo fijo, sin embargo, es posible sospechar una enfermedad que involucre la mácula.
Para evaluar la función macular y comprobar el estado de la retina, entonces, es fundamental medir la agudeza visual y analizar el fondo de ojo con un oftalmoscopio. Para diagnosticar correctamente una maculopatía, el paciente también puede someterse a exámenes instrumentales, como "OCT ( Tomografía de coherencia óptica), fluorangiografía y angiografía con verde indocianina ".

-corpi-estranei-e-altre-cause.jpg)