Temblores y sensación de frío.: afectan aproximadamente al 25% de los pacientes. Por lo general, los temblores duran de 20 a 30 minutos como máximo.
Confusión y pérdida de memoria: se trata de dos dolencias temporales, muy frecuentes entre los pacientes ancianos.
Pequeñas infecciones de pecho: Ocurren principalmente en pacientes que han sido sometidos a cirugía en el abdomen, los síntomas son fiebre y dificultad para respirar, la terapia consiste en antibióticos.
Trastornos de la vejiga: generalmente, consisten en dificultad para orinar y / o orinar. Duran poco tiempo.
Mareo: son sensaciones que se agotan en poco tiempo.
Moretones y dolor: pueden aparecer donde se ha insertado la aguja-cánula para la administración del anestésico y sedante.
Dolor de garganta: ocurre en el 40% de los pacientes y se debe a la inserción del tubo que permite respirar.
Lesiones en los labios o la boca y daños en los dientes.: los primeros afectan al 5% de los pacientes, los segundos a una persona de cada 4500.
al anestésico utilizado y que, por ello, es víctima de una reacción anafiláctica.
En segundo lugar, es posible que un individuo padezca hipertermia maligna, una enfermedad hereditaria particular que se manifiesta con síntomas muy graves solo cuando los afectados toman grandes dosis de anestésico.
Por último, existe una probabilidad muy remota (un caso entre 100.000) de que el paciente muera.
El tabaquismo, la obesidad, el padecimiento de enfermedades graves y especialmente la cirugía invasiva son algunas de las condiciones que favorecen la aparición de complicaciones cuando se aplica anestesia general.
, una bolsa colectora especial.
Para algunos pacientes colostomizados, la bolsa colectora de heces representa un verdadero inconveniente y prefieren recurrir a un método alternativo, conocido como irrigación intestinal transtomal.
Este remedio particular consiste básicamente en introducir, a través del estoma, agua, lo que hace que las heces salgan del propio estoma.
Al estoma, obviamente, es necesario aplicar una funda impermeable que sirva para recoger las heces que el flujo de agua recoge y transporta al exterior.
Una vez que se vacía el intestino, se retira la instrumentación.
En algunos aspectos, la irrigación intestinal transtomal es mucho más cómoda que la clásica bolsa para la recogida de heces, sin embargo, tiene algunas limitaciones que la hacen inadecuada para algunas personas: debe, de hecho, realizarse todos los días a la misma hora y esto es inadecuado para quienes realizan determinadas actividades laborales y no logran regularizar su vida.
Además, entre las desventajas, también debemos considerar el tiempo para su ejecución, que es de unos 45-60 minutos.
.Pero, ¿después de cuánto tiempo se puede realizar esta segunda operación?
Por lo general, los cirujanos pasan 12 semanas, después de las cuales evalúan el estado del paciente y deciden qué hacer. Si el paciente está bien y las heridas que datan de la primera operación se han curado por completo, se puede continuar con la operación de reversión de la colostomía.
Si, por el contrario, el paciente sigue sin demostrar que se ha recuperado por completo, el procedimiento de reversión debe posponerse unas semanas.
Nada le impide poder operar incluso después de uno o más años desde la primera intervención. En algunos casos, de hecho, se prefiere esperar mucho tiempo antes de "arreglar" el intestino grueso modificado, para estar seguro del buen resultado final.
La segunda cirugía requiere una hospitalización que puede oscilar entre un mínimo de 3 y un máximo de 10 días.
Aunque es una operación menos invasiva que una colostomía, la recuperación completa aún ocurre después de varias semanas.
Esta precaución es generalmente válida durante los primeros 7-8 días, después de los cuales el paciente puede volver a comer sin restricciones particulares, aparte de la (muy importante) de adoptar una dieta sana y equilibrada.
Por lo tanto, después de la curación, se permiten nuevamente las frutas y verduras; los carbohidratos (preferiblemente del tipo integral) deben constituir una gran parte de las comidas; finalmente, los productos lácteos y los alimentos con proteínas deben ser bajos en grasa (es decir, leche o yogur bajos en grasa, carnes magras, pescado, etc.).
y en evitar complicaciones desagradables (como estreñimiento o sangrado excesivo del estoma abdominal).En primer lugar, es aconsejable dividir las comidas, de forma que sean más ligeras y fáciles de digerir.
Luego, debes acostumbrarte a comer despacio, quizás masticando tu comida durante mucho tiempo, y evitar comer demasiado tarde. Por lo tanto, los refrigerios nocturnos son inadecuados.
Además, es una buena idea: variar periódicamente tu dieta; si algún alimento te ha molestado, evítalo; come frutas, verduras y cereales integrales todos los días, porque contienen fibra y protegen contra el estreñimiento; evita tanto los alimentos ricos en grasas como posible, porque es difícil de digerir.
Por último, para favorecer el tránsito y eliminación de las heces, es fundamental beber mucho, incluso casi dos litros de agua al día.
.Por lo tanto, una de las preguntas más comunes que las colostomías (es decir, las personas que han tenido una colostomía) les hacen a los médicos es: ¿Existe algún remedio para el sangrado?
Para acentuarlo están ciertamente los siguientes alimentos y comportamientos: legumbres (en particular guisantes, frijoles y lentejas), cebollas, coliflor, repollo, alimentos ricos en grasas, brotes, comidas picantes, cebollas, huevos, bebidas gaseosas, cerveza, chicle, comer con la boca abierta, hablar mientras se come, fumar, beber con una pajita y comer a intervalos irregulares.
Ante esto, conviene regularizar las comidas, cuidando de no alargarlas demasiado; mastique con la boca cerrada y evite hablar mientras coma; prefiera bebidas no carbonatadas y no use pajitas para beber; finalmente, limite o evite por completo (en el caso de alimentos muy grasos) los alimentos que favorecen el sangrado.
los pacientes trasplantados a la persona enferma provienen de un donante recientemente fallecido.Sin embargo, también existe la posibilidad de trasplantar pulmones de donantes vivos.
Generalmente, un trasplante de pulmón de donante vivo se realiza entre personas que pertenecen a la misma familia y requiere dos donantes. De hecho, la parte inferior del pulmón derecho se toma de un donante y la parte inferior del pulmón izquierdo se toma del otro donante.
Después de eso, el procedimiento es muy similar al que se realiza durante los trasplantes de pulmón de un donante muerto; lo que significa que el cirujano extrae los dos pulmones enfermos del paciente e inserta los dos pulmones sanos recién extraídos.
El trasplante de pulmón de donante vivo se practica principalmente en el caso de la fibrosis quística, como último recurso después del fracaso de todos los demás tratamientos posibles.
Dadas las condiciones necesarias para poder realizarlo (dos donantes compatibles), es un procedimiento que se practica muy raramente.
Pulmonar "abierto" prevé que la recogida de tejido pulmonar que se va a observar en el laboratorio se produzca tras una o más incisiones en el lateral, precisamente entre las costillas.A través de estas pequeñas aberturas, de hecho, el cirujano introduce primero una cámara - que, conectada a un monitor externo, le permite orientarse en la cavidad torácica - y luego los instrumentos quirúrgicos necesarios para la toma de muestras.
La biopsia pulmonar "abierta" requiere anestesia general, por lo que el paciente permanece inconsciente durante el procedimiento y en comunicación con un suministro de oxígeno.
El procedimiento suele durar una hora y, en su conclusión, se prevé un drenaje pleural para la reexpansión del pulmón afectado, durante la operación, de hecho, el pulmón del que se extrae la muestra de tejido colapsa como en un neumotórax.
La hospitalización prevista es de al menos un par de días.
La fase postoperatoria puede caracterizarse por fatiga, dolor en el pecho al respirar, sangrado leve en la incisión y dolor de garganta.
Dado que la biopsia pulmonar es en efecto una "operación quirúrgica, podría dar lugar a algunas complicaciones. Por lo tanto, los médicos prefieren utilizarla sólo cuando otras pruebas de biopsia menos invasivas han demostrado ser poco exhaustivas".
neonatal.Patología congénita (es decir, presente desde el nacimiento), la enfermedad de Hirschsprung se debe a la falta, en el bebé afectado, de algunas terminaciones nerviosas que controlan el músculo liso del colon, es decir, la parte más larga del intestino grueso.
Al carecer de estas terminaciones nerviosas, el movimiento del contenido fecal dentro del intestino (la llamada peristalsis intestinal) es insuficiente e inadecuado. La insuficiencia de la peristalsis intestinal puede causar episodios severos de obstrucción intestinal y causar enterocolitis (es decir, infecciones del intestino).
El tratamiento de los niños con enfermedad de Hirschsprung es quirúrgico.
En casos menos graves, el cirujano puede limitarse a un bypass intestinal, con el que aísla de forma eficaz la sección no inervada del intestino.
En casos severos, sin embargo, debe separar el intestino sano del enfermo y realizar una colostomía o ileostomía.
Estos últimos, cuya elección de uno u otro depende de la ubicación del trastorno, son dos procedimientos delicados, destinados a crear una vida alternativa para las heces y su eliminación.
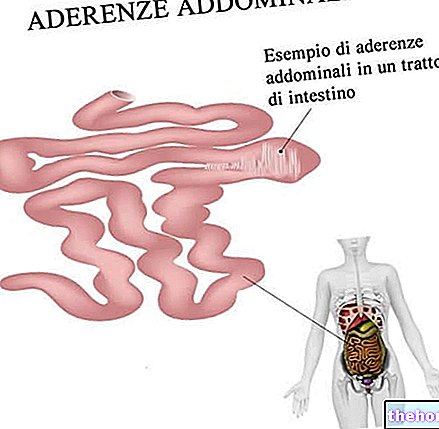
.Las adherencias abdominales son bandas de tejido cicatricial fibroso que "pegan" los tejidos y órganos del abdomen sobre los que se desarrollan.
Esto altera no solo la anatomía normal de las estructuras abdominales internas, sino que también afecta su funcionalidad.
En la mayoría de los casos, las adherencias se localizan a nivel del intestino, debido a que este último tiene numerosas áreas plegadas sobre sí mismas y en estrecho contacto.
En la mayoría de los casos, las adherencias abdominales aparecen después de una cirugía abdominal o pélvica.
Según algunas estimaciones, el 93% de las operaciones quirúrgicas realizadas en abdomen / pelvis provocan la aparición de adherencias incluso muchos años después.
Aunque ocurre con menor frecuencia, las adherencias abdominales también pueden formarse debido a: apendicitis severa, colitis ulcerosa, endometriosis, gastroenteritis infecciosa severa, anomalías congénitas del tejido, enfermedades de transmisión sexual (gonorrea, clamidia, etc.).
Lo más probable es que los procesos que conducen a la formación de tejido cicatricial fibroso sean de naturaleza inflamatoria.
o causar un dolor más o menos severo en el abdomen o la pelvis.Además, en algunos sujetos, pueden estar en el origen de episodios de obstrucción intestinal, estrangulamiento intestinal y, solo en mujeres, infertilidad.
Una "obstrucción intestinal" es una obstrucción que ocurre en el intestino y evita que el contenido del intestino avance normalmente. Las obstrucciones intestinales no tratadas pueden provocar sangrado, infección y perforación, todo en el intestino.
Un estrangulamiento intestinal es un retorcimiento anormal del intestino que, además de bloquear el tracto intestinal afectado, también interrumpe su irrigación sanguínea. Los signos típicos de estrangulamiento intestinal son distensión abdominal, fiebre y taquicardia.
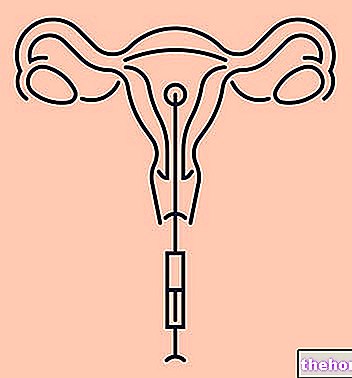
La infertilidad femenina debido a adherencias abdominales ocurre cuando estas últimas se forman cerca del útero y las trompas de Falopio.
para proceder con el tratamiento quirúrgico.
Además, debe tenerse en cuenta que el curso de la enfermedad no siempre es predecible. La catarata, cada vez más opaca y dura, podría entorpecer y complicar la cirugía.