Ingredientes activos: mepivacaína
MEPIVACAINE ANGELINI 10 mg / ml solución inyectable
MEPIVACAINE ANGELINI 20 mg / ml solución inyectable
¿Por qué se usa mepivacaína - medicamento genérico? ¿Para qué sirve?
Mepivacaína Angelini contiene clorhidrato de mepivacaína, un medicamento que pertenece al grupo de medicamentos anestésicos.
Mepivacaina Angelini se usa en adultos y niños para anestesia local (que afecta solo a ciertas partes del cuerpo).
Contraindicaciones Cuándo no debe usarse mepivacaína - Medicamento genérico
No se le administrará Mepivacaína Angelini.
- si es alérgico al hidrocloruro de mepivacaína oa cualquiera de los demás componentes de este medicamento (incluidos en la sección 6).
- Si es alérgico a otros anestésicos locales y / u otras sustancias similares (anestésicos locales de tipo amida). - Si está embarazada o sospecha que está embarazada.
Precauciones de uso Lo que necesita saber antes de tomar Mepivacaína - Medicamento genérico
Hable con su médico o enfermero antes de que le administren Mepivacaína Angelini.
Antes de usarlo, su médico se asegurará de que no esté tomando medicamentos MAO (inhibidores de la monoaminooxidasa) o antidepresivos tricíclicos, utilizados para tratar la depresión y las afecciones de la circulación sanguínea.
Interacciones Qué medicamentos o alimentos pueden modificar el efecto de la mepivacaína - Medicamento genérico
Informe a su médico o enfermero si está tomando, ha tomado recientemente o podría tomar cualquier otro medicamento. En particular, informe a su médico si está tomando:
- IMAO (inhibidores de la monoaminooxidasa) o antidepresivos tricíclicos, utilizados para tratar la depresión.
Advertencias Es importante saber que:
Embarazo y lactancia
Si está embarazada, cree que podría estar embarazada o tiene intención de quedarse embarazada, o si está en periodo de lactancia, informe a su médico antes de que le administren este medicamento.
El embarazo
No se le administrará Mepivacaína Angelini si está embarazada o se sospecha que puede estarlo (ver sección "No se le administrará Mepivacaína Angelini").
Conducción y uso de máquinas
Los anestésicos locales pueden tener un efecto muy leve sobre la función mental y la coordinación, y pueden afectar temporalmente de manera adversa el rango de movimiento y el estado de alerta.
Mepivacaína Angelini contiene sodio
Este medicamento contiene menos de 1 mmol (23 mg) de sodio por dosis, es decir, esencialmente "exento de sodio".
Dosis, método y momento de administración Cómo usar Mepivacaína - Medicamento genérico: Posología
Su médico determinará la dosis en función de su peso y estado de salud. La mepivacaína Angelini será administrada en la parte del cuerpo afectada por un médico especialista en el uso de este tipo de medicamentos, en instalaciones debidamente equipadas.
Uso en niños
El médico especialista determinará la dosis a administrar en función del peso del niño.
Si interrumpe el tratamiento con Mepivacaína Angelini
Si tiene más preguntas sobre el uso de este medicamento, consulte a su médico o farmacéutico.
Sobredosis Qué hacer si ha tomado una sobredosis de Mepivacaína - Medicamento genérico
Es muy poco probable que le administren más solución de la que debiera, ya que su médico lo controlará durante el tratamiento. En caso de una dosis excesiva, el médico interrumpirá inmediatamente la administración e iniciará la terapia más adecuada en función de sus síntomas.
Efectos secundarios ¿Cuáles son los efectos secundarios de la mepivacaína - Medicamento genérico?
Al igual que todos los medicamentos, Mepivacaina Angelini puede producir efectos adversos, aunque no todas las personas los sufran.
Si durante la administración de Mepivacaína Angelini experimenta los siguientes efectos secundarios graves, su médico DETENERÁ inmediatamente la administración al primer signo de alarma y le administrará, cuando sea posible, la terapia adecuada para tratar estos síntomas de reacción alérgica:
- erupciones cutáneas de diversos tipos, urticaria, picazón
- estrechamiento temporal de los bronquios que evita que el aire pase a los pulmones (broncoespasmo)
- hinchazón de la laringe (edema laríngeo)
- reacción alérgica grave (shock anafiláctico).
Los posibles efectos secundarios se enumeran a continuación:
Efectos que afectan el estómago y los intestinos.
- náuseas y vómitos
Efectos que afectan al sistema nervioso
- excitación, desorientación
- temblores
- mareo
- dilatación de la pupila (midriasis)
- Contractura de la mandíbula que imposibilita la apertura de la boca (trismo).
- convulsiones
Efectos que afectan a todo el organismo
- aumento del metabolismo y la temperatura corporal
- transpiración
Efectos que afectan el corazón y la circulación sanguínea.
- arritmias
- aumento de la presión arterial (hipertensión)
- disminución de la frecuencia cardíaca (bradicardia)
- aumento del diámetro de los vasos sanguíneos (vasodilatación)
Efectos que afectan a los bronquios y pulmones.
- aumento de la frecuencia respiratoria (taquipnea)
- aumento del diámetro de los bronquios que favorece el paso del aire a los pulmones (broncodilatación)
Notificación de efectos secundarios
Si experimenta algún efecto adverso, consulte con su médico, incluido cualquier efecto adverso que no se mencione en este prospecto. También puede informar los efectos secundarios directamente a través del sistema nacional de informes en www.agenziafarmaco.gov.it/it/responsabili. Al informar los efectos secundarios, puede ayudar a proporcionar más información sobre la seguridad de este medicamento.
Caducidad y retención
Las soluciones no contienen conservantes y deben usarse inmediatamente después de abrir el vial. Cualquier medicamento residual debe desecharse.
Mantenga este medicamento fuera de la vista y del alcance de los niños.
No utilice este medicamento después de la fecha de caducidad que aparece en la caja después de CAD.
La fecha de vencimiento se refiere al último día de ese mes.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que no necesita, ya que esto ayudará a proteger el medio ambiente.
Otra información
Composición de Mepivacaína Angelini
- El principio activo es hidrocloruro de mepivacaína 10 mg / ml o 20 mg / ml.
- Los demás componentes son cloruro de sodio (ver sección "Mepivacaína Angelini contiene sodio") y agua para preparaciones inyectables.
Aspecto de Mepivacaína Angelini y contenido del envase
Mepivacaine Angelini se presenta como una solución inyectable transparente e incolora.
Mepivacaína Angelini 10 mg / ml y 20 mg / ml solución inyectable está disponible en envases de
- 1 vial de 10 ml
- 1 vial de 5 ml
- 5 viales de 5 ml
- 5 viales de 10 ml
- 10 ampollas de 10 ml
Es posible que no se comercialicen todos los tamaños de envases.
LA SIGUIENTE INFORMACIÓN ESTÁ DESTINADA ÚNICAMENTE A MÉDICOS O PROFESIONALES DE LA SALUD
PRECAUCIONES DE USO
La solución anestésica debe inyectarse con cuidado en pequeñas dosis aproximadamente 10 segundos después de una aspiración preventiva. Especialmente cuando hay que infiltrar zonas muy vascularizadas, es aconsejable dejar transcurrir unos 2 minutos antes de proceder al bloqueo locorregional propiamente dicho. El paciente debe ser monitoreado cuidadosamente interrumpiendo la administración inmediatamente al primer signo de alarma (por ejemplo, cambio sensorial).
Siempre es necesario contar con la disponibilidad inmediata de equipos, medicamentos y personal adecuado para el tratamiento de emergencia ya que se han reportado casos de reacciones graves y en ocasiones con desenlace fatal, aunque raramente, tras el uso de fármacos anestésicos locales incluso en ausencia de hipersensibilidad. .
El producto debe usarse con absoluta precaución en sujetos sometidos a tratamiento con IMAO o antidepresivos tricíclicos.
Antes de su uso, el médico debe conocer el estado de las condiciones circulatorias de los sujetos a tratar, es necesario evitar cualquier sobredosis de anestésico y nunca administrar dos dosis máximas de este último sin un intervalo mínimo de 24 horas. Sin embargo, es necesario utilizar las dosis y concentraciones más bajas que puedan permitir obtener el efecto deseado.
DOSIS, FORMA Y MOMENTO DE ADMINISTRACIÓN
En el "adulto sano (no pretratado con sedantes) la dosis máxima en administración única o en varias administraciones repetidas en menos de 90 minutos, es de 7 mg / kg, sin exceder nunca de 550 mg. La dosis total en 24 horas no nunca debe exceder los 1000 mg; en pediatría no debe exceder los 5-6 mg / kg.
Dosis recomendadas:
- Cirugía
- Bloqueo peridural y caudal: hasta 400 mg alcanzados con 15-30 ml de una solución al 1% o con 10-20 ml de una solución al 2%.
- Bloqueo paravertebral: hasta 400 mg con solución al 1% para el bloqueo del ganglio estrellado y para bloqueos vegetativos, al 1-2% para el bloqueo paravertebral de los nervios somáticos.
- Bloqueo nervioso periférico cervical, braquial, intercostal, paracervical, pubendal y de las terminaciones nerviosas: alcanzable hasta 400 mg con 5-20 ml de solución al 1% o al 2%, según el área y la extensión del bloqueo.
- Infiltración: hasta 400 mg en relación a la zona de intervención, obtenible con volúmenes variables hasta 40 ml de una solución al 0,5% -1%.
Obstetricia
- Bloqueo paracervical: hasta 200 mg en un período de 90 minutos obtenible con 10 ml de una solución al 1% para cada lado.
Advertencia: los viales no contienen excipientes parasepticos deben usarse para una sola administracion. Se descartarán todos los inventarios.
SOBREDOSIS
Al primer signo de alarma es necesario interrumpir la administración, colocar al paciente en posición horizontal y asegurar la permeabilidad de las vías respiratorias administrando oxígeno en caso de disnea severa mediante la realización de ventilación artificial (bolsa Ambu).
Debe evitarse el uso de analépticos bulbares para no agravar la situación al aumentar el consumo de oxígeno Las posibles convulsiones se pueden controlar con el uso de diazepam en dosis de 10-20 mg por vía intravenosa; No se recomiendan los barbitúricos, que pueden acentuar la depresión bulbar. La circulación se puede mantener administrando cortisona en dosis intravenosas apropiadas; Pueden añadirse soluciones diluidas de alfa-beta-estimulantes con acción vasoconstrictora (mefentermina, metaraminol y otros) o de sulfato de atropina. Como antiácido, el bicarbonato de sodio se puede usar en una concentración específica, por vía intravenosa.
Prospecto fuente: AIFA (Agencia Italiana de Medicamentos). Contenido publicado en enero de 2016. Es posible que la información presente no esté actualizada.
Para tener acceso a la versión más actualizada, es recomendable acceder al sitio web de la AIFA (Agencia Italiana de Medicamentos). Descargo de responsabilidad e información útil.
01.0 NOMBRE DEL MEDICAMENTO
MEPIVACAINA ANGELINI
02.0 COMPOSICIÓN CUALITATIVA Y CUANTITATIVA
Cada vial de 10 ml de Mepivacaína al 1% contiene:
Principio activo: Clorhidrato de mepivacaína 100 mg
Cada vial de 5 ml de Mepivacaína al 1% contiene:
Principio activo: clorhidrato de mepivacaína 50 mg
Cada vial de 10 ml de mepivacaína al 2% contiene:
Principio activo: hidrocloruro de mepivacaína 200 mg
Cada vial de 5 ml de mepivacaína al 2% contiene:
Principio activo: Clorhidrato de mepivacaína 100 mg
03.0 FORMA FARMACÉUTICA
Solución inyectable para uso parenteral.
04.0 INFORMACIÓN CLÍNICA
04.1 Indicaciones terapéuticas
Mepivacaína Angelini está indicada en cirugía general, obstetricia y ginecología, urología, oftalmología, dermatología, otorrinolaringología, ortopedia, así como en medicina general y deportiva, con las siguientes técnicas anestésicas: bloqueo peridural y caudal, bloqueo paravertebral, bloqueo de nervios periféricos, paracervical , infiltración de tejidos.
04.2 Posología y forma de administración
En el "adulto sano, no pretratado con sedantes, la dosis máxima, en administración única o en varias administraciones repetidas en menos de 90 minutos, es de 7 mg / kg de clorhidrato de mepivacaína, sin exceder nunca los 550 mg. La dosis total en 24 horas nunca debe exceder los 1000 mg; en pediatría no debe exceder los 5-6 mg / kg.
Dosis recomendadas:
Cirugía:
Bloqueo peridural y caudal: hasta 400 mg que se pueden alcanzar con 15-30 ml de una solución al 1% o con 10-20 ml de una solución al 2%.
Bloqueo paravertebral: hasta 400 mg con solución al 1% para el bloqueo del ganglio estrellado y bloqueos vegetativos, al 1-2% para el bloqueo parevertebral de los nervios somáticos.
Bloqueo del nervio periférico cervical, braquial, intercostal, paracervical, pubendal y de las terminaciones nerviosas periféricas: hasta 400 mg alcanzables con 5-20 ml de solución al 1% o al 2% en relación con el área y la extensión del bloqueo.
Infiltración: hasta 400 mg en relación a la zona de intervención, obtenible con volúmenes variables hasta 40 ml de una solución al 0,5% -1%.
Obstetricia:
Bloqueo paracervical: hasta 200 mg en un período de 90 minutos que se pueden obtener con 10 ml de una solución al 1% para cada lado.
Atención: las ampollas no contienen excipientes parasepticos deben utilizarse para una sola administracion. Se descartarán todos los inventarios.
04.3 Contraindicaciones
Hipersensibilidad a componentes u otras sustancias estrechamente relacionadas desde un punto de vista químico; en particular hacia los anestésicos locales del mismo grupo (tipo amida). Contraindicado en embarazo confirmado o presunto.
04.4 Advertencias especiales y precauciones de uso apropiadas
La solución anestésica debe inyectarse con cuidado en pequeñas dosis aproximadamente 10 segundos después de una aspiración preventiva. Especialmente cuando hay que infiltrar zonas muy vascularizadas, conviene dejar pasar unos dos minutos antes de proceder al bloqueo locorregional propiamente dicho.
El paciente debe ser monitoreado cuidadosamente interrumpiendo la administración inmediatamente al primer signo de alarma (por ejemplo, cambio sensorial).
Siempre es necesario contar con la disponibilidad inmediata de equipo, medicamentos y personal adecuado para el tratamiento de emergencia ya que se han reportado casos de reacciones severas y en ocasiones con desenlace fatal, aunque raramente, luego del uso de anestésicos locales incluso en ausencia de hipersensibilidad. .
El producto debe usarse con absoluta precaución en sujetos sometidos a tratamiento con IMAO o antidepresivos tricíclicos.
Antes de su uso, el médico debe conocer el estado de las condiciones circulatorias de los sujetos a tratar, es necesario evitar cualquier sobredosis de anestésico y nunca administrar dos dosis máximas de este último sin un intervalo mínimo de 24 horas. Sin embargo, es necesario utilizar las dosis y concentraciones más bajas que puedan permitir obtener el efecto deseado.
04.5 Interacciones con otros medicamentos y otras formas de interacción
No se conocen interacciones con otros fármacos.
Sin embargo, se debe tener precaución en sujetos tratados con IMAO o antidepresivos tricíclicos.
04.6 Embarazo y lactancia
No debe usarse en embarazos conocidos o sospechados.
04.7 Efectos sobre la capacidad para conducir y utilizar máquinas
A las dosis recomendadas, el medicamento no influye significativamente y durante mucho tiempo en la capacidad de atención.
04.8 Efectos indeseables
Pueden ocurrir reacciones tóxicas y alérgicas debido a la acción del anestésico local.
Entre los primeros fenómenos de estimulación del sistema nervioso central se describen excitación, temblores, desorientación, mareos, midriasis, aumento del metabolismo y de la temperatura corporal y, para dosis muy elevadas, trismo y convulsiones; si el bulbo raquídeo está afectado, se comparten los centros cardiovascular, respiratorio y emético con sudoración, arritmias, hipertensión, taquipnea, broncodilatación, náuseas y vómitos. Los efectos periféricos pueden afectar el sistema cardiovascular con bradicardia y vasodilatación. Las reacciones alérgicas ocurren principalmente en sujetos hipersensibles, pero se reportan muchos casos sin hipersensibilidad individual a la anamnesis. Las manifestaciones locales incluyen varios tipos de erupciones cutáneas, urticaria, picazón; los de carácter general broncoespasmo, edema laríngeo hasta colapso cardiorrespiratorio por shock anafiláctico.
04.9 Sobredosis
Al primer signo de alarma es necesario interrumpir la administración, colocar al paciente en posición horizontal y asegurar la permeabilidad de las vías respiratorias administrando oxígeno en caso de disnea severa o realizando ventilación artificial (bolsa Ambu).
Debe evitarse el uso de analépticos bulbares para no agravar la situación al aumentar el consumo de oxígeno Las posibles convulsiones se pueden controlar con el uso de diazepam en dosis de 10-20 mg por vía intravenosa; No se recomiendan los barbitúricos, que pueden acentuar la depresión bulbar. La circulación se puede mantener administrando cortisona en dosis intravenosas apropiadas; Pueden añadirse soluciones diluidas de alfa-beta-estimulantes con acción vasoconstrictora (mefentermina, metaraminol y otros) o de sulfato de atropina. Como anticidosico, el bicarbonato de sodio se puede utilizar en concentraciones adecuadas por vía intravenosa.
05.0 PROPIEDADES FARMACOLÓGICAS
05.1 Propiedades farmacodinámicas
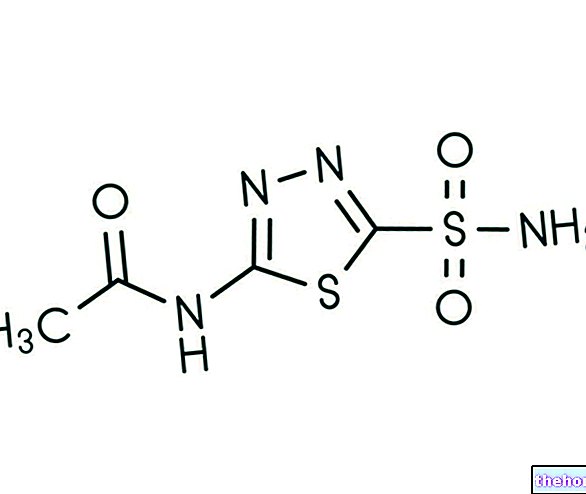
El ingrediente activo de Mepivacaine Angelini es la mepivacaína, un anestésico loco-regional de tipo amida.
La mepivacaína previene tanto la generación como la producción del impulso nervioso y su principal sitio de acción es la membrana celular donde ejerce, a las concentraciones utilizadas para obtener la anestesia local, una modesta acción directa sobre el axoplasma. La mepivacaína bloquea la conducción al disminuir o prevenir el gran aumento transitorio de la permeabilidad de la membrana a los iones de sodio que es causado por una ligera despolarización de la membrana. El efecto anestésico se establece rápidamente y la duración de la acción es de media a larga.
05.2 Propiedades farmacocinéticas
El fármaco se une a las proteínas plasmáticas. El tiempo de concentración plasmática máxima varía según el tipo de bloqueo para el que se utilice, sin embargo la mayor parte del tiempo es dentro de los 30 minutos, el fármaco se metaboliza en el hígado y cantidades inferiores al 10% se eliminan inalteradas. La excreción se produce principalmente a través de los riñones y solo en cantidades modestas a través de las heces.
05.3 Datos preclínicos sobre seguridad
Las DL50 calculadas en estudios de toxicidad aguda en ratones, conejos y cobayas se muestran a continuación.
Topo s.c. 260 mg / kg, conejo SC 110 mg / kg; ratón i.v. 40 mg / kg; conejillo de indias e.p. 173 mg / Kg. En los tratamientos repetidos realizados en ratones y ratas, no surgieron fenómenos atribuibles a la toxicidad del preparado.
06.0 INFORMACIÓN FARMACÉUTICA
06.1 Excipientes
Cloruro de sodio; agua para preparaciones inyectables.
06.2 Incompatibilidad
Ninguno conocido.
06.3 Período de validez
La validez del producto envasado intacto es de 3 años.
06.4 Precauciones especiales de conservación
No use el medicamento después de la fecha de vencimiento.
06.5 Naturaleza del envase primario y contenido del envase.
Viales de vidrio incoloro de 5 y 10 ml
Envases de 10 ampollas de 10 ml al 1% y 2%
Envases de 1 vial de 10 ml al 1% y 2%
Envases de 5 ampollas de 10 ml al 1% y 2%
Envases de 5 ampollas de 5 ml al 1% y 2%
Envases de 1 vial de 5 ml al 1% y 2%
06.6 Instrucciones de uso y manipulación
No compite.
07.0 TITULAR DE LA AUTORIZACIÓN DE COMERCIALIZACIÓN
United Chemical Companies Angelini francesco - A.C.R.A.F. Spa.
Viale Amelia, 70, 00181 ROMA
08.0 NÚMERO DE AUTORIZACIÓN DE COMERCIALIZACIÓN
10 ampollas de 10 ml al 1% AIC n. 029233018
10 ampollas de 10 ml al 2% AIC n. 029233020
1 vial de 10 ml al 1% AIC n. 029233032
1 vial de 10 ml al 2% AIC n. 029233044
5 ampollas de 10 ml al 1% AIC n. 029233057
5 ampollas de 10 ml al 2% AIC n. 029233069
5 ampollas de 5 ml al 1% AIC n. 029233071
5 viales de 5 ml al 2% AIC n. 029233083
1 vial de 5 ml al 1% AIC n. 029233095
1 vial de 5 ml al 2% AIC n. 029233107
09.0 FECHA DE LA PRIMERA AUTORIZACIÓN O RENOVACIÓN DE LA AUTORIZACIÓN
04/08/1995
10.0 FECHA DE REVISIÓN DEL TEXTO
27/03/2007