Generalidad
La taquicardia paroxística es una "arritmia caracterizada por un aumento en la frecuencia y velocidad de los latidos del corazón". inicio repentino y abrupto.

Los ataques de taquicardia paroxística varían en duración, desde unos pocos segundos hasta unas pocas horas o incluso días. Pueden ocurrir en individuos sanos, sin enfermedades cardíacas u otras afecciones orgánicas. Esta arritmia, de hecho, es frecuente en la infancia y los niños, pero también puede surgir en sujetos sometidos a fuertes emociones o esfuerzos físicos severos. El síntoma típico de la taquicardia parosástica es una fuerte palpitación. Mucho más graves son los casos de taquicardia paroxística asociada a un trastorno cardíaco: los síntomas de palpitaciones se suman a los de disnea, ortopnea y dolor torácico.
Arritmias, ¿qué son?
Antes de continuar con la descripción de la taquicardia sinusal, conviene repasar brevemente qué son las arritmias cardíacas.
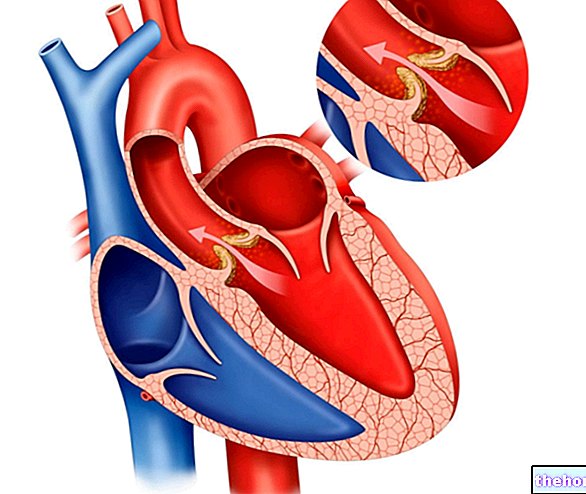
Las arritmias cardíacas son alteraciones en el ritmo cardíaco normal, también llamado ritmo sinusal, ya que se origina en el nódulo sinoauricular. El nódulo sinoauricular emite impulsos para la contracción del corazón y se considera el centro de la vía dominante, ya que es responsable del latido normal del corazón.
La frecuencia cardíaca se expresa en latidos por minuto y se considera normal si se estabiliza dentro de un rango de valores entre 60 y 100 latidos por minuto. Hay tres posibles alteraciones y es suficiente que una esté presente sólo para que surja una "arritmia". Son:
- Cambios en la frecuencia y regularidad del ritmo sinusal. La frecuencia cardíaca puede volverse más rápida (más de 100 latidos por minuto → taquicardia) o más lenta (menos de 60 latidos por minuto → bradicardia).
- La variación del asiento del centro marcador dominante, que es el punto de origen del impulso primario que determina la contracción del músculo cardíaco. Los centros marcadores son más de uno en el corazón, pero el nodo sinoauricular es el principal y los demás solo deben servir para la propagación de los impulsos que genera.
- Perturbaciones de propagación (o conducción) de impulsos.
Los mecanismos fisiopatológicos * subyacentes a estas tres alteraciones permiten distinguir las arritmias en dos grandes grupos:
- Arritmias debidas principalmente a una modificación de la automaticidad. Arritmias con:
- Cambios en la frecuencia y regularidad del ritmo sinusal.
- Variación de la sede del centro marcador dominante.
- Arritmias debidas principalmente a una modificación de la conducción (o propagación) del impulso. Arritmias con:
- Trastornos de la propagación de impulsos.
La automaticidad, junto con la ritmicidad, son dos propiedades únicas de algunas células musculares que forman el miocardio (el músculo cardíaco).
- Automaticidad: es la capacidad de formar impulsos de contracción muscular de forma espontánea e involuntaria, es decir, sin una entrada procedente del cerebro.
- Ritmicidad: es la capacidad de transmitir pulcramente los impulsos de contracción.
* fisiopatología es el estudio de las funciones modificadas, debido a una condición patológica, de un tejido, de un órgano o, en general, de un organismo
La clasificación fisiopatológica no es la única. También podemos considerar el sitio de origen del trastorno y distinguir las arritmias en:
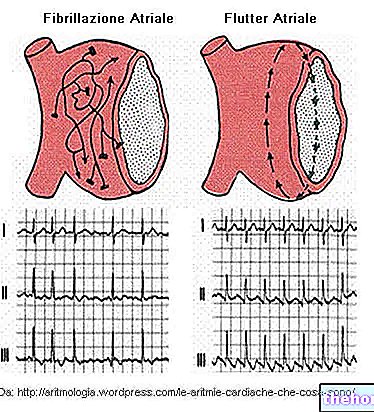
- Arritmias sinusales. El trastorno se refiere al impulso proveniente del nódulo sinoauricular, generalmente los cambios de frecuencia son graduales.
- Arritmias ectópicas. El trastorno involucra una vía distinta del nódulo sinoauricular. Por lo general, surgen de forma abrupta.
Las áreas afectadas dividen las arritmias ectópicas en:- Supraventricular. El trastorno afecta el área auricular.
- Atrioventricular o nodal. El área afectada se refiere al nódulo auriculoventricular.
- Ventricular. El trastorno se localiza en el área ventricular.
¿Qué es la taquicardia paroxística?
La taquicardia paroxística es una arritmia caracterizada por un aumento brusco y brusco de la frecuencia y velocidad de los latidos cardíacos, el término paroxística indica la aparición repentina de la "arritmia, esta última característica" que la distingue de la taquicardia sinusal.

Los asociados con taquicardia paroxística se pueden definir como ataques taquicárdicos reales, caracterizados por frecuencias cardíacas entre 160 y 200 latidos por minuto. Pueden ocurrir durante el día (de pie) o durante la noche (en el sueño) y varían en duración, desde unos segundos hasta unas pocas horas o incluso días; sin embargo, no suelen durar más de 2 o 3 minutos. Cuando los ataques superan las 24 horas, es más correcto atribuirlos a las llamadas taquicardias ectópicas persistentes.
Causas de taquicardia paroxística. Fisiopatología
En la mayoría de los casos, los episodios de taquicardia paroxística involucran a personas sanas sin enfermedad cardíaca u otras afecciones médicas. De hecho, la manifestación taquicárdica suele coincidir con el ejercicio físico o las emociones fuertes, y termina al final de estas circunstancias, quienes están sujetos a ella pueden sufrir un ataque incluso después de muchos días.
Los ataques de taquicardia paroxística también son frecuentes durante la primera infancia y en niños sanos: el motivo radica en las características anatómicas del corazón a esa edad. Sin embargo, infrecuentes, pero aún posibles, son los ataques de taquicardia paroxística en mujeres embarazadas. Otra situación particular , que todavía involucra a las mujeres, es la ligada al ciclo menstrual: de hecho, pueden ocurrir episodios de taquicardia paroxística durante la menstruación o en la semana anterior. Por lo tanto, las causas comunes de taquicardia paroxística, en ausencia de otros trastornos asociados, se resumen a continuación:
- Ejercicio.
- Ansiedad.
- Emoción.
- El embarazo.
- Período.
- Corazón de un bebé o un niño.
Muy diferente es el caso de aquellos sujetos con cardiopatías u otras patologías orgánicas, como el hipertiroidismo, que en circunstancias similares las causas de la aparición de la taquicardia son atribuibles a un trastorno patológico subyacente. Las patologías asociadas más comunes son:
- Cardiopatía reumática, es decir, debida a una enfermedad reumática.
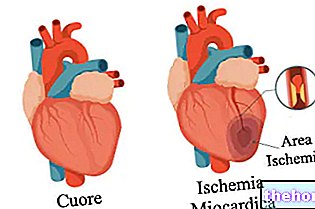
- Enfermedad isquémica del corazón.
- Cardiopatía congénita.
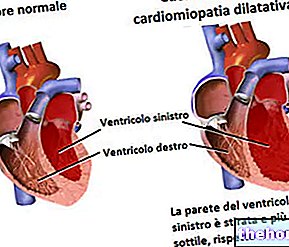
- Miocardiopatías.
- Enfermedades vasculares del cerebro.
- Hipertiroidismo
- Síndrome de Wolff-Parkinson-White, en niños.
La explicación fisiopatológica de cómo varía la conducción del impulso ante la ocurrencia de una taquicardia paroxística es algo complicada, por lo que nos limitaremos a describir algunos puntos clave asociados al impulso sinusal normal proveniente del nódulo sinoauricular. La asociación anómala de estos dos impulsos crea un desorden a través de las vías de conducción, ubicadas entre las aurículas y los ventrículos, el resultado de este desorden resulta en una superposición de varios impulsos de contracción que aumentan la frecuencia cardíaca.
Síntomas
La gravedad de los síntomas de una taquicardia paroxística depende de la "asociación, o no, con los trastornos cardíacos y otros vistos anteriormente" de hecho. De hecho, un individuo, sujeto solo a ataques de taquicardia, muestra palpitaciones (o latidos del corazón) y, en raras ocasiones, disnea. Los pacientes que padecen cardiopatías o enfermedades vasculares cerebrales, en cambio, presentan una sintomatología mucho más compleja y grave.
Los principales síntomas, por tanto, son:
- Palpitaciones (o latidos del corazón). Es la consecuencia natural del aumento de la frecuencia cardíaca.
- Disnea Es dificil respirar. Ocurre, con mayor incidencia, en pacientes con enfermedad cardíaca, ya que un mal funcionamiento del corazón determina un flujo insuficiente de sangre oxigenada hacia los tejidos. En otras palabras, el gasto cardíaco es insuficiente. Esto hace que el paciente aumente el número de respiraciones para aumentar el flujo sanguíneo bombeado a la circulación. Este mecanismo compensatorio, sin embargo, no da los resultados deseados y aparecen disnea y dificultad para respirar, lo que demuestra el vínculo entre el sistema respiratorio y el sistema circulatorio.
- Orthopnea. Es disnea al estar acostado (posición acostada). Ocurre en personas con estenosis mitral, cuyos casos más graves pueden degenerar en edema pulmonar.
- Dolor de pecho debido a angina de pecho. Ocurre en pacientes con cardiopatía isquémica, causada, por ejemplo, por aterosclerosis o estenosis aórtica. Existe un desequilibrio entre la demanda (que aumenta) y la oferta (que no es suficiente) de oxígeno.
- Vértigo, síncope y alteraciones visuales. Se trata de tres manifestaciones ligadas a las enfermedades vasculares cerebrales, por lo que el flujo de sangre oxigenada al cerebro es menor de lo normal.
Diagnóstico
Un diagnóstico certero requiere una visita cardiológica. Las pruebas tradicionales, válidas para la evaluación de cualquier episodio arrítmico / taquicárdico, son:
- Medida de pulso.
- Electrocardiograma (ECG).
- Electrocardiograma dinámico según Holter.
Medida de pulso. El médico puede extraer información básica de la evaluación de:
- Pulso arterial. Informa sobre la frecuencia y regularidad del ritmo cardíaco.
- Pulso venoso yugular. Su clasificación refleja la actividad auricular y, en general, es útil para comprender el tipo de taquicardia presente.
Electrocardiograma (ECG). Es el examen instrumental indicado para evaluar el curso de la actividad eléctrica del corazón. Sobre la base de los rastros resultantes, el médico puede estimar la gravedad y las causas de la taquicardia paroxística.
Electrocardiograma dinámico según Holter. Es un ECG normal, con la ventajosa diferencia de que la monitorización tiene una duración de 24-48 horas, sin que el paciente pueda realizar las actividades normales de la vida diaria. Es útil cuando los episodios de taquicardia son esporádicos e impredecibles.
La anamnesis también juega un papel importante en el diagnóstico, es decir, la recopilación de información por parte del médico sobre lo que el paciente describe sobre los ataques taquicárdicos. La anamnesis es necesaria porque, como hemos dicho, la taquicardia paroxística surge con frecuencia con episodios que tienen días / semanas de diferencia. , incluso en aquellos que no presentan trastornos patológicos de otra naturaleza. Estos individuos, a menos que el ataque de taquicardia esté en curso, muestran un trazo de ECG normal, lo que imposibilita un diagnóstico correcto.
Terapia
El abordaje terapéutico se basa en las causas que determinan la taquicardia paroxística. De hecho, si se debe a determinadas alteraciones cardíacas u otras patologías, las posibles terapias son farmacológicas, eléctricas y quirúrgicas. Los fármacos antitaquicardia más adecuados son:
- Antiarrítmicos. Sirven para normalizar el ritmo cardíaco. Por ejemplo:
- Quinidina
- Procainamida
- Disopiramida
- Bloqueadores beta. Se utilizan para ralentizar la frecuencia cardíaca. Por ejemplo:
- Metoprolol
- Timolol
- Bloqueadores de los canales de calcio. Se utilizan para ralentizar la frecuencia cardíaca. Por ejemplo:
- Diltiazem
- Verapamilo
La vía de administración es tanto oral como parenteral.
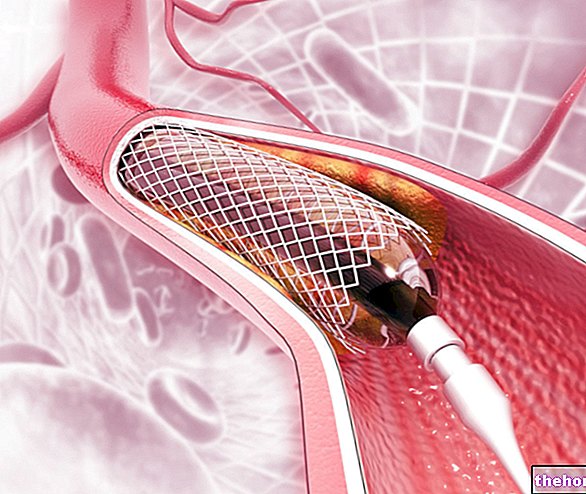
Por terapia eléctrica entendemos la posibilidad de someter el corazón a estimulación eléctrica, mediante un dispositivo llamado marcapasos, que interrumpe el ataque taquicárdico y normaliza el ritmo cardíaco. Insertados debajo de la piel, a nivel torácico, estos dispositivos pueden ser:
- Automático, es decir, capaz de reconocer la taquicardia y administrar el pulso adecuado.
- Controlado externamente, es decir, operado por el propio paciente en el momento de necesidad.
Los marcapasos también se utilizan como sustituto de la terapia con medicamentos.
La cirugía cardíaca depende de la enfermedad cardíaca particular relacionada con el episodio taquicárdico.
Cabe señalar que, en estas circunstancias, la taquicardia es un síntoma de enfermedad cardíaca; por tanto, la cirugía tiene como objetivo curar, en primer lugar, la enfermedad cardíaca y, como consecuencia, también el trastorno arrítmico asociado. De hecho, si se implementara solo la terapia con medicamentos antitaquicardia, esto no sería suficiente para resolver el problema.
Si, por el contrario, la taquicardia paroxística surge en sujetos sanos, sin problemas cardíacos, y se manifiesta como un episodio esporádico después de una carrera, o una emoción fuerte, no se requieren medidas terapéuticas particulares.En estos casos, de hecho, la arritmia termina por sí sola, pero si, sin embargo, debe causar alguna preocupación, es útil saber que los sujetos a estos ataques también pueden actuar de tal manera que interrumpan el evento taquicárdico. Mediante las denominadas maniobras de Valsalva o Muller, de hecho, es posible detener las taquicardias supraventriculares, incluida la paroxística, sin la administración de fármacos. Estas maniobras se basan en la estimulación vagal, es decir, el nervio vago, y deben ser administradas, por primera vez, por el médico, quien instruirá al paciente sobre los métodos correctos de ejecución.