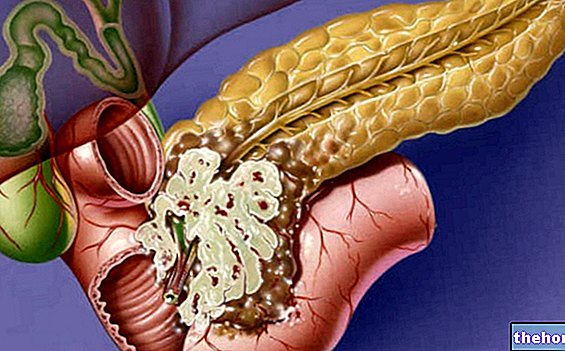
"Pancreatitis
Complicaciones
Sin tratamiento, la pancreatitis es una afección bastante discapacitante y potencialmente mortal. En formas agudas, por ejemplo, pueden surgir problemas respiratorios, insuficiencia renal y pesudoquistes pancreáticos (cavidades provocadas por procesos necróticos, que se llenan de líquidos con riesgo de rotura e infección).

Diagnóstico
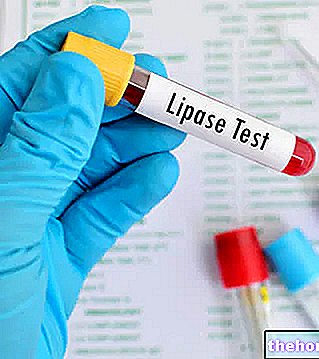
El diagnóstico de pancreatitis puede basarse en análisis de sangre, heces y pruebas instrumentales. El ensayo sérico de amilasas y lipasas es muy útil para el diagnóstico de pancreatitis, dado su característico aumento en circunstancias similares. A menudo, dada la etiología obstructiva frecuente, los valores de Gamma-GT, aspartato transferasa sérica o AST (SGOT), bilirrubina y lactato deshidrogenasa también están elevados; a veces hay ictericia. El aumento de azúcar en sangre es a menudo una consecuencia de pancreatitis , mientras que la de la trigliceridemia es más a menudo una causa contribuyente.
Puede observarse una concentración baja de las enzimas pancreáticas tripsina y quimotripsina en las heces.
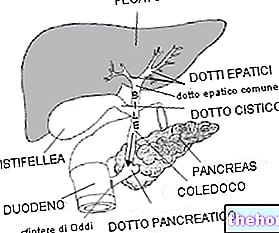
La prueba de estimulación del páncreas exocrino con la hormona secretina es útil, especialmente en las formas crónicas. Para fines diagnósticos, también se utilizan ecografía abdominal o endoscópica, tomografía coumputerizada (TC - TAC), resonancia magnética y l ". CPRE (endoscópica retrógrada) colangiopancreatografía).
Cuidado y tratamiento
Para más información: Medicamentos para tratar la pancreatitis.
La pancreatitis aguda, a diferencia de la pancreatitis crónica, tiende a curarse si se elimina la causa. Su tratamiento requiere con mucha frecuencia la hospitalización del paciente, las primeras intervenciones terapéuticas tienen como objetivo resolver el proceso inflamatorio, poniendo en reposo al páncreas, para ello se suspende la alimentación oral durante unos días, seguida de la reintroducción lenta y paulatina de los alimentos. . Al mismo tiempo, puede ser necesario administrar líquidos por vía intravenosa por goteo y una sonda nasogástrica para evitar que los jugos gástricos ingresen al duodeno, estimulando la actividad pancreática. El uso de analgésicos tiene como objetivo mitigar el dolor, a menudo particularmente violento, mientras que la profilaxis antibiótica tiene como objetivo prevenir cualquier infección del tejido pancreático dañado.
Una vez que el proceso inflamatorio está bajo control, el tratamiento pasa a las causas que produjeron la pancreatitis. Por tanto, puede ser necesario retirar los cálculos de la vía biliar, a menudo realizada a través de la ya mencionada CPRE (colangiopancreatografía retrógrada endoscópica), que consiste en el descenso de un tubo por vía oral hasta llegar a la vía biliar extrahepática. Gracias a la ayuda de un vídeo cámara montada en el ápice y la posibilidad de deslizar instrumentos quirúrgicos muy finos en su interior, si es necesario esta técnica permite maniobras terapéuticas como la extracción de cálculos o la restauración de la permeabilidad de los canales ocluidos).
En el tratamiento de la pancreatitis también se puede utilizar la terapia quirúrgica, con la extirpación del tracto pancreático necrótico (pancreatectomía subtotal) o el drenaje de los líquidos acumulados en su interior. Por otro lado, la extirpación de la vesícula biliar (colecistectomía) se puede realizar en el caso de cálculos con riesgo de nuevos episodios de pancreatitis obstructiva.
Muy importante, especialmente en las formas crónicas, donde el alcohol es el agente causal más común, es la eliminación definitiva de las bebidas alcohólicas de la dieta, por lo que puede ser necesario ingresar a grupos psicoterapéuticos específicos para la adicción al alcohol.
En la pancreatitis crónica con insuficiencia de las glándulas, se administran extractos de páncreas (pancreatina) en cada comida para permitir la finalización normal de los procesos digestivos. La dieta, en nombre de la sobriedad, debe ser particularmente baja en grasas, con preferencia por frutas y verduras frescas, cereales integrales, semillas y proteínas magras. En presencia de pancreatitis, dejar de fumar es igualmente importante.
Más artículos sobre "Pancreatitis: diagnóstico, tratamiento y tratamiento"
- Pancreatitis
- Pancreatitis: medicamentos para el tratamiento de la pancreatitis.
- Dieta para pancreatitis










-cos-cause-sintomi-e-cura.jpg)