Las causas de la neuropatía periférica son numerosas; la diabetes es el principal desencadenante, al menos en lo que respecta a países industrializados como Italia o Reino Unido.
Los síntomas varían dependiendo de si están involucrados los nervios sensoriales, motores o autónomos.
Para planificar una "terapia adecuada" se requiere una investigación diagnóstica muy cuidadosa: la identificación de las causas y el tratamiento posterior son de fundamental importancia.

Breve recordatorio del sistema nervioso.
El sistema nervioso es un conjunto de órganos, tejidos y células nerviosas (neuronas), capaces de recibir, analizar y procesar estímulos provenientes del interior y exterior del cuerpo.
Al final del procesamiento, el sistema nervioso genera respuestas adecuadas a la situación, que favorecen la supervivencia del organismo al que pertenece.
El sistema nervioso de los vertebrados consta de dos componentes:
- El sistema nervioso central (SNC): es la parte más importante del sistema nervioso, un verdadero centro de procesamiento y control de datos. De hecho, analiza la información que llega del ambiente externo e interno del organismo, luego formula las respuestas más apropiado a la información anterior.
Está formado por el cerebro y la médula espinal. - El sistema nervioso periférico (SNP): es el "brazo" del sistema nervioso central. De hecho, su trabajo consiste en transmitir al SNC toda la información recogida dentro y fuera del organismo y en difundir todas las elaboraciones originadas en el SNC a la periferia.
Sin el SNP, el sistema nervioso central no podría funcionar correctamente.
Gracias a sus nervios, el SNP se comunica con los brazos, las manos, los pies, las piernas, los órganos internos (antes denominados "los datos de información capturados dentro del" organismo "), la boca y la cara.
Los nervios craneales y los nervios espinales forman parte del SNP, que se originan respectivamente en el cerebro y la médula espinal.
Estos nervios son de tipo:
- Psíquico. Un nervio sensorial es un nervio que transporta información sensorial, capturada en la periferia. El dolor, la percepción táctil y la sensibilidad propioceptiva son solo algunos ejemplos de información sensorial.
- Motor. Los nervios motores son los nervios que controlan los músculos esqueléticos. Son provocados por una señal que se origina en el sistema nervioso central.
- Autónomo. Los nervios autónomos son los nervios que regulan las funciones automáticas del cuerpo, como la presión arterial, la digestión o el proceso de llenado / vaciado de la vejiga.
DIABETES
La diabetes mellitus es una enfermedad metabólica causada por un defecto en la secreción y / o acción de la insulina, una hormona esencial para el paso de la glucosa de la sangre a las células.
Como resultado de la falta de secreción y / o mal funcionamiento de la insulina, los niveles de glucosa en la sangre (azúcar en sangre) aumentan y se desarrolla una condición muy peligrosa para el cuerpo, conocida como hiperglucemia.
La neuropatía periférica que surge debido a la diabetes mellitus también se denomina neuropatía diabética.
Según las teorías más recientes y fiables, la hiperglucemia es la causa de la neuropatía diabética. De hecho, los altos niveles de glucosa en la sangre dañan los vasos sanguíneos que irrigan los nervios periféricos (es decir, los nervios del sistema nervioso periférico) con oxígeno y nutrientes.
Sin oxígeno ni nutrientes, cualquier nervio, tejido u órgano del cuerpo sufre un proceso de muerte, más propiamente conocido como necrosis.
Varias afecciones contribuyen a aumentar el riesgo de neuropatía periférica en un paciente con diabetes mellitus, que incluyen:
- Hipertensión
- Sobrepeso y obesidad
- Ser mayor de 40 años
- Consume grandes cantidades de bebidas alcohólicas.
- Fumar
OTRAS CAUSAS DE NEUROPATÍA PERIFÉRICA
Una forma de neuropatía periférica también puede surgir debido a o como resultado de:
- Estado de alcoholismo severo. Los alcohólicos no absorben adecuadamente los alimentos ingeridos y, a menudo, son propensos a sufrir episodios de diarrea y vómitos. Esto determina un estado de desnutrición, en algunos casos incluso muy severo, que afecta especialmente a las vitaminas.
Las vitaminas (en particular B12, B1, B6, niacina y E) son esenciales para la buena salud del sistema nervioso, por lo que su deficiencia conlleva, entre las diversas consecuencias, también el deterioro de los nervios del sistema nervioso periférico. - Deficiencias vitamínicas por causas distintas al alcoholismo. Si determinados alimentos, por elección (errónea) o por falta de disponibilidad, se excluyen de la dieta, es probable que determinadas vitaminas no se consuman en cantidades adecuadas. Esto puede afectar negativamente a las estructuras nerviosas, exactamente como en el caso del alcoholismo.
- Enfermedad renal crónica. Si los riñones funcionan mal, hay una acumulación de sustancias tóxicas en el cuerpo; Sustancias tóxicas que dañan el sistema nervioso, incluidos los nervios periféricos.
- Enfermedad cronica del higado. Al igual que los riñones, si el hígado funciona mal, la sangre acumula productos de desecho tóxicos y agentes infecciosos; estos últimos, a la larga, causan daño a las células nerviosas, incluidas las que forman los nervios periféricos.
- Una "inflamación de los vasos sanguíneos (vasculitis).
- Estado de hipotiroidismo. El hipotiroidismo es una condición mórbida que surge debido a una tiroides hipoactiva. Una tiroides hipoactiva produce una cantidad insuficiente de hormonas tiroideas para satisfacer las necesidades del cuerpo.
- Infecciones, como enfermedad de Lyme, difteria, botulismo, herpes zoster y SIDA. Estos estados mórbidos surgen de virus o bacterias capaces de invadir y dañar las células nerviosas.
- Enfermedades autoinmunes, incluido el síndrome de Guillain-Barré, la artritis reumatoide, el lupus eritematoso sistémico, el síndrome de Sjögren y la polineuropatía desmielinizante inflamatoria crónica. Las personas con enfermedades autoinmunes tienen un sistema inmunológico que funciona incorrectamente, ataca, a través de sus células, tejidos y órganos sanos.
- Amilosis. Es el término médico para identificar un grupo de enfermedades caracterizadas por la acumulación, a menudo en el área extracelular, de las llamadas fibrillas amiloides. Las fibrillas amiloides insolubles comprometen la funcionalidad de varios tejidos y órganos del cuerpo, incluidas las estructuras nerviosas.
- Enfermedad de Charcot-Marie-Tooth y similares. La enfermedad de Charcot-Marie-Tooth, también conocida como neuropatía motora sensorial hereditaria, es un síndrome neurológico hereditario del sistema nervioso periférico. Por tanto, su aparición determina un deterioro de los nervios periféricos, en particular los destinados a los miembros inferiores.
- Un trauma físico que daña los nervios periféricos. Los traumatismos físicos clásicos que pueden provocar daños en los nervios periféricos son los siguientes a accidentes de tráfico, caídas (por ejemplo de un caballo) o fracturas óseas.
- Síndromes de compresión nerviosa. Son patologías debidas al aplastamiento (o compresión) de un nervio por los tejidos circundantes o por la presencia de una masa tumoral. El nervio comprimido, por tanto, se irrita, causa dolor y pierde sus funciones.
Un ejemplo clásico de neuropatía periférica, debido a la compresión de un nervio periférico, es el síndrome del túnel carpiano. - Cánceres, como linfoma y mieloma múltiple. Un linfoma es un tumor maligno del sistema glandular que forma el sistema linfático (ganglios linfáticos).
El mieloma múltiple es un tumor maligno que afecta a determinadas células del sistema inmunológico. Este último, de hecho, comienza a producir una proteína anormal que causa problemas renales y daña otros órganos y tejidos del cuerpo. - Exposición a sustancias tóxicas, como insecticidas, arsénico, plomo, mercurio y metales pesados en general.
- Gammapatías monoclonales de significado incierto. Son patologías que se caracterizan por la gran presencia, en la sangre, de una proteína anormal de origen linfoide. Esta proteína es producida por células plasmáticas, que son las células del sistema inmunológico que secretan anticuerpos.
- Enfermedades del tejido conectivo. Si afectan el tejido conectivo que rodea los nervios periféricos, pueden provocar una forma de neuropatía periférica.
- Tomando ciertos medicamentos. Entre los fármacos infractores se encuentran los fármacos quimioterápicos para el cáncer, los fármacos para la presión arterial, algunos antibióticos (metronidazol y nitrofurantoína) y anticonvulsivos para el tratamiento de la epilepsia (fenitoína).
Recientemente, también se ha encontrado que las estatinas para la hipercolesterolemia favorecen la aparición de neuropatía periférica.
Evidentemente, estamos hablando de contrataciones a largo plazo.
EPIDEMIOLOGÍA
La neuropatía periférica es una condición mórbida bastante común.
Según una estadística británica, en el Reino Unido afectaría a una de cada 50 de la población general y a una de cada 10 de la población mayor de 55 años.
Por lo tanto, es más común entre las personas de mediana edad.
Particularmente interesante es el aspecto epidemiológico relativo a la combinación de diabetes y neuropatía periférica. De hecho, según lo informado por el Centro de Neuropatía Periférica de la Universidad de Chicago, alrededor del 60% de los diabéticos desarrollan daños más o menos graves a nivel de los nervios periféricos.

Los signos y síntomas típicos de la neuropatía sensorial, la neuropatía motora y la neuropatía autónoma se informarán a continuación.
En presencia de una polineuropatía, las manifestaciones clínicas obviamente se superponen.
NEUROPATÍA PERIFÉRICA SENSIBLE
Los síntomas característicos de la neuropatía sensorial periférica incluyen:
- Hormigueo y pinchazos en áreas donde residen los nervios periféricos dañados.
- Sensación de entumecimiento y capacidad reducida para sentir dolor y cambios de temperatura, especialmente en las manos y los pies.
- Dolor ardoroso y punzante, especialmente en las extremidades inferiores y los pies.
- Alodinia, o dolor provocado por un estímulo que, en condiciones normales, sería completamente inofensivo y sin consecuencias.
- Pérdida de equilibrio y capacidad de coordinación.
El dolor experimentado durante una neuropatía periférica representa una forma de dolor neuropático. Para ser aún más precisos, se llama dolor neuropático periférico.
El dolor neuropático es una sensación diferente a la que se siente después de una agresión física; de hecho, se origina directamente en las estructuras que constituyen el sistema nervioso (nervios, en el caso del SNP, y cerebro y médula espinal, en el caso del SNC).

NEUROPATÍA MOTOR PERIFÉRICA
Los síntomas y signos típicos de la neuropatía motora son:
- Espasmos y calambres musculares.
- Debilidad muscular y / o parálisis que afecte a uno o más músculos.
- Reducción de la masa muscular, por inactividad.
- Pie caído. Es una condición particular caracterizada por la imposibilidad de mantener elevada la parte delantera del pie, lo que conduce a considerables problemas para caminar.
- Caídas frecuentes de las manos de objetos.
NEUROPATÍA PERIFÉRICA AUTÓNOMA
Las manifestaciones clínicas que caracterizan a la neuropatía autónoma consisten en:
- Estreñimiento o diarrea. Este último es frecuente sobre todo de noche.
- Sensación de malestar, distensión abdominal y vómitos.
- Disminución de la presión arterial (hipotensión ortostática), que provoca desmayos y / o mareos.
- Taquicardia, es decir, aumento de la frecuencia cardíaca.
- Sudoración excesiva o falta de sudoración (anhidrosis).
- Trastornos sexuales. En los hombres, por ejemplo, la disfunción eréctil es particularmente común.
- Dificultad para vaciar completamente la vejiga.
- Incontinencia intestinal, debido a la pérdida de control del músculo liso del intestino.
- Disfagia
- Adelgazamiento de la piel.
MONONEUROPATÍA
La mononeuropatía periférica se define como una neuropatía periférica que afecta a un solo nervio periférico, por lo que es una condición que produce síntomas localizados en un área específica.
Un ejemplo clásico de mononeuropatía periférica es el síndrome del túnel carpiano antes mencionado, en el que hay compresión del nervio mediano a nivel de la muñeca.
¿CUÁNDO VER AL MÉDICO?
En general, cuanto antes se identifica una condición de neuropatía periférica, mayor es la posibilidad de limitar el daño que causa.
Por lo tanto, si es una persona con riesgo de neuropatía periférica, preste mucha atención a los síntomas y signos, como:
- Hormigueo, entumecimiento o entumecimiento en las manos y especialmente en los pies.
- Pérdida del equilibrio.
- Cortaduras o heridas que no cicatrizan, especialmente en los pies.
- Problemas intestinales, como diarrea o estreñimiento y disfunción de la vejiga.
- Desmayo al ponerse de pie.
COMPLICACIONES
Las posibles complicaciones de la neuropatía periférica son numerosas y dependen, en primer lugar, de las causas del deterioro de los nervios periféricos.
En aras de la brevedad, se informan las tres complicaciones principales y probablemente las más comunes, a saber:
- El pie diabético. Es una de las consecuencias más temidas de la diabetes. Para obtener más información, le recomendamos que consulte el artículo aquí.
- El riesgo de gangrena. Con gangrena s "se entiende la putrefacción masiva de uno o más tejidos del cuerpo. Para causar tal proceso, es la falta total de flujo sanguíneo en ese o aquellos tejidos involucrados. En caso de gangrena es necesario remover el tejido necrótico (es decir, a la necrosis) En los casos más graves, también es necesario recurrir a la amputación de una parte del cuerpo.
- Neuropatía cardiovascular autónoma. Es una afección mórbida que altera por completo varias funciones nerviosas autónomas, incluida la presión arterial, la frecuencia cardíaca, el control de la vejiga, la sudoración, etc.
Un procedimiento diagnóstico preciso nos permite establecer no las características de la neuropatía periférica en curso, sino también la causa que la desencadenó.
El conocimiento del factor desencadenante permite planificar la terapia más adecuada.

ANÁLISIS DE SANGRE
Los análisis en una muestra de sangre nos permiten determinar si el paciente tiene diabetes, alguna deficiencia de vitaminas o una disfunción tiroidea.
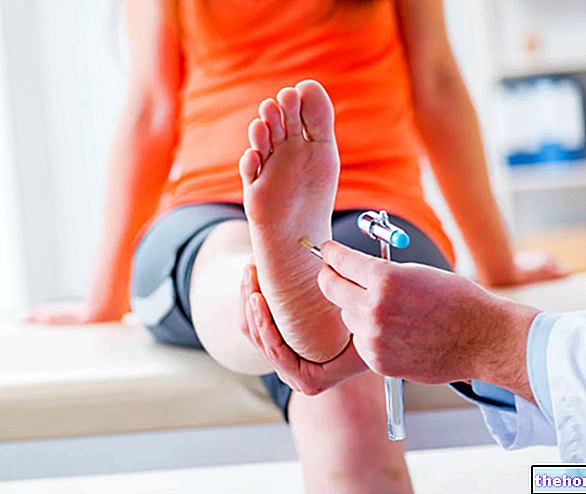
EVALUACION NEUROLOGICA
Durante una evaluación neurológica, el médico analiza los reflejos tendinosos y prueba la presencia o ausencia de trastornos neuromusculares y coordinativos.
TC Y RESONANCIA MAGNÉTICA NUCLEAR (MRI)
La TC y la resonancia magnética nuclear (RMN) son muy útiles y proporcionan información discreta cuando se sospecha un tumor, un traumatismo físico de los nervios periféricos o un síndrome de compresión.
ELECTROMIOGRAFÍA
La electromiografía implica el estudio de la conducción de señales nerviosas a lo largo de la zona que presenta síntomas y, posteriormente, la valoración de la actividad eléctrica del músculo o músculos, siempre localizados en la zona sintomática.
Para obtener más información sobre electromiografía, recomendamos leer el artículo aquí.
BIOPSIA DE UNO O MAS NERVIOS
La biopsia de un nervio consiste en la toma de muestras y posterior análisis de laboratorio de algunas células de un nervio, consideradas responsables de la sintomatología en curso.
Puede ser útil para rastrear las causas del daño a los nervios.
BIOPSIA DE PIEL
El análisis de laboratorio de las células de la piel, previamente extraídas de una zona de piel afectada, puede utilizarse para estudiar los nervios sensoriales y comprender su estado de salud.
, mantener la presión arterial bajo control, regular el peso corporal, etc.Utilizando otro ejemplo, en el caso de las neuropatías periféricas inducidas por fármacos, el principal remedio terapéutico (a veces incluso una solución) es dejar de tomar el fármaco responsable del deterioro de los nervios periféricos.
Otros ejemplos de tratamientos, que dependen de las causas desencadenantes:
- Inmunosupresores, inmunoglobulinas y corticosteroides, en el caso de enfermedades autoinmunes o enfermedades inflamatorias.
- Suplementos vitamínicos, para las deficiencias vitamínicas.
- Cirugía, para tumores que comprimen nervios periféricos o para síndromes de compresión nerviosa.
- Tratamientos oncológicos (quimioterapia y radioterapia), en caso de mieloma múltiple o linfoma.
TRATAMIENTO DEL DOLOR NEUROPÁTICO
El dolor neuropático muy a menudo requiere medicamentos para aliviar el dolor distintos de los que se usan en presencia de dolor inducido por un trauma. Por lo tanto, el paracetamol o el ibuprofeno suelen ser ineficaces.
Los medicamentos utilizados para el dolor neuropático incluyen:
- Antiepilépticos, como gabapentina y pregabalina. Como efectos secundarios, presentan somnolencia y mareos.
- Antidepresivos, como amitriptilina, doxepina, nortriptilina, duloxetina (un inhibidor de la recaptación de serotonina y noradrenalina) y venlafaxina.
Algunos efectos secundarios de estos medicamentos son boca seca, náuseas, somnolencia, mareos, estreñimiento y / o disminución del apetito. - Analgésicos de tipo opioide, como tramadol. Es un derivado de la morfina, por lo que su administración prolongada es altamente peligrosa porque puede ser adictiva.
Entre los efectos secundarios, se encuentran: sensación de malestar, vómitos, mareos y / o estreñimiento. - Capsaicina en crema. La capsaicina es un compuesto químico que se encuentra en las plantas de pimiento picante, que de alguna manera logra detener la señal de dolor enviada por los nervios al cerebro. La preparación de la crema debe extenderse de 3 a 4 veces al día en la zona del cuerpo que sufre.
Como efectos secundarios, presenta irritación y / o ardor en la piel.
Para los médicos, el principal problema a la hora de prescribir estos medicamentos es la indicación de la dosis más adecuada, muchas veces esto se hace por ensayo y error, ya que cada paciente responde de manera diferente, por lo que representa un caso en sí mismo.

TERAPIA SINTOMÁTICA
Para los pacientes con debilidad o masa muscular reducida, los médicos recomiendan fisioterapia para mantener los músculos fuertes.
Para los hombres que padecen disfunción eréctil, prescriben tratamientos adecuados, teniendo en cuenta también las causas de la aparición de la neuropatía periférica.
Para aquellos que sufren de hiperhidrosis, planean una terapia con toxina botulínica.
Para las personas con estreñimiento, recomiendan preparaciones de medicamentos y una dieta para promover los movimientos peristálticos.
Finalmente, a los pacientes con disfunción vesical, les indican el uso de catéteres vesicales.
Alguna información importante relacionada con el estilo de vida que es bueno adoptar en presencia de una neuropatía periférica:
- Ejercicio
- No fumar
- Evite el consumo de alcohol
- Para los diabéticos, controle su nivel de azúcar en sangre con regularidad y cuide sus pies.
- Come de forma sana y equilibrada