Generalidad
La cardioversión es el procedimiento terapéutico implementado para restaurar el ritmo sinusal en una persona que sufre de arritmia.

Hay una cardioversión eléctrica y una cardioversión farmacológica. El primero utiliza un instrumento, el desfibrilador, que emite descargas eléctricas; el segundo, en cambio, consiste en la administración de determinados medicamentos, antiarrítmicos.
Los resultados de la cardioversión suelen ser más que satisfactorios; sin embargo, para obtener efectos duraderos, es bueno seguir la terapia de mantenimiento prescrita por el médico y adoptar un estilo de vida saludable.
¿Qué es la cardioversión?
La cardioversión es un procedimiento terapéutico que sirve para restablecer el ritmo normal del corazón (ritmo sinusal) en todas aquellas personas que padecen una "arritmia cardíaca".
Hay dos tipos de cardioversión, eléctrica y farmacológica.
La cardioversión eléctrica utiliza descargas eléctricas (o choques), generadas por un instrumento (el desfibrilador) y transmitidas al paciente a través de electrodos aplicados en el pecho.
La cardioversión farmacológica, por otro lado, implica la administración de fármacos antiarrítmicos específicos.
La cardioversión suele ser un tratamiento programado, que se lleva a cabo en un hospital, pero sin hospitalización. De hecho, al final de la terapia, si todo salió bien, el paciente ya puede regresar a casa.
DIFERENCIA ENTRE CARDIOVERSIÓN Y DESFIBRILACIÓN
La desfibrilación y la cardioversión eléctrica, aunque se basan en el mismo principio de funcionamiento, tienen diferencias sustanciales, por lo que no es estrictamente correcto considerarlas lo mismo.
La desfibrilación es un procedimiento médico que se practica especialmente en emergencias, donde la vida del paciente corre grave peligro. Tales situaciones son, por ejemplo, la fibrilación ventricular o la taquicardia ventricular sin pulso, que surgen y evolucionan muy rápidamente hasta hacer que el corazón se detenga (parada cardíaca).
La desfibrilación, por lo tanto, no es una intervención planificada, como lo es la cardioversión.
Incluso desde el punto de vista de las descargas eléctricas hay una diferencia: los choques, de hecho, son mucho más fuertes que los de la cardioversión eléctrica, ya que la energía transmitida sirve para reactivar el corazón, no para fijar su ritmo.
Cuando tu lo hagas
La cardioversión se puede implementar en todas aquellas situaciones en las que el corazón late más rápido (taquicardia) o de forma irregular (fibrilación y aleteo), en comparación con el ritmo sinusal normal.
Las formas de arritmia para las que la cardioversión es ideal son taquicardias supraventriculares (paroxísticas y no paroxísticas), fibrilación auricular, aleteo auricular y taquicardia ventricular con pulso; éstas, a diferencia de la fibrilación ventricular y la taquicardia ventricular sin pulso (cuyo tratamiento más adecuado es la desfibrilación), son circunstancias menos graves y más fáciles de resolver.

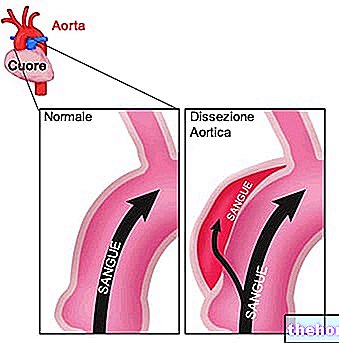
Figura: La fibrilación auricular es una arritmia que requiere cardioversión.
No en vano, el procedimiento suele planificarse con antelación y, antes de ponerlo en práctica, el cardiólogo tiene tiempo para realizar una serie de pruebas clínicas al paciente.
ELECCIÓN DEL TIPO DE CARDIOVERSIÓN
La elección del tipo de cardioversión (farmacológica o eléctrica) depende del estado del paciente y de las valoraciones del cardiólogo.
Si, una vez concluidas estas consideraciones, la práctica de una u otra le resulta indiferente, el paciente puede optar por la que considere menos molesta: habitualmente, en estos casos, se prefiere la cardioversión farmacológica, ya que temen descargas eléctricas. .
Riesgos de la intervención
Si el cardiólogo toma todas las precauciones necesarias, el riesgo de que la cardioversión produzca complicaciones es muy raro.
Los posibles problemas consisten en:
- Desprendimiento de un coágulo de sangre. Es bastante frecuente que quienes padecen arritmias (especialmente fibrilación auricular y aleteo auricular) también presenten uno o más coágulos de sangre en el interior del corazón. Este o estos coágulos, tras la cardioversión, podrían desprenderse de su sitio y ser arrastrados por la circulación sanguínea. , llegan a varias partes del cuerpo, con resultados a veces dramáticos (embolia) Un ejemplo clásico de esta eventualidad está representado por un derrame cerebral, causado por un coágulo de sangre que ha llegado al cerebro. Para prevenir esto, se hace que el paciente tome varios fármacos anticoagulantes durante algunas semanas, con el fin de "diluir la sangre" y "disolver" los coágulos presentes.
- Ritmo cardíaco anormal. Puede suceder que, tras la cardioversión, el ritmo cardíaco, en lugar de volver a la normalidad, desarrolle otra anomalía, si todo esto sucede, se debe repetir el tratamiento adaptándolo a las características de los nuevos trastornos que han surgido.
- Presión arterial baja. Es posible que después de la cardioversión el paciente experimente episodios de hipotensión, que sin embargo mejoran en pocos días y sin ningún tratamiento.
- Quemaduras en la piel. Este es un inconveniente de la cardioversión eléctrica; las quemaduras se deben a los electrodos que, aplicados en el pecho, transmiten la descarga eléctrica.
Preparación
Antes de la cirugía de cardioversión, hay que someterse a algunas pruebas de diagnóstico y tomar ciertas precauciones.
Las pruebas de diagnóstico. El más importante es, sin duda, el llamado ecocardiograma transesofágico, que se realiza para "encontrar" cualquier coágulo de sangre en el interior del corazón. El procedimiento de examen implica el uso de una sonda de ultrasonido, que, cuando se aplica a un "extremo de un Un tubo flexible (un catéter), se inserta en la boca y se baja hasta el esófago. Una vez colocada en el lugar apropiado, la sonda proyecta, en un monitor, imágenes claras del corazón y su anatomía interna.
Además del ecocardiograma transesofágico, se realizan todas aquellas pruebas diagnósticas prequirúrgicas de rutina (análisis de tensión arterial, análisis de sangre, etc.).
Precauciones previas a la intervención. Antes del procedimiento, es necesario abstenerse de comer y beber durante al menos 6/12 horas, ya que se requiere anestesia general. Si el paciente está tomando medicamentos, es recomendable informarlo al médico y pedir consejo sobre qué hacer. hacer.
Preguntas frecuentes sobre la ecocardiografía transesofágica
¿Cuánto dura?
La duración es de unos 20-25 minutos.
¿Es doloroso?
El paciente puede sentir dolor al pasar el catéter por la boca y el esófago, una sensación tolerable que puede prevenirse con una ligera sedación.
¿Necesito ayunar antes del examen?
Sí, debe haber estado en ayunas durante al menos 6/12 horas.
¿Necesitas hospitalización?
No, sin embargo es recomendable ir acompañado de algún familiar (o amigo) porque el anestésico, utilizado para la sedación, puede alterar la capacidad de conducción del paciente.
¿QUÉ HACER SI HAY COÁGULOS DE SANGRE EN EL CORAZÓN?
Si del ecocardiograma transesofágico surge la presencia de uno o más coágulos, el cardiólogo prescribe al paciente fármacos anticoagulantes, para diluir la sangre. El tratamiento, para que surta efecto, debe durar al menos cuatro semanas. Sólo una vez esta curado, el anticoagulante se considera terminado, se puede practicar la cardioversión.
El anticoagulante más utilizado es Coumadin.
Procedimiento: cardioversión eléctrica
La cardioversión eléctrica requiere anestesia general para sedar al paciente.
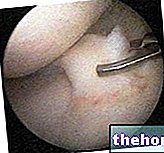
Las descargas eléctricas son emitidas por un instrumento, llamado desfibrilador, que se conecta al paciente mediante electrodos, que se aplican en el pecho (o incluso en la espalda).

Figura: instrumentación para cardioversión eléctrica. Los electrodos son las dos placas visibles en la foto.
El desfibrilador es un dispositivo "inteligente", porque es capaz de registrar el ritmo cardíaco del paciente y avisar al cardiólogo cuando "es el momento más adecuado para liberar la descarga".
La intensidad de las descargas queda a criterio del médico y depende de la dolencia que padece el paciente.
SEDACIÓN
La anestesia general implica el uso de anestésicos y analgésicos, que dejan al paciente inconsciente e insensible al dolor.
La administración de estos medicamentos, que se realiza por vía intravenosa, se produce antes y durante la duración del procedimiento.
De hecho, una vez finalizada la cardioversión, se detiene el tratamiento farmacológico para que el paciente recupere la conciencia.
Algunos anestésicos (por ejemplo, la lidocaína) tienen una función dual, analgésica y antiarrítmica. Por tanto, se administran con un doble propósito: anestesiar al paciente y facilitar la reanudación de la actividad cardíaca normal.
SEGUIMIENTO DEL PACIENTE
Para ver cómo responde el corazón de un paciente a las descargas eléctricas, se utiliza un electrocardiograma continuo. Solo así, de hecho, el cardiólogo es capaz de saber cómo evoluciona la situación tras cada descarga y, posiblemente, si tiene que hacer cambios en la intensidad de la corriente emitida por el desfibrilador.

Figura: trazo electrocardiográfico. Se puede observar cómo la descarga eléctrica (shock) restablece el ritmo cardíaco normal, previamente alterado por la fibrilación auricular.
DURACIÓN
Una vez que el paciente está sedado, la cardioversión eléctrica se realiza en cuestión de minutos. La duración varía de un paciente a otro y depende de cuánto tiempo y cuántas descargas se necesitan para restaurar el ritmo sinusal.
DESPUÉS DE LA INTERVENCIÓN
La cardioversión eléctrica es un procedimiento de tipo ambulatorio, que dura menos de un día y no requiere hospitalización.
Sin embargo, antes de dar de alta al paciente, es recomendable mantenerlo en observación durante al menos una hora; esta es una medida de precaución habitual, en caso de que surjan complicaciones.
Los puntos clave de la fase posterior a la intervención son:
- Asistencia de un familiar. Es importante recordar que la anestesia general puede reducir la capacidad de sentir y, en general, la atención. Por esta razón, es bueno que un familiar o amigo lo lleve a casa, ya que no se recomienda conducir un vehículo de inmediato.
- Medicamentos anticoagulantes. Incluso si el corazón, antes de la cirugía, no tenía coágulos de sangre en su interior, se siguen recetando anticoagulantes con fines preventivos.
- Terapia de mantenimiento.También con fines preventivos y para consolidar los efectos de la cardioversión eléctrica, se prescribe al paciente un tratamiento a base de fármacos antiarrítmicos. Si el paciente la tolera bien, esta terapia puede durar toda la vida. Cualquier decisión sobre la dosis o la interrupción del tratamiento es responsabilidad única y exclusiva del médico.
Procedimiento: cardioversión farmacológica
La cardioversión farmacológica implica la administración de fármacos antiarrítmicos, por vía intravenosa u oral.
Los antiarrítmicos disponibles se dividen en 4 clases, según el mecanismo de acción:
- Bloqueadores de los canales de sodio (clase I): ejercen una acción bloqueante sobre los llamados canales de sodio, estabilizando el ritmo cardíaco Existen tres subclases diferenciadas: IA, IB e IC (ver tabla siguiente).
Antiarrítmicos de clase I o bloqueadores de los canales de sodio
I A
IB
IC
Procainamida
Quinidina
Disopiramida
Lidocaína
Fenitoína
Mexiletina
Propafenona
Flecainida
Moricizina
- Betabloqueantes cardioselectivos (Clase II): disminuyen la frecuencia cardíaca al bloquear específicamente los receptores adrenérgicos beta-1 que actúan sobre el corazón. Con el término cardioselectivo, se distinguen de los betabloqueantes de los receptores beta-2, que tienen efectos sobre los bronquios y los vasos sanguíneos.
- Bloqueadores de los canales de potasio (Clase III): restauran el ritmo cardíaco normal al bloquear los canales de potasio. En casos de fibrilación auricular y aleteo auricular, se utilizan ampliamente azimilida e ibutilida; en casos de arritmias supraventriculares paroxísticas, se suele administrar sotalol; en muchas taquicardias, se usa amiodarona.
- Bloqueadores de los canales de calcio (Clase IV): ralentizan la frecuencia cardíaca y la regulan bloqueando los canales de calcio. Los más utilizados son el diltiazem y el verapamilo.
(clase IV):
Metoprolol
Atenolol
Acebutolol
Azimilida
Ibutilida
Sotalol
Amiodarona
Diltiazem
Verapamilo
DESPUÉS DE LA ADMINISTRACIÓN DEL ANTIARRITMICO
Después de la administración del fármaco, el paciente se somete a un electrocardiograma (como en la cardioversión eléctrica) para ver cuál es la respuesta al tratamiento.
Si todo va sin complicaciones, el médico planifica la terapia de mantenimiento más adecuada.
Este último se basa en antiarrítmicos y sirve para mantener el ritmo cardíaco dentro de los valores deseados.
DURACIÓN
La cardioversión farmacológica en sí es muy corta. Una vez que se ha tomado el medicamento, de hecho, se puede considerar terminado.
TERAPIA DE MANTENIMIENTO
La terapia de mantenimiento, si el paciente la tolera bien, también puede durar toda la vida.
Por otro lado, si se presentan problemas relacionados con la ingesta continua de antiarrítmicos, se debe interrumpir el tratamiento, observando cuáles son las reacciones posteriores del paciente.
En estas situaciones, cada decisión recae en el cardiólogo, quien también decide cómo y si reemplazar la terapia de mantenimiento.
Resultados
En la mayoría de los casos, la cardioversión (tanto eléctrica como farmacológica) restaura el ritmo cardíaco normal.
Cuando no tiene el éxito deseado (generalmente, los trastornos reaparecen después de unas horas o días), la única solución es repetir el procedimiento, quizás ajustando la potencia de la descarga eléctrica o la dosis del fármaco.
¿CÓMO PREVENIR UNA RECAJADA?
Un estilo de vida saludable y algunas medidas de salud ayudan a prevenir las arritmias, especialmente en personas predispuestas a estas afecciones cardíacas o que ya las han padecido en el pasado.
A continuación, presentamos algunos consejos médicos importantes:
- Consuma alimentos saludables y mantenga un peso corporal normal.
- Reducir la ingesta de sal en la dieta, para no elevar la presión arterial.
- Ejercicio (acorde con sus habilidades)
- Limite o evite la ingesta de cafeína
- No fumar
- Limite o evite el alcohol por completo
- Mantenga bajos los niveles de colesterol
- Reducir situaciones estresantes
- Tenga cuidado con cada medicamento que tome, ya que puede alterar el ritmo cardíaco estabilizado por la cardioversión.