Generalidad
El prolapso rectal consiste en la salida, a través del canal anal, de una porción del recto. Aún no se conocen las causas exactas. Sin embargo, se sospecha que puede haber un debilitamiento general de los músculos pélvicos en el origen.

Los síntomas son diferentes y su apariencia depende del grado de severidad del deslizamiento rectal. El prolapso rectal severo afecta significativamente la calidad de vida de quienes lo padecen.
Las posibilidades de tratamiento son numerosas. Existen tratamientos tanto conservadores como quirúrgicos. La elección de la vía terapéutica y su éxito se basan en varios factores, tales como: gravedad del prolapso rectal, enfermedades asociadas, edad y salud general del paciente.
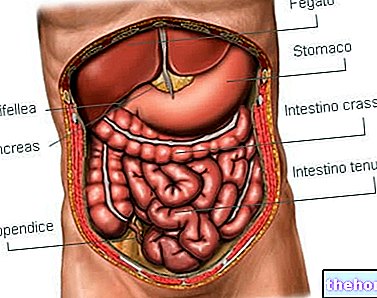
Breve recuerdo anatómico: el suelo pélvico y el recto
Para entender lo que ocurre en el prolapso rectal, es recomendable hacer una breve revisión anatómica, referente al suelo pélvico y recto.
EL SUELO PÉLVICO
El suelo pélvico es el conjunto de músculos, ligamentos y tejido conectivo, situado en la base de la cavidad abdominal, en la denominada zona pélvica. Estas estructuras cubren una función fundamental e indispensable: sirven para sostener y mantener la uretra y la vejiga. en sus posiciones., el recto y, en las mujeres, el útero.

EL RECTO INTESTINO
El recto (o canal rectal) es la última porción del canal intestinal. Aproximadamente 13-15 cm de largo, se coloca entre el tracto sigma del intestino y el ano (o canal anal). Las paredes del canal rectal consisten en tres capas diferentes de tela:
- La mucosa, en contacto directo con la luz del canal rectal.
- Una capa de tejido muscular.
- Una capa (en el exterior) de tejido adiposo, el mesorrecto
El recto es el punto de recogida de las heces, antes de su evacuación; evacuación, que está controlada por la contracción de los músculos y ligamentos del suelo pélvico.
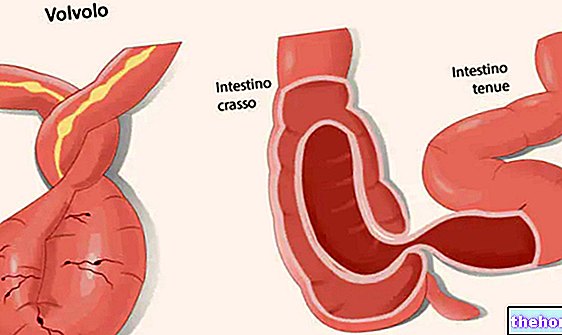
¿Qué es el prolapso rectal?
El prolapso rectal es el deslizamiento del recto hacia abajo, con el escape de sus paredes internas, o solo de su mucosa, a través del ano.
CLASIFICACIÓN DEL PROLAPSO RECTAL
A veces, el prolapso rectal hace que las paredes que forman el canal rectal sobresalgan; en otros casos, sin embargo, sólo provoca la fuga de la mucosa o una falla interna, no visible desde el exterior.
A la luz de esto, se pueden distinguir los siguientes tipos de prolapso rectal:
- Prolapso rectal completo. Características: las paredes, que constituyen el canal rectal, sobresalen completamente del ano.
- Prolapso rectal de la mucosa rectal (o prolapso parcial). Características: la mucosa es la única parte del recto que sobresale del ano.
- Intususcepción rectal interna. Características: el recto se ha deslizado sobre sí mismo, pero sin sobresalir del canal anal.
Esta clasificación es la más conocida. Sin embargo, debe recordarse que cada tipo de prolapso rectal se puede dividir en otros subtipos, diferentes para algunas características clínicas. Para no complicar este texto, hemos optado por informar solo de las tres categorías principales.
EPIDEMIOLOGÍA
Se desconoce la incidencia exacta del prolapso rectal. Ciertamente, hay menos casos confirmados que reales.
Los sujetos más afectados son los adultos, especialmente los de edad avanzada (más de cincuenta años) y las mujeres. Sin embargo, el prolapso rectal también puede ocurrir en algunas personas jóvenes (poco común) y en niños de entre uno y tres años.
Causas del prolapso rectal
Aún no se conoce la causa exacta del prolapso rectal, la hipótesis más aceptada es que existe un debilitamiento de las estructuras (músculos, ligamentos y tejido conectivo) del suelo pélvico. A continuación abordamos las posibles causas de este debilitamiento.
FACTORES DE RIESGO
Parece que intervienen varios factores de riesgo que tensan y traumatizan los músculos, ligamentos y tejido conectivo de la zona pélvica.
- Aumento de la presión abdominal debido a:
- estreñimiento
- Diarrea
- HPB
- el embarazo
- bronquitis crónica (por ejemplo, enfermedad pulmonar obstructiva crónica y fibrosis quística)
- Cirugía previa de órganos pélvicos
- Infecciones parasitarias (por ejemplo, amebiasis y esquistosomiasis)
- Enfermedades neurológicas, como:
- Tumores espinales
- Síndrome de cola de caballo
- Hernia discal
- Esclerosis múltiple
- Lesión en la espalda baja
Es muy poco probable que la aparición de cualquiera de las circunstancias anteriores provoque un prolapso rectal. Por ejemplo, es poco probable que el parto cause prolapso rectal.
Sin embargo, las probabilidades aumentan drásticamente cuando se repiten episodios traumáticos únicos, que se suman entre sí (por ejemplo, embarazos múltiples, diarrea crónica o estreñimiento, etc.). Esto también explica por qué los ancianos son los más afectados.
FACTORES DE RIESGO EN EL NIÑO
Se ha observado que el prolapso rectal está relacionado con ciertas enfermedades en los niños. Las asociaciones se refieren al síndrome de Ehlers-Danlos, la enfermedad de Hirschsprung, el megacolon congénito, la desnutrición y los pólipos rectales.
Síntomas, signos y complicaciones.
Los síntomas y signos del prolapso rectal dependen de la gravedad y el grado de progresión del prolapso. De hecho, cuanto más severo y prolongado es este último, más claros y evidentes son los síntomas.
El paciente puede quejarse:
- La liberación de una masa de tejido, el recto, desde el ano.
- Dolor
- Estreñimiento y sensación de no vaciamiento del intestino, después de haber salido del cuerpo.
- Incontinencia fecal
- Moco y sangre del ano.
- Presencia de anillos mucosos alrededor del ano.
- Úlceras rectales
- Un tono disminuido (hipotonía) del esfínter anal
EL SÍNTOMA MÁS IMPORTANTE
El síntoma más característico del prolapso rectal es el deslizamiento del recto y su salida por el ano. Esta protuberancia, al inicio del trastorno, aparece solo en determinadas ocasiones, mientras que se convierte en una presencia crónica en las etapas más avanzadas de la enfermedad. .
Etapa inicial: el prolapso del recto ocurre cuando el paciente va al baño; tan pronto como el paciente se levanta del baño, el recto se retrae y asume la posición normal.
Etapa intermedia: el prolapso ocurre cada vez con más frecuencia, incluso después de un simple estornudo o tos.
Etapa final: el prolapso del recto se convierte en una condición constante, que afecta el nivel de vida del paciente. Puede ocurrir, de hecho, incluso sin una razón precisa (por ejemplo, durante una caminata). Quienes la padecen se ven obligados, de vez en cuando, a volver a colocar el recto en su lugar, mediante presión digital.
INCONTINENCIA, SANGRE E HIGIENE
El prolapso rectal suele provocar incontinencia fecal, sangrado y pérdida de mucosidad del ano, ante estos síntomas el paciente tiene dificultades para manejar su higiene personal.
ÚLCERAS RECTALES
Las úlceras rectales son otro síntoma clásico que afecta el área prolapsada del recto (es decir, que gotea del ano).
EL SIGNO CLÍNICO CLÁSICO
Un signo típico de prolapso rectal, que ayuda al médico en el diagnóstico, es la aparición de unos anillos mucosos rojos alrededor del ano.
COMPLICACIONES
Las complicaciones del prolapso rectal son raras, pero muy graves. Puede suceder que parte del recto filtrado quede confinado al exterior del ano y excluido del riego sanguíneo, por lo que esta parte sufre necrosis, circunstancia muy dolorosa que requiere un tratamiento terapéutico urgente y cuidadoso.
ENFERMEDADES ASOCIADAS
Las principales enfermedades asociadas son el cistocele, rectocele y prolapso uterino. Estas patologías afectan únicamente al sexo femenino y comparten, con el prolapso rectal, la misma causa desencadenante: el debilitamiento general del suelo pélvico.
Diagnóstico
El diagnóstico de prolapso rectal puede requerir varias pruebas, ya que algunos síntomas se parecen a los de otras afecciones (por ejemplo, hemorroides). La ruta de diagnóstico, por lo tanto, también se basa en el diagnóstico diferencial.
El médico comienza con un examen físico del recto; después de lo cual puede confiar en:
- Proctoscopia
- Sigmoidoscopia
- Colonoscopia
- Defecografía
- Manometría anorrectal
- Inspección microscópica de heces y coprocultivo.
EXAMEN FÍSICO DEL RECTO
La exploración física del recto aporta mucha información, relacionada, por ejemplo, con el tipo de prolapso rectal o con la presencia (o no) de sangre, mocos, mucosas rojas y úlceras rectales.
El cuadro se completa con un examen pélvico (para mujeres) y con una "encuesta sobre la historia clínica del paciente (anamnesis)".
Con un examen pélvico se determina si una paciente padece alguna de las enfermedades asociadas al prolapso rectal (prolapso uterino, cistocele o rectocele). La anamnesis, en cambio, nos permite aclarar si, detrás del paciente, hay antecedentes de estreñimiento o incontinencia fecal.
PROCTOSCOPIA, SIGMOIDOSCOPIA Y COLONSCOPIA
La proctoscopia utiliza un tubo metálico (proctoscopio), que, insertado en la cavidad rectal, permite analizar sus paredes y mucosas. Antes de su uso, el paciente debe someterse a un enema, para limpiar las paredes rectales. Es una prueba muy útil, porque investiga no solo el prolapso rectal, sino también la presencia de pólipos y hemorroides.
Mediante sigmoidoscopia se observa el estado de salud de la mucosa rectal y la posible presencia de úlceras rectales, para ello se inserta una sonda flexible, equipada con una cámara, en el canal anal. También es posible tomar una muestra de tejido. (biopsia), para ser analizada posteriormente en el laboratorio.
La colonoscopia nos permite ver, a través del colonoscopio, si hay porciones de tejido anormal o lesiones tumorales dentro del colon (intestino grueso).
Examen
Invasividad
Proctoscopia
Requiere el uso de un enema; la inserción del proctoscopio puede ser molesta. En estos casos se utiliza anestesia local.
Sigmoidoscopia
La inserción de la sonda puede generar molestias, en estos casos se recomiendan tranquilizantes.
El paciente puede sentir movimientos de aire (meteorismo) o una sensación de presión.
Colonoscopia
La inserción del colonoscopio puede generar molestias, por lo que el paciente recibe tranquilizantes y analgésicos.
Los riesgos de lesión por el instrumento son muy bajos.
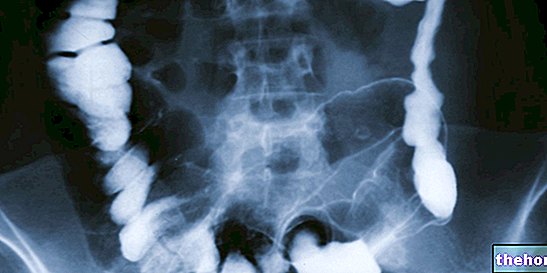
DEFECOGRAFÍA
La defecografía es un examen de rayos X, que se realiza con un fluoroscopio y se practica cuando uno se encuentra con trastornos gastrointestinales.
Para realizar la defecografía se coloca al paciente en un inodoro especial, conectado al instrumento radiográfico. Durante el examen se observan en un monitor las contracciones intestinales, la evacuación y el vaciado del recto. Las imágenes muestran las posiciones del tracto anorrectal y el tipo de prolapso rectal De hecho, además de distinguir la intususcepción rectal interna, también surge la diferencia entre el prolapso de la mucosa rectal y una forma leve de prolapso rectal completo.
La defecografía es un examen completo pero también invasivo.
MANOMETRÍA ANORRECTAL
La manometría anorrectal se usa para medir la contractilidad de los músculos del esfínter del canal anal y rectal. Este es un examen que rara vez se practica.
Terapia
La terapia del prolapso rectal proporciona dos tipos de tratamiento: conservador y quirúrgico. La elección de uno u otro depende del tipo de prolapso rectal y de su grado de gravedad.
TRATAMIENTO CONSERVADOR
El tratamiento conservador incluye contramedidas, útiles cuando el prolapso rectal está en su infancia. Son remedios destinados a paliar los síntomas o causas del propio prolapso, como el estreñimiento o la diarrea.
El enfoque conservador varía dependiendo de si el paciente es un niño o un adulto.
En ninos: el uso de un lubricante permite tratar el recto prolapsado de forma suave. Para afrontar el estreñimiento, en cambio, se puede utilizar un laxante suave y se recomienda una dieta rica en fibra y abundante agua. Por último, otra El remedio implica el uso de una solución esclerosante para estabilizar el recto.
En adultosTambién en este caso se recomienda una dieta rica en fibra, beber mucha agua y tomar laxantes, además, a algunos pacientes se les aplica un anillo de goma en posición anal, esto suele ser una medida temporal, pendiente de cirugía.
TRATAMIENTO QUIRÚRGICO
El tratamiento quirúrgico implica dos posibles enfoques quirúrgicos:
- Abordaje abdominal
- Abordaje perineal
Para cada abordaje hay un gran número de métodos de intervención diferentes, la elección del método más adecuado la realiza el cirujano en función de las características del paciente (edad, sexo, síntomas, etc.) y del tipo de prolapso rectal.
Abordaje abdominal. La mayoría de los procedimientos implican el corte (resección) del tracto rectal prolapsado, seguido de la fijación (rectopexia), mediante sutura, de la cavidad rectal restante. La rectopexia generalmente se realiza a nivel sacro o presacro.
El abordaje abdominal es algo invasivo, por eso se suele realizar en adultos jóvenes y se están perfeccionando los procedimientos de resección laparoscópica y rectopexia mínimamente invasivos.
Los principales procedimientos abdominales:
- Resección anterior
- Rectopexia con prótesis de Marlex (o procedimientos de Ripstein)
- Rectopexia con sutura
- Rectopexia resectiva (o procedimiento de Frykman Goldberg)
Abordaje perineal. Los procedimientos perineales se utilizan para pacientes de edad avanzada o cuando la cirugía abdominal puede ser riesgosa. El abordaje perineal produce menos complicaciones y menos dolor. También se puede realizar con anestesia local.
El método más utilizado es el llamado procedimiento Delorme. Sin embargo, también se adoptan el cerclaje anal (o alambre de Thiersch) y la rectosigmoidectomía perineal de Altemeier.
TRATAMIENTO QUIRÚRGICO EN NIÑOS
La cirugía en niños menores de 4 años se hace necesaria cuando los tratamientos conservadores, continuados durante al menos un año, no han proporcionado ningún beneficio. Por lo tanto, si el pequeño paciente aún se queja de dolor, prolapsos rectales continuos, úlceras y sangrado, la "operación debe "ser tomado en consideración.
En cuanto a los adultos, el abordaje operatorio puede ser abdominal o perineal y la elección del procedimiento más adecuado depende del caso que se esté examinando.
COMPLICACIONES POSTOPERATORIAS
Como cualquier cirugía, las operaciones de prolapso rectal no están exentas de complicaciones. A continuación se muestra una tabla con las principales complicaciones postoperatorias.
Complicaciones postoperatorias:
- Sangrado y dehiscencia (es decir, reapertura de la herida suturada)
- Úlceras de la mucosa rectal.
- Necrosis de las paredes rectales.
- Nuevo prolapso rectal (15% de los casos)
Pronóstico y prevención
El pronóstico del prolapso rectal depende de varios factores y, por lo tanto, merece una evaluación caso por caso.
En los pacientes de edad avanzada, si no se trata, el prolapso rectal afecta en gran medida la calidad de vida.Sin embargo, los tratamientos disponibles no siempre garantizan un pronóstico positivo. De hecho, los tratamientos conservadores tienen un efecto temporal y el éxito de la cirugía depende de numerosos factores, tales como: edad y salud general del paciente, severidad del prolapso rectal y enfermedades asociadas.
El pronóstico mejora para los niños. Para estos, la resolución del prolapso rectal puede ser espontánea o requerir solo tratamientos conservadores (90% de los casos).