Generalidad
Las arritmias cardíacas son cambios en el ritmo normal de contracción del corazón. Estas anomalías, como se verá, no se refieren solo al número de latidos por minuto, sino también a la propagación del impulso que las genera.

La terapia a adoptar depende de la causa que determina la arritmia, sin embargo existen intervenciones terapéuticas básicas, válidas en cualquier episodio de arritmia, el tratamiento genérico consiste en la administración de fármacos antiarrítmicos y betabloqueantes, en el uso de medicamentos específicos. instrumentos y en la adopción de estilos de vida saludables, si el individuo con arritmia está acostumbrado a fumar o beber en exceso.
El corazón
Para comprender completamente qué es una arritmia y qué la desencadena, es bueno recordar algunas características del corazón con respecto a su capacidad de autocontrol.
El miocardio, que es el tejido muscular del corazón, tiene unas células que se distinguen, en comparación con todas las demás células del cuerpo humano, por dos propiedades únicas: la automaticidad y el ritmo del impulso nervioso destinado a la contracción. Por automaticidad entendemos la capacidad de iniciar de forma espontánea e involuntaria la actividad de contracción de las células del miocardio, generando el impulso nervioso por sí misma. Esta es una verdadera excepción, ya que las otras células musculares del cuerpo funcionan de manera diferente: por ejemplo, si desea doblar un brazo para levantar un peso, la señal comienza en el cerebro y llega a los músculos de la extremidad. En el corazón, en cambio, la señal se origina en las propias células musculares y no está controlada por un sistema central como el cerebro.
La segunda propiedad exclusiva es la ritmicidad de la actividad espontánea de contracción, que consiste en la regularidad y en la sucesión ordenada en el tiempo del impulso nervioso.
Por lo tanto:
- Automaticidad: es la capacidad de formar impulsos de contracción muscular de forma espontánea e involuntaria, es decir, sin una entrada procedente del cerebro.
- Ritmicidad: es la capacidad de transmitir de forma ordenada los impulsos de contracción muscular.

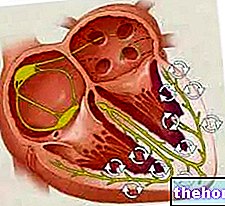
- Nódulo sinoauricular →
- Nódulo auriculoventricular →
- Haz de His (haz auriculoventricular) →
- Fibras de Purkinje.
- Como todas las demás células musculares, estas también, después del paso del impulso de contracción, son insensibles a otro impulso muy próximo en el tiempo. En otras palabras, después de un primer impulso, las células del miocardio necesitan tiempo para responder a un impulso posterior. El tiempo, necesario para que las células musculares restauren la receptividad, se denomina refractariedad.
Se verá que un cambio en el centro dominante y la refractariedad pueden repercutir en la regularidad de los latidos del corazón.
Finalmente, el último dato que no debe olvidarse se refiere al ciclo cardíaco, que es la alternancia de una fase de contracción miocárdica, llamada sístole, y una fase de relajación, llamada diástole. Durante la contracción, la sangre se bombea a través de los vasos eferentes; a la inversa, la relajación del miocardio permite que la sangre fluya hacia el corazón a través de los vasos aferentes.
¿Qué son las arritmias cardíacas y cómo se clasifican?
Las arritmias cardíacas son cambios en el ritmo cardíaco normal. Hay tres posibles alteraciones y es suficiente que una esté presente para que surja una "arritmia". Son:
- Cambios en la frecuencia y regularidad del ritmo sinusal.
- La variación del asiento del centro marcador dominante.
- Perturbaciones de propagación (o conducción) de impulsos.
1. Los cambios en la frecuencia y regularidad del ritmo sinusal, es decir, el ritmo normal impuesto por el nódulo sinoauricular, dan lugar a las denominadas taquicardias y bradicardias. La taquicardia es un aumento de la frecuencia cardíaca, lo que significa que el corazón late más rápido de lo normal. Por el contrario, la bradicardia es una disminución de la frecuencia cardíaca, por lo que el corazón late más lentamente. Hay dos valores de umbral, expresados en latidos por minuto, que delimitan el rango normal: 60 latidos por minuto es el valor mínimo; 100 latidos por minuto es el valor máximo. Por debajo de 60 latidos, hay bradicardia; por encima de 100 latidos, tienes taquicardia.
Las denominadas arritmias sinusales fisiológicas también manifiestan alteraciones de frecuencia. No son episodios alarmantes, ocurren con mayor frecuencia a una edad temprana y sus causas están relacionadas con el metabolismo central y los reflejos respiratorios.
2. La variación del asiento del centro del paso dominante ocurre cuando el nódulo sinoauricular disminuye o incluso pierde su automaticidad. Esto, por tanto, determina su sustitución por un centro de vía secundaria, como el nódulo auriculoventricular. Si el fenómeno se limita a unos pocos ciclos, hablamos de extrasístoles, es decir, latidos prematuros; si el fenómeno persiste durante una sucesión de ciclos, se encuentran taquicardias de la unión y ventricular y fibrilaciones auriculares y ventriculares. Se trata de situaciones anormales que no deben subestimarse, ya que estas alteraciones casi siempre se manifiestan en circunstancias patológicas.
3. Las perturbaciones en la propagación (o conducción) del impulso ocurren como consecuencia de una desaceleración o detención del impulso mismo durante el viaje desde el centro de la vía dominante a los centros secundarios. El obstáculo puede ser causado por una interrupción anatómica de la vía de conducción o por una difícil restauración de la facultad de respuesta a un impulso (refractariedad prolongada). La refractariedad puede prolongarse debido a:
- Medicamentos.
- Estímulos neurogénicos.
- Condiciones patológicas.
Una vez aclaradas las alteraciones, las arritmias pueden clasificarse al menos de dos formas: en función de las características fisiopatológicas de las alteraciones y en función del lugar de origen del trastorno.
La fisiopatología (es decir, el estudio de las funciones cambiadas debido a una condición patológica) de las tres alteraciones descritas anteriormente nos permite distinguir las arritmias en dos grandes grupos:
- Arritmias debidas principalmente a una modificación de la automaticidad (o formación de impulsos). Arritmias con:
- Cambios en la frecuencia y regularidad del ritmo sinusal.
- Variación de la sede del centro marcador dominante.
- Arritmias debidas principalmente a una modificación de la conducción (o propagación) del impulso. Arritmias con:
- Trastornos de la propagación de impulsos.
Cabe señalar que la diferencia entre estos dos grupos de arritmias es sutil. Muy a menudo, de hecho, una arritmia debida a un cambio en la conducción puede convertirse en una debido a cambios en la automaticidad. Por ejemplo, cuando un obstáculo aguas abajo se opone a la conducción del impulso proveniente del nodo sinusal, este bloqueo hace que el centro marcador dominante cambie; el nuevo centro dominante, en ese punto, toma el mando del ritmo. Lo contrario también es cierto, es decir, que las arritmias debidas a modificaciones de la automaticidad se transforman en arritmias provocadas por una modificación de la conducción; es el caso en el que un aumento de alta frecuencia no deja tiempo a las células miocárdicas para volverse receptivas, alterando consecuentemente la propagación del impulso.
La clasificación basada en el sitio de origen del trastorno distingue las arritmias en:
- Arritmias sinusales. El trastorno se refiere al impulso que proviene del nódulo sinoauricular. Generalmente, los cambios de frecuencia son graduales. Algunos ejemplos:
- taquicardia sinusal
- bradicardia sinusal
- bloqueo sinoauricular
- Arritmias ectópicas. El trastorno involucra una vía distinta del nódulo sinoauricular. Por lo general, surgen de forma abrupta. Las áreas afectadas dividen las arritmias ectópicas en:
- Supraventricular. El trastorno afecta el área auricular. Algunos ejemplos:
- aleteo auricular
- fibrilación auricular
- Atrioventricular o nodal. El área afectada se refiere al nódulo auriculoventricular. Algunos ejemplos:
- taquicardia paroxística supraventricular
- extrasístole de unión
- Ventricular. El trastorno se localiza en el área ventricular. Algunos ejemplos:
- taquicardia ventricular
- aleteo ventricular
- La fibrilación ventricular
- Supraventricular. El trastorno afecta el área auricular. Algunos ejemplos:
Es habitual utilizar esta segunda clasificación, pero no hay que olvidar que está muy ligada a la primera, ya que el cambio en el lugar de origen del trastorno es consecuencia directa de uno de los mecanismos fisiopatológicos descritos anteriormente.
Posibles Causas
Varias causas contribuyen a determinar los cambios en la automaticidad y el ritmo:
- Enfermedad cardíaca congénita, es decir, presente desde el nacimiento.
- Enfermedad cardíaca adquirida, es decir, desarrollada a lo largo de la vida.
- Hipertensión.
- Isquemia cardiaca
- Infarto de miocardio.
- Hipertiroidismo
- Abuso de alcohol y drogas.
- Fumar.
- Intoxicación por drogas.
Las cardiopatías adquiridas pueden surgir independientemente de un estilo de vida caracterizado por el abuso de alcohol y drogas, por eso ambos aparecen en la lista. Lo mismo se aplica al uso de drogas.
Síntomas más frecuentes
Los síntomas son variables y requerirían una descripción mucho más larga que la siguiente. De hecho, como hemos visto, existen muchas arritmias, cada una con su fisiopatología particular y causada por diferentes factores. Esto significa que los síntomas son numerosos y la presencia / ausencia de uno de ellos distingue la arritmia única. En general, el cuadro sintomatológico empeora junto con la gravedad de la arritmia manifestada por un paciente.
Una lista de los principales síntomas es la siguiente:
- Taquicardia (o latidos / palpitaciones).
- Bradicardia.
- Ritmo cardíaco irregular.
- Disnea
- Dolor de pecho.
- Ansiedad.
- Mareos y vértigo.
- Sensación de debilidad.
- Fatiga después de un mínimo esfuerzo.
Cabe recordar que un ritmo cardíaco que, en términos de latidos por minuto, se mantiene dentro del rango de 60-100 se considera normal.
Diagnóstico
Una visita cardiológica es el primer paso para diagnosticar una "arritmia. Se basa en:
- Medida de pulso.
- Electrocardiograma (ECG).
- Electrocardiograma dinámico según Holter.
Medida de pulso. Es una investigación simple, que puede realizar cualquier persona, no solo el médico. No tiene la misma confiabilidad que un examen instrumental, claramente, y no informa sobre las características de la arritmia.
Electrocardiograma (ECG). Al medir la actividad eléctrica del corazón, es decir, la que permite la contracción del miocardio, el ECG muestra la gran variedad de arritmias que pueden presentarse en un paciente. Los diferentes tipos de arritmias muestran patrones diferentes entre sí y el cardiólogo, basándose en estos resultados, puede definir el problema cardíaco.
Electrocardiograma dinámico según Holter. Este método de diagnóstico funciona como un ECG normal, con la diferencia de que se monitoriza al paciente durante 24-48 horas, sin interrupción. Durante este tiempo, el paciente es libre de realizar las actividades normales de la vida diaria. Esta investigación es necesaria cuando la arritmia se presenta esporádicamente, de hecho, ciertas arritmias pueden presentarse como episodios aislados.
Terapia
En cuanto a los síntomas, la terapia a adoptar también depende del tipo de arritmia y de cualquier cardiopatía asociada. Por tanto, a continuación se describen las principales intervenciones terapéuticas, tanto farmacológicas como instrumentales.
Los fármacos administrados son:
- Betabloqueantes y bloqueadores de los canales de calcio. Se utilizan para ralentizar la frecuencia cardíaca.
- Antiarrítmicos. Sirven para estabilizar el ritmo cardíaco.
- Anticoagulantes. Se utilizan para diluir la sangre y se utilizan para prevenir la formación de trombos o émbolos en casos de arritmias particulares, como la fibrilación auricular.
Las principales intervenciones instrumentales / quirúrgicas son:
- Cardioversión eléctrica. Consiste en "aplicar una sola descarga eléctrica, también llamada choque, para resetear y restaurar el ritmo sinusal, que es el marcado por el nódulo sinoauricular (centro de paso dominante)".
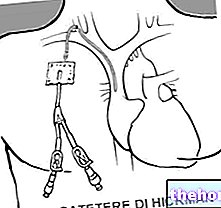
- Ablación por radiofrecuencia o ablación por catéter. Se utiliza en pacientes con taquicardias. Implica el uso de un catéter particular, que se inserta en las venas femorales y se lleva al corazón. A través del catéter, se realizan dos operaciones: primero, se infunde una descarga eléctrica en el corazón para determinar qué zona del el miocardio funciona de forma anormal.Una vez hecho esto, el siguiente paso es "aplicar una descarga de radiofrecuencia en esa zona que funciona mal, para destruir el tejido miocárdico responsable de la arritmia".
- Marcapasos.
Es un pequeño dispositivo capaz de enviar impulsos eléctricos al corazón. Se utiliza en casos de bradicardia y sirve para normalizar el ritmo cardíaco. En otras palabras, informa su frecuencia cardíaca desde menos de 60 latidos por minuto hasta entre 60 y 100 latidos por minuto. Para hacer esto, este instrumento se instala debajo de la piel, a nivel torácico.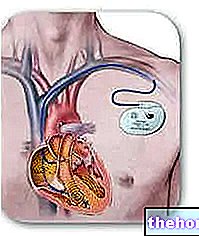
- Desfibrilador (ICD). Al igual que el marcapasos, también es un dispositivo implantado debajo de la piel, en este caso a nivel de la clavícula. Se utiliza cuando el paciente tiene una taquicardia. Límite normal de 100 latidos por minuto, emite una descarga eléctrica dirigida al paciente. corazón.
Dado que los episodios arrítmicos a veces se deben al inicio de una enfermedad cardíaca particular, la descripción de la terapia quirúrgica requeriría un análisis caso por caso. Por ejemplo, ante una valvulopatía como la estenosis mitral, la cirugía, dirigida a reparar la válvula mitral, restablece el ritmo cardíaco normal, en este caso la arritmia cardíaca es un evento derivado de la malformación de la válvula mitral.
Por otro lado, es mucho más sencillo tratar las arritmias esporádicas no ligadas a otras patologías, por lo que no son graves: estas, de hecho, surgen después del ejercicio físico, o de una emoción fuerte, y desaparecen espontáneamente sin tomar fármacos antiarrítmicos. Si el sujeto afectado toma grandes cantidades de cafeína, la simple corrección de las dosis tomadas puede solucionar el problema de la arritmia cardíaca.