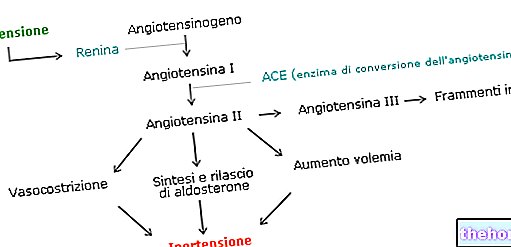
AINE e inflamación: inflamación y sistema inmunológico
Por inflamación o flogosis entendemos el conjunto de modificaciones que se producen en un distrito del organismo afectado por daños de tal intensidad que no afectan la vitalidad de todas las células de ese distrito. El daño es causado por: agentes físicos (trauma, calor), agentes químicos (ácidos, etc.), agentes tóxicos y agentes biológicos (bacterias, virus, etc.). La respuesta al daño viene dada por las células que han sobrevivido a la acción del mismo La inflamación es una reacción predominantemente local.
Los síntomas más importantes de inflamación (cardinal) son los calor (aumento de la temperatura local debido al aumento de la vascularización), tumor (hinchazón causada por la formación de exudado), rubor (enrojecimiento relacionado con "hiperemia activa), dolor (dolor causado por la compresión y estimulación intensa de las terminaciones sensoriales por el agente inflamatorio y por los componentes del exudado) y functio laesa (deterioro funcional del área afectada).
Además de la inflamación aguda por inicio brusco y rápida resolución o incluso angioflogosis por la prevalencia de los fenómenos vascular-hemáticos antes mencionados, también existe la inflamación crónica de mayor duración denominada histophlogosis debido a la clara prevalencia de fenómenos tisulares, provocados por migración en los tejidos de las células mononucleares sanguíneas (monocitos y linfocitos), en las células sanguíneas vasculares que en este caso también pueden estar completamente ausentes. Se trata de una esquematización simplista, útil desde el punto de vista didáctico, ya que la inflamación aguda no siempre es corta. -vivido La inflamación crónica puede seguir o ser una inflamación aguda desde el principio. En el aspecto etiológico se sabe desde hace mucho tiempo que algunos agentes inducen selectivamente una respuesta inflamatoria crónica, pero sólo recientemente se ha demostrado que "uno u otro tipo de respuesta se desencadena bajo el aspecto patogénico por la liberación preferencial de dos categorías específicas de citocinas: tipo I (o TH1) y tipo 2 (o TH 2).
Angiophlogosis
Esencialmente tiene lugar en correspondencia con la microcirculación, es decir, la parte periférica del sistema circulatorio. Este es el distrito vascular que incluye la red linfática terminal, fisiológicamente responsable del suministro de oxígeno y sustancias nutritivas a los tejidos y de la eliminación de dióxido de carbono y catabolitos. Cuando un estímulo inflamatorio golpea un "área de cualquier órgano, una parte de las células se vuelve necrosis o se daña más o menos severamente con la consecuencia de que los restos celulares que se forman también constituyen" una "estimulación flogogénica adicional para las células que permanecen ilesos. Como consecuencia de esto, ocurren una serie de eventos que involucran a la microcirculación:
- vasoconstricción de muy corta duración (10-20 seg.), mediada por la rama simpática del sistema nervioso vegetativo (liberación de catecolaminas); también puede faltar y no juega un papel significativo.
- vasodilatación, causada por la relajación de las células del músculo liso presentes en la pared de las arteriolas terminales.
- hiperemia activa, depende del colapso de los esfínteres precapilares y de la dilatación de la pared arteriolar, lo que permite un mayor flujo de sangre hacia la microcirculación provocando la aparición de síntomas calóricos y rubores.
- hiperemia pasiva inducida por la disminución de la velocidad de la sangre en la microcirculación
- migración (diapédesis) de leucocitos, es decir, la fuga de estas células desde el compartimento sanguíneo al extravascular donde son retiradas por citocinas particulares dotadas de actividad quimiotáctica llamadas quimiocinas y por numerosos otros factores quimiotácticos.
- formación del exudado, que consiste en una parte líquida y las células suspendidas en él. La parte líquida de la sangre se escapa de los vasos debido a un aumento de la presión hidrostática, debido a la hiperemia y debido a una reducción de la presión coloidosmótica debido a la reducción concentración de proteínas plasmáticas que se acumulan fuera de los vasos, contribuyen a la atracción adicional del agua aquí. La presencia del exudado determina la formación del edema inflamatorio y es responsable del síntoma tumoral.
- fagocitosis de restos celulares y microorganismos por fagocitos, seguida de la resolución o cronización del proceso inflamatorio.
Los mediadores químicos de la inflamación.
Están representados por numerosas moléculas que desencadenan, mantienen e incluso limitan las modificaciones de la microcirculación descritas anteriormente. Algunos de ellos están contenidos en orgánulos celulares desde donde se liberan solo si las células son alcanzadas por estímulos inflamatorios (mediadores preformados), otros se sintetizan y secretan después de la desrepresión génica desencadenada por estímulos inflamatorios (mediadores recién sintetizados) y otros se forman en el sangre de precursores inactivos (mediadores de fase fluida).
Numerosas células se acumulan en el foco inflamatorio desempeñando diversas funciones, siendo las principales:
- contribuyen con la producción de citocinas y otros mediadores químicos a la génesis, mantenimiento, modulación y, finalmente, a la resolución del proceso inflamatorio;
- contribuyen directamente a la eliminación de muchos agentes flogogénicos a través del proceso de fagocitosis;
- representan el punto de interconexión entre el foco inflamatorio y la respuesta inmune del cuerpo.
Las células implicadas en el proceso inflamatorio son mastocitos, granulocitos basófilos, granulocitos neutrófilos, granulocitos eosinófilos, monocitos / macrófagos, células NK, plaquetas, linfocitos, células plasmáticas, endoteliocitos, fibroblastos.
La formación del exudado.
Como consecuencia del aumento de la permeabilidad capilar, el aumento de la presión hidrostática y el obstáculo al drenaje linfático, se forma un exudado, es decir, el paso de la parte líquida del plasma desde el compartimento vascular al intersticial, lo que implica una acumulación de líquido en el intersticio al que se le da el nombre de edema inflamatorio. El exudado que tiene un pH ácido debido a la presencia de ácido láctico, consta de una parte líquida y una parte celular. La parte líquida se deriva del plasma y contiene proteínas, ácidos nucleicos, fosfolípidos. La parte celular varía en composición según el tipo de exudado y está representada por glóbulos de la serie blanca, principalmente polimorfonucleares que atraviesan la pared capilar por diapédesis. Se distinguen varios tipos de exudado (seroso, sero-fibrinoso, catarral o fibrinoso mucoso, mucopurulento, purulento, hemorrágico, necrótico-hemorrágico, alérgico) cada una de las características de un tipo específico de inflamación aguda.
Evolución y resultados de la inflamación aguda
Los resultados del proceso inflamatorio pueden ser de tres tipos:
- necrosis, causada por la destrucción celular operada por enzimas lisosomales que dañan no solo los microorganismos sino también los tejidos, provocando la muerte tisular.
- cronización, que ocurre cuando la reacción flogística no ha eliminado completamente al agente flogogénico.
- curación (la parte líquida del exudado se reabsorbe mientras los leucocitos sufren una muerte celular programada después de engullir y destruir los agentes flogogénicos)
Inflamación crónica o histophlogosis
La inflamación crónica del proceso inflamatorio, debido a la falta de eliminación de los agentes flogogénicos, no es el único modo de aparición de la inflamación crónica ya que esta puede serlo desde el inicio debido a:
- ciertas características de algunos agentes flogogénicos y, en particular, su resistencia a los mecanismos de destrucción intracelular;
- la producción preferencial de citocinas de tipo I.
Cuando una "inflamación aguda se vuelve crónica, primero hay una reducción progresiva de los fenómenos vasculares sanguíneos y la cantidad de exudado, como también ocurre en el proceso de curación, mientras que al mismo tiempo los neutrófilos son reemplazados por un infiltrado celular compuesto principalmente por macrófagos, linfocitos, células plasmáticas y células NK que se disponen alrededor de la pared vascular como un manguito que induce su compresión. Como consecuencia, se produce un estado de sufrimiento tisular. Posteriormente, se puede estimular la proliferación de los fibroblastos con la consecuencia de que culminen muchas inflamaciones crónicas en la formación excesiva de tejido conectivo que constituye la llamada fibrosis o esclerosis La inflamación crónica se presenta bajo el aspecto clínico en dos formas diferentes: no granulomatosa y granulomatosa.
En las inflamaciones crónicas no granulomatosas el cuadro morfológico, representado por el infiltrado de linfomonocitos, se presenta con predominio de linfocitos y células plasmáticas y mantiene las mismas características sea cual sea el agente etiológico responsable del proceso.
Los granulomatosos intervienen cuando sobreviven microorganismos de diversos tipos en los fagolisosomas de los macrófagos o cuando sus productos o incluso materiales orgánicos o incluso inorgánicos no digeribles permanecen en estos.
Manifestaciones sistémicas de inflamación.
Aunque se trate de un proceso localizado, el organismo se ve afectado por su presencia debido a las citocinas que, habiendo penetrado en la sangre, llegan a todos los órganos en correspondencia con los que interactúan con las células que exponen receptores específicos para ellas, estimulando determinadas funciones. Existen tres flogosis: leucocitosis (aumento de leucocitos en sangre), fiebre y respuesta de fase aguda (modificación del componente celular de la sangre, que sufre cambios en su contenido proteico).
En términos generales, se puede decir que la leucocitosis neutrofílica caracteriza la angioflogosis mientras que la leucocitosis linfomonocitaria es típica de la histophlogosis.
El proceso reparador
Tiene la función de asegurar la formación de una continuidad celular que llene el vacío formado como resultado del evento lesivo estimulando la proliferación de las células supervivientes presentes en el área lesionada. Las células se dividen en: células lábiles (se multiplican continuamente ), células estables (tienen potencial de replicarse), células perennes (no se reproducen nunca) En el borde de la lesión tisular se establece una reacción flogística aguda gracias a la cual la zona lesionada es invadida por fagocitos, que destruyen los restos celulares. Inmediatamente se forma tejido de granulación, formado por endoteliocitos, que forman cordones sólidos que se irradian gradualmente para que la sangre pueda pasar a través de ellos, y al mismo tiempo proliferan los fibroblastos que formarán la cicatriz. El estímulo para la proliferación de endoteliocitos y células lábiles y estables viene dado por la liberación de citocinas por las células supervivientes y las células inflamatorias.