Desarrollo normal de glóbulos rojos.
El desarrollo de glóbulos se llama hematopoyesis, mientras que el desarrollo específico de glóbulos rojos o eritrocitos se llama eritropiesis.
La médula ósea, los ganglios linfáticos y el bazo son todos órganos implicados en la hematopoyesis. Tradicionalmente se distinguen:
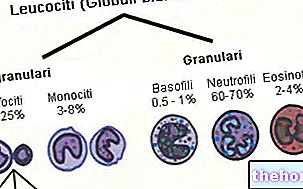
- un tejido mieloide, que incluye la médula ósea y las células que se originan en ella: glóbulos rojos, plaquetas y granulocitos-monocitos (glóbulos blancos).
- un tejido linfoide, formado por el timo, los ganglios linfáticos, el bazo y las células que se originan en ellos: los linfocitos B y T.
Todos los elementos maduros de la sangre se originan a partir de una única célula madre hematopoyética, llamada multipotente porque representa el precursor común del que pueden derivar todas las células sanguíneas sin distinción. A partir de ella se desarrollan posteriormente células madre linfoides (que darán vida a los linfocitos) y células madre mieloides relacionadas con las tres líneas medulares (eritrocitos, granulocitos - monocitos y plaquetas), destinadas respectivamente a la producción de linfocitos y células mieloides.

Las células madre encargadas del linaje eritroide son los primeros progenitores sensibles a la eritropoyetina (Epo), una proteína producida por el riñón, cuya acción es fundamental para el desarrollo y maduración de los glóbulos rojos.
Las células renales están equipadas con un sensor de cantidad de oxígeno y, según el grado de hipoxia (reducción de oxígeno) de la sangre que las suministra, regulan la secreción de eritropoyetina. Esta hormona, al unirse a un receptor de las células eritroides, determina en ellas una respuesta que consiste en el aumento de su división, de la síntesis de hemoglobina (la hierro-proteína que está contenida en los glóbulos rojos y que se une al oxígeno) y de los receptores de la transferrina (la proteína que se une al hierro y lo transporta al torrente sanguíneo).
El glóbulo rojo maduro, para convertirse en tal, debe seguir algunas etapas de maduración:
- Proeritroblasto
- Eritroblasto basófilo
- Eritroblasto policromatofílico: comienza a sintetizar hemoglobina
- Eritroblasto ortocromático: expulsa el núcleo que contiene (¡los glóbulos rojos son células sin núcleo!)
- Reticulocito: sale de la médula ósea y entra al torrente sanguíneo.
- Eritrocito maduro.
Estructura del eritrocito
El glóbulo rojo es una célula con membrana externa y citoplasma, pero sin núcleo ni orgánulos citoplasmáticos. El eritrocito completamente diferenciado, en la práctica, está formado únicamente por una membrana plasmática que encierra la hemoglobina y un número limitado de enzimas, necesarias para mantener la integridad de la membrana y para la función de transporte de gases. Su color es rosado, debido a su alta contenido de hemoglobina, que es básica, es decir, se une a colorantes ácidos que son de color rosa.
Su forma es de "disco bicóncavo"; esto determina una superficie más grande que la forma esférica, y esto permite incrementar significativamente los intercambios de gases.
La fluidez de la membrana permite que el eritrocito se deforme fácilmente, de modo que pueda pasar incluso a través de los capilares más pequeños.
La hemoglobina es una proteína formada por cuatro cadenas polipeptídicas (de muchos aminoácidos) que son iguales de dos en dos: dos cadenas alfa y dos cadenas beta. Cada cadena se une a un radical hemo, que es una estructura capaz de unir una molécula de hierro. La molécula de hemoglobina, que contiene cuatro radicales hemo, es capaz de unir cuatro moléculas de hierro El hierro se une al oxígeno; de esto deducimos que la hemoglobina es una proteína capaz de unirse al oxígeno y transferirlo a los tejidos en condiciones fisiológicas, según sus necesidades.
Función de los glóbulos rojos
Los glóbulos rojos tienen una función principal que es transportar oxígeno a los tejidos. El aspecto (morfología) asumido por los eritrocitos al examinar el frotis de sangre periférica (se extrae sangre del sujeto, se pasa en un portaobjetos y se mira debajo del microscopio optico):
El tamaño de los eritrocitos: normocitos (talla normal), microcitos (disminución), macrocitos (aumentado)
El grado de hemoglobinización, que se refleja en el color de los eritrocitos: normocrómico o hipocrómico (más claro).
La forma de los eritrocitos.
Estos valores también se miden objetivamente y se denominan índices de eritrocitos. En la mayoría de los laboratorios existen instrumentos que los miden directamente o los calculan automáticamente. Son:
MCV o Volumen corpuscular medio: es el volumen de un glóbulo rojo, expresado en fentolitros (micrómetros cúbicos). Se consideran valores normales aquellos comprendidos entre 80 y 95 fentolitros. Una "anemia se llama microcítica cuando el MCV es más bajo que el rango normal y macrocítica cuando el MCV es más alto".
MCH o Hemoglobina corpuscular media: es el contenido medio (masa) de hemoglobina por glóbulo rojo, expresado en picogramos. Los valores normales se encuentran entre 27 y 33 picogramos.
MCHC o Concentración corpuscular media de hemoglobina: es la concentración promedio de hemoglobina en un volumen dado de glóbulos rojos sedimentados, y se expresa en gramos por decilitro. Los valores normales están entre 33 y 35 gramos por decilitro.
RDW o Ancho de distribución de los glóbulos rojos: es el coeficiente de variación del volumen de eritrocitos. Normalmente está entre el 11% y el 14%.
Valores de referencia
Los valores medios normales de glóbulos rojos varían según el sexo, pero también según la edad.
Por tanto, también pueden variar los rangos normales adoptados por los distintos laboratorios de análisis. Como indicación, se pueden tomar como referencia los siguientes rangos normales
- machos adultos: 4,5-6 millones / mm3 (4,500,000-6,000,000 / mm3)
- mujeres adultas: 4-5,5 millones / mm3 (4.000.000-5.500.000 / mm3)
SABÍAS QUE: La diferente concentración de glóbulos rojos y hemoglobina en los dos sexos se debe a la mayor presencia de testosterona en el organismo masculino, potente hormona anabólica que estimula la eritropoyesis, es decir, la formación de nuevos glóbulos rojos.