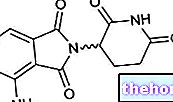
En la mayoría de los casos, las infecciones por VPH (acrónimo de Virus del Papiloma Humano) se desarrollan de forma completamente asintomática, por lo tanto, sin causar síntomas de ningún tipo: la capacidad del cuerpo para erradicar el virus antes de que pueda causar un daño importante es extraordinaria. La capacidad falla y el sistema inmunológico, mientras logra detener y contener la infección, es incapaz de vencer al VPH, que por lo tanto causa síntomas e incluso trastornos bastante graves. Entre los más temidos, la infección por VPH puede transformar lentamente una célula normal del epitelio cervical (del cuello uterino) en una célula cancerosa; el paso clave en este proceso, que dura al menos una década, es la integración del ADN viral con el genoma de la célula huésped.
Síntomas del VPH
La mayoría de las personas (alrededor del 80%) infectadas con el VPH superan la infección dentro de los tres años posteriores a la infección sin quejarse de ningún síntoma o queja en particular.
Actualmente, se han identificado más de 120 serotipos de VPH, cada uno con sus propias características biológicas y patológicas únicas; por este motivo, a cada virus se le ha asignado un número de identificación (por ejemplo: VPH-1, VPH-2 ...).
Algunos VPH son prácticamente inofensivos para el organismo y no provocan alteraciones o síntomas particulares. Aproximadamente 40 tipos infectan las mucosas genitales y, entre ellos, unos 15 (16, 18, 31, 33, 35, 39, 45, 51, 52 , 56, 58, 59, 66, 68 ...) se definen como de alto riesgo oncogénico; en particular:
- Algunos VPH están implicados en la aparición del cáncer de cuello uterino (también conocido como cáncer intraepitelial del cuello uterino): las cepas de mayor riesgo se identifican con los números 16 (VPH 16) y 18 (VPH 18), que por sí solos son responsables del 70% de neoplasias cervicales; los mismos papilomavirus son también responsables de neoplasias de pene, ano, vagina, vulva y orofaringe, que desde el punto de vista epidemiológico tienen sin embargo una importancia marginal en comparación con el cáncer de cuello uterino. Las infecciones sostenidas por estos virus dan lugar a manifestaciones subclínicas, no identificables a simple vista pero apreciable a través de pruebas específicas como la prueba de Papanicolaou
Aproximadamente el 1% de las mujeres VPH positivas con alto riesgo oncogénico desarrollan una neoplasia del cuello uterino; desde el momento de la infección hasta la aparición del cáncer de cuello uterino hay un período de latencia de varios años, cuantificable en al menos una década. Período, en general , la mujer no se queja de ningún síntoma particular atribuible al virus del papiloma, por lo que la "identificación de la infección precoz primero, y luego de las lesiones pre-neoplásicas, a través de la prueba de Papanicolaou y / o la prueba de ADN del VPH permite a los médicos intervenir antes de que se manifieste la neoplasia.
Los síntomas del cáncer de cuello uterino pueden estar completamente ausentes, o son tan leves y sutiles que pasan completamente desapercibidos. A medida que el cáncer de cuello uterino progresa y las posibilidades de curación disminuyen, pueden aparecer síntomas típicos de la enfermedad: sangrado después del coito y dolor leve durante el coito, Secreción vaginal acuosa o sanguinolenta, a veces con olor desagradable, dolor en la región pélvica, sangrado vaginal fuera del período menstrual o después de la menopausia.
Otros cánceres relacionados con la infección por VPH también pueden desarrollarse en ausencia de signos o síntomas, generalmente solo cuando alcanzan una etapa avanzada que es difícil de tratar.
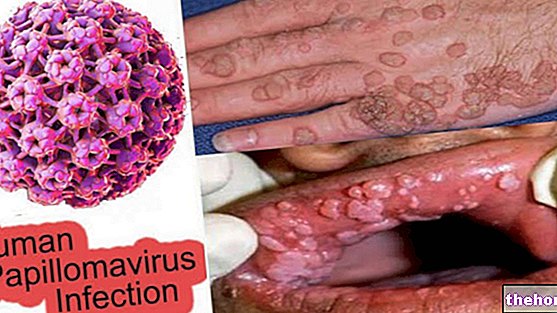
- Algunos VPH están implicados en la aparición de verrugas genitales o verrugas acuminadas: las cepas de mayor riesgo se identifican con los números 6 (VPH 6) y 11 (VPH 11), responsables de la casi totalidad de los casos; mucho más raramente los mismos VPH. Son responsables de la papilomatosis respiratoria recurrente, una condición caracterizada por la aparición de verrugas en la garganta, con síntomas como faringodinia, voz ronca y dificultad para respirar. Las infecciones sostenidas por estos virus dan lugar a manifestaciones clínicas, identificables por la presencia de signos y síntomas particulares. Las verrugas, en particular, pueden aparecer en el cuello uterino, la vagina, la vulva, la uretra, el perineo y el ano, pero también en sitios extragenitales: conjuntiva, nariz, boca, laringe. Suelen tener unas dimensiones tan reducidas que es difícil identificarlas a simple vista.
- Las cepas responsables de las verrugas genitales no son las mismas que intervienen en la aparición de las neoplasias mencionadas, por lo que una persona afectada por candiloma acuminado no necesariamente presenta un mayor riesgo de neoplasias anogenitales.
Cuando son sintomáticas, las lesiones genitales, después de un tiempo de incubación que va de uno a seis meses, aparecen como erupciones rugosas, más o menos evidentes, confinadas al área genital. En los hombres, los crecimientos verrugosos infectan, en particular, el glande, el meato uretral, el frenillo, el cuerpo del pene y el surco balano-prepucial; en las mujeres, en cambio, las verrugas genitales ocurren con mayor frecuencia en la vulva, vagina y cuello del útero, afortunadamente los crecimientos verrugosos involucran dolor, irritación, prurito y ardor localizado, de intensidad variable, generalmente débil. La mayoría de las veces, las verrugas genitales son tan pequeñas que no son visibles a simple vista; otras variantes, en cambio, pueden crecer, agregándose y formando pequeños grupos de verrugas afiladas, mucho más molestas.
Las verrugas genitales también pueden propagarse por vía oral, en caso de contacto sexual oral-genital con parejas o portadores infectados.
Ver: Fotos de verrugas genitales
Recordamos, para concluir, que algunas cepas del virus del papiloma (VPH 2 y VPH 4 en primis, pero también VPH 1, 3, 26, 29,57 y otras) están implicadas en la "aparición de las llamadas verrugas comunes, que ocurren típicamente a nivel cutáneo, especialmente en las manos Ver: Fotos Verrugas cutáneas






.jpg)