En el hombre, la síntesis de testosterona se produce en gran parte (95% ca) a nivel de los testículos, en particular en las células intersticiales de Leydig. Estas células están dispuestas de forma aislada o en pequeños grupos en el estroma que rodea al tejido seminífero contorsionado. túbulos, responsables de la espermatogénesis En conjunto, las células de Leydig representan la llamada glándula intersticial, sitio de producción de hormonas esteroides androgénicas, incluida la testosterona.
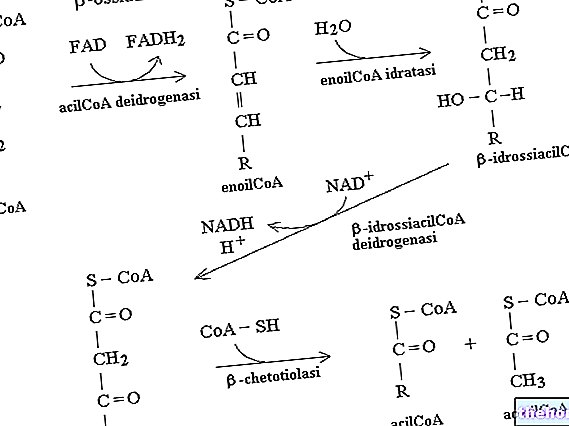
Las células intersticiales de Leydig, poliédricas y de forma a menudo irregular, sintetizan esteroides testiculares a partir del colesterol transportado por las LDL o sintetizado en la célula a partir del acetato (a través de la beta-oxidación). Durante el proceso de esteroidogénesis, que tiene lugar a nivel mitocondrial. el colesterol se convierte en pregnenolona y posteriormente en DHEA, androstenediona y testosterona.
- El principal esteroide testicular producido por las células de Leydig es la testosterona, luego tenemos androstenediona, DHEA, DHT y estradiol (E2).
El 95% de la testosterona se produce en los testículos, mientras que la DHT y el estradiol derivan en un 80% de la conversión periférica de precursores testiculares y suprarrenales, y el 20% se producen en los testículos.
La síntesis de esteroides testiculares (esteroidogénesis) se produce tras la estimulación por la LH de los receptores expresados por las células de Leydig (por este motivo, en el macho también se denomina LH Hormona estimulante de las células intersticiales, ICSH).
Siendo la secreción de LH por parte de la hipófisis en respuesta a la GnRH hipotalámica (Hormona liberadora de gonadotropinas) del tipo pulsátil, la producción de testosterona en los testículos también es discontinua. Sin embargo, cabe señalar que la respuesta de los testículos al estímulo LH es tardía (24-72 h).
La producción de testosterona en los testículos depende estrictamente del hipotálamo y la pituitaria; por tanto, hablamos del eje hipotálamo-pituitario-testículo.
- la GnRH secretada por el hipotálamo llega a las células gonadotrópicas de la adenohipófisis donde se une a receptores específicos de membrana, estimulando la secreción de LH y una pequeña parte de FSH, que se produce de forma pulsátil:
- A nivel testicular, la LH determina la síntesis de testosterona por las células de Leydig favoreciendo la conversión del colesterol en pregnenolona hasta la producción de testosterona → la testosterona inhibe directamente la síntesis y liberación hipotalámica de GnRH y LH hipofisaria (retroalimentación).
- La FSH se une a receptores de membrana específicos ubicados en la superficie de las células de Sertoli, estimulando la liberación de diversas proteínas y hormonas → estas sustancias (inhibina) suprimen por un lado la liberación hipotalámica de FSH y por otro favorecen la maduración de los espermatozoides. La FSH también actúa sobre las células de la línea germinal contenidas en los túbulos seminíferos, estimulando la maduración de los espermatozoides, que también requiere concentraciones adecuadas de testosterona.
- La pequeña cantidad de estradiol producida a nivel testicular y que deriva de la conversión periférica de andrógenos (aromatasa) actúa a nivel hipotalámico e hipofisario, reduciendo la amplitud de las pulsaciones espontáneas de la LH.
- La prolactina estimula la producción de andrógenos por las células de Leydig y potencia su acción aumentando la sensibilidad de los tejidos diana; sin embargo, en el caso de la hiperprolactinemia, ocurren efectos opuestos.
De lo anterior se desprende que la actividad endocrina de las células de Leydig está respaldada por las células de soporte o de Sertoli, ubicadas en la pared de los túbulos seminíferos junto a las células germinales utilizadas para la espermatogénesis, es decir, para la síntesis de espermatozoides masculinos o gametos. .
Las células de Sertoli realizan numerosas funciones, entre ellas mantener la arquitectura de los túbulos seminíferos y garantizar los intercambios metabólicos con las células germinales para la coordinación de la espermatogénesis; todo ello gracias sobre todo a la actividad endocrina con la que las células de Sertoli producen:
- ABP: proteína que se une a la testosterona y la DHT, aumentando su concentración a nivel tubular y epididimario; por tanto favorece la espermatogénesis.
- inhibina: actúa a nivel pituitario donde inhibe selectivamente la secreción de FSH
- Estrógenos: derivados del metabolismo de la aromatasa de la testosterona producida por las células intersticiales cercanas de Leydig.




.jpg)