Introducción
Como se analiza en profundidad en el artículo introductorio, el Virus del Papiloma es el protagonista de llagas cutáneas de escasa extensión, como las verrugas, y, al mismo tiempo, interviene en la manifestación de terribles lesiones tumorales, como las del cuello del útero. útero. En esta discusión, la atención se centrará en el modo de contagio, en las consecuencias y en los posibles tratamientos médicos dirigidos a la eliminación del virus del papiloma.
Infección por virus del papiloma
Para generar la infección, el virus del papiloma humano debe ingresar a una célula madre epitelial ubicada en la membrana basal; probablemente, la entrada del virus del papiloma en la célula se ve favorecida por la unión a un receptor de superficie que, sin embargo, aún no ha sido identificado con certeza.
Por un lado, el virus del papiloma tiene una "alta afinidad por las células epiteliales en diferenciación de piel y mucosas, por otro lado, el VPH tiene un tropismo restringido por las células que forman el epitelio escamoso multicapa, una vez que ha ingresado al núcleo celular, el virus del papiloma es capaz de alterar el ciclo celular normal de la célula infectada; Se observa que en la mayoría de los casos el Virus del Papiloma prolifera preferentemente en el interior de la capa granular de la piel.
Mediante la descamación de las capas diferenciadas y superficiales de la piel y membranas mucosas, el virus puede transmitirse a otros sujetos.
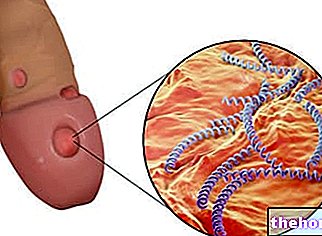
El virus del papiloma normalmente se transmite por contacto sexual; Sin embargo, se debe enfatizar que el virus también prolifera a nivel del tallo del pene, el perineo y la ingle: por esta razón, los condones a menudo no son suficientes para proteger a la pareja (sana) del contagio, después de tener relaciones sexuales con una persona infectada. o portador.
Recuerde que en las mujeres sanas, con un sistema inmunológico eficiente, la infección por VPH a menudo se bloquea de raíz: el sistema de defensa del cuerpo, de hecho, evita que el virus cause daño. En algunos pacientes, sin embargo, el virus permanece silencioso durante muchos años y en condiciones favorables puede inducir la conversión de células "normales" (especialmente las superficiales del cuello uterino) en células enloquecidas y cancerosas.
VPH y cáncer de cuello uterino
Las razones por las que algunas mujeres desarrollan cáncer tras la exposición al virus del papiloma aún no son tan evidentes e inmediatas: claramente, la eficiencia del sistema inmunológico es un elemento fundamental para minimizar el riesgo de degeneración maligna. Sin embargo, se han identificado algunos factores de riesgo que parecen incrementar las posibilidades de progresión de las lesiones superficiales del Virus del Papiloma, hasta el desarrollo de cáncer (neoplasia intraepitelial cervical): a partir de un estudio americano, se demuestra que las mujeres fumadoras son el doble de probabilidades que las que no fuman de desarrollar cáncer de cuello uterino, sin embargo, es concebible que algunas cepas del VPH sean más agresivas que otras, por lo que pueden inducir cáncer con mucha facilidad.
Parece que incluso la administración prolongada de píldoras anticonceptivas, la copresencia de otras enfermedades venéreas y el embarazo pueden, de alguna manera, exponer a la mujer a un mayor riesgo de evolución maligna de la lesión.
Infecciones por virus del papiloma (VPH)
¿Problemas para reproducir el video? Vuelve a cargar el video de youtube.
- Ir a la página de videos
- Ir a Destino de Bienestar
- Mira el video en youtube
VPH y lesiones benignas
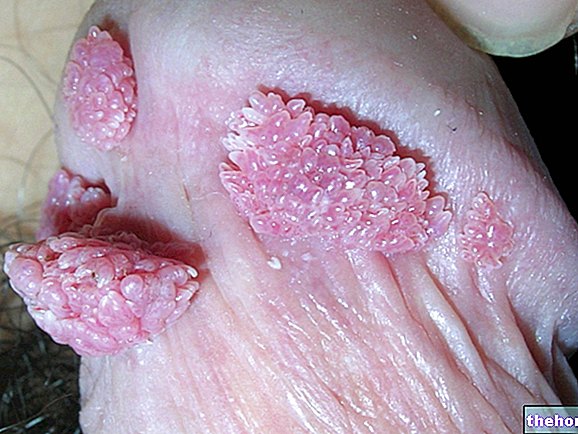
Las verrugas son las lesiones cutáneas más frecuentes, afortunadamente benignas, provocadas por el virus del papiloma: son crecimientos verrugosos que infectan preferentemente manos, pies y genitales tras el contacto con una verruga de otra persona. Las duchas, ambientes húmedos y concurridos, también ya que las altas temperaturas y la humedad son elementos que favorecen la replicación y propagación del virus del papiloma.
Las verrugas causadas por el virus del papiloma se clasifican en:
- Verrugas acumuladas: expresión de una infección genital por VPH de transmisión sexual. En los hombres, las verrugas se presentan preferentemente en el glande, el meato uretral, el frenillo, el cuerpo del pene y el surco balano-prepucial; en las mujeres, por el contrario, las zonas más involucrados son la vulva, el cuello del útero y la vagina. La mayoría de las veces, las verrugas son asintomáticas, aunque algunas variantes generan ardor, prurito e irritación local.
- Verrugas comunes: las lesiones cutáneas provocadas por el virus del papiloma generalmente tienen una forma irregular y, a menudo (pero no siempre) se presentan de forma asintomática.
- Verrugas plantares: típicas de la planta del pie, estas lesiones verrugosas provocadas por el virus del VPH se transmiten fácilmente en piscinas y gimnasios.
- Verrugas planas: lesiones verrugosas elevadas: el virus del papiloma, que infecta manos, pies, cara y piernas, puede provocar estos daños en la piel, que tienden a desaparecer en poco tiempo.
Diagnóstico
El enfoque diagnóstico para monitorear y controlar la infección por VPH, así como las lesiones causadas por ella, se basa fundamentalmente en la investigación clínica, el Papanicolaou, la colposcopia y el examen molecular (ADN-VPH).
La observación de la lesión por parte de un ojo experto es fundamental para trazar un diagnóstico, aunque sea aproximado, de la infección: para las lesiones verrugosas genitales femeninas es imprescindible un examen ginecológico, cuyo diagnóstico será confirmado, si es necesario, por el "colposcópico". examen, "esencial para obtener una vista ampliada y más precisa del cuello uterino.
En caso de diagnóstico dudoso o incierto, se recomienda proceder con una biopsia específica.
La prueba molecular, también conocida como prueba de ADN del VPH, determina si el genoma viral está presente o no, incluso antes de que las células del cuello uterino desarrollen anomalías tumorales.
Por último, pero no menos importante, la prueba de PAP, práctica habitual en la mayoría de los controles ginecológicos: es un examen citológico que permite identificar las alteraciones de las células de la sección uterina tomando una muestra de células endocervicales a través de un hisopo. .
Para las mujeres sexualmente activas, se recomienda someterse a la prueba de Papanicolaou a partir de los 25 años, cada tres años, para el seguimiento y detección precoz del daño precanceroso.
Ver el vídeo
- Mira el video en youtube
Terapia
La terapia para el tratamiento de las infecciones por VPH depende del tipo de virus del papiloma involucrado en la lesión; Por ejemplo, cuando el VPH infecta la piel y promueve el crecimiento de verrugas en manos y pies, es posible que la terapia con medicamentos ni siquiera sea necesaria: de hecho, las llagas de las verrugas tienden a retroceder por sí solas. Sin embargo, a veces las verrugas particularmente resistentes y duraderas pueden ser tratados con crioterapia, terapia con láser y electrocoagulación La aplicación directa de medicamentos como retinoides, antivirales, inmunomoduladores y ácido salicílico también puede acelerar los tiempos de curación.
Lo mismo ocurre con el tratamiento de las verrugas agudas: el tratamiento farmacológico y médico (como cirugía, terapia con láser, etc.) puede no ser necesario, especialmente en el caso de lesiones pequeñas y asintomáticas. En cuanto a las infecciones por virus del papiloma más peligrosas, implicadas en la aparición del cáncer de útero, la terapia es más problemática: la radioterapia y la quimioterapia, posiblemente asociadas, favorecen la muerte de las células malignas; se recomienda la cirugía para las mujeres con cáncer de cuello uterino en estadio temprano. más información: lea el artículo sobre el tratamiento del cáncer de cuello uterino.
Prevención de la infección por VPH
La profilaxis con vacuna proporciona un escudo contra las infecciones por VPH: la vacuna tetravalente ejerce una buena protección contra los genotipos implicados en la gran mayoría de las llagas verrugosas benignas, como las verrugas genitales (VPH 6 y VPH 11) y las lesiones neoplásicas cervicales (VPH 16 y VPH 18). ). En algunas regiones de Italia, la vacuna contra el virus del papiloma se distribuye de forma gratuita a las niñas menores de 12 años; las vacunas más populares son cervarix (que ofrece protección solo contra los VPH 16 y 18), gardasil, gardasil-9 y silgard. La vacuna se administra en tres dosis divididas y se inyecta por vía intramuscular; la segunda dosis se toma dos meses después de la primera y la tercera después de 4 meses a partir de la segunda.
Además de la profilaxis vacunal, es posible someterse a una vacunación post-contagio: tras una presunta exposición al virus, la mujer puede solicitar la vacuna, un fármaco útil para tratar la enfermedad cuando el patógeno ya ha penetrado en el organismo.
Incluso después de la vacunación, se recomienda, especialmente a las mujeres, continuar con los controles de rutina regulares: de hecho, la vacuna NO protege contra TODOS los tipos de virus del papiloma.