Puntos clave
La fascitis necrotizante es una infección grave, violenta y repentina de los tejidos blandos, con una etiología predominantemente bacteriana.
Fascitis necrotizante: causas
Las bacterias más implicadas en la fascitis necrotizante son: estreptococos hemolíticos β del grupo A, estafilococos (especialmente Staphylococcus aureus), anaerobios pertenecientes al género Clostridium, Vibrio parahaemolyticus, Vibrio vulnificus, Aeromonas hydrophila.
Fascitis necrotizante: síntomas
Los signos y síntomas más recurrentes de la fascitis necrotizante incluyen: enrojecimiento de la piel, escalofríos, debilidad, diarrea, dolor limitado, edema, fiebre, hematomas, necrosis tisular, shock, sudoración, vómitos. Si no se trata, la necrosis tisular da un mal pronóstico.
Fascitis necrotizante: terapia
La terapia de la fascitis necrotizante debe ser inmediata y consiste en la administración de antibióticos en dosis elevadas y en la extirpación quirúrgica de los tejidos infectados. También son útiles la terapia de apoyo intensiva y la cámara hiperbárica.
Definición
Afortunadamente, la fascitis necrotizante es una infección grave de los tejidos blandos, generalmente causada por bacterias toxigénicas. La fascitis necrotizante afecta las capas más profundas de la piel y se disemina rápidamente a través de la fascia superficial y profunda de los tejidos blandos subcutáneos.
- Cualquier compartimento profundo de tejido blando (dermis, tejido subcutáneo, haces de músculos) es un posible objetivo de esta infección potencialmente mortal. Sin embargo, la fascitis necrotizante tiene una marcada preferencia por las extremidades inferiores, el perineo y la pared abdominal.
La fascitis necrotizante es una enfermedad de aparición repentina que debe curarse en el menor tiempo posible con altas dosis de antibióticos intravenosos.
La fascitis necrotizante también se conoce con muchos otros nombres, que dan una indicación inmediata de la gravedad de la infección: celulitis enfermedad gangrenosa aguda, síndrome de las bacterias carnívoras, síndrome de las bacterias carnívoras. Dependiendo de la ubicación de la infección, la fascitis necrotizante toma diferentes nombres: Gangrena de Fournier (fascitis necrosante del escroto y la vulva) e Angina de Ludwig (fascitis necrosante del espacio submandibular).
La fascitis necrotizante es una infección muy rara pero tiene una tasa de mortalidad muy alta.
Causas y clasificación
La fascitis necrotizante es causada por infecciones bacterianas (predominantemente) y fúngicas (raras).
Desde el punto de vista etiopatológico, se reconocen varias entidades diferentes:
- FASCITIS NECROTIZANTE TIPO I: infección polimicrobiana causada también y sobre todo por estreptococos tipo A (Streptococcus pyogenes), C y G. Esta forma de fascitis necrotizante afecta particularmente a pacientes inmunodeprimidos o con enfermedades crónicas.
- FASCITIS NECROTIZANTE TIPO II: infección monomicrobiana, transmitida en particular por estreptococos del grupo A, estafilococos o anaerobios pertenecientes al género Clostridium (p. Ej. Clostridium perfringens). También Staphylococcus aureus resistente a la meticilina (MRSA) está involucrado en esta variante de fascitis necrotizante.
- FASCITIS NECROTIZANTE TIPO III: infecciones graves transmitidas por microorganismos marinos, como Vibrio parahaemolyticus, Vibrio vulnificus y Aeromonas hydrophila. Los sujetos que padecen enfermedad hepática son los más sensibles a esta forma de fascitis necrotizante: estas infecciones son particularmente virulentas y fatales (si no se tratan rápidamente, la muerte ocurre dentro de las 48 horas posteriores al inicio de los primeros síntomas).
- FASCITIS NECROTIZANTE TIPO IV: infecciones fúngicas. Los pacientes con heridas traumáticas o quemaduras tienen mayor riesgo de contraer infecciones por Cigomicetos; los inmunodeprimidos están más expuestos a las micosis causadas por Candida albicans.
A partir de las estadísticas médicas, está claro que la fascitis necrotizante ocurre con más frecuencia en algunas categorías de pacientes: diabéticos, drogadictos, alcohólicos, vasculares e inmunodeprimidos en general. Entre otros factores de riesgo, también recordamos: tuberculosis, neoplasias malignas, infecciones por Herpes zoster (el virus responsable de la varicela y el fuego de San Antonio).
Sin embargo, los sujetos sanos no están exentos de la enfermedad.
Síntomas
Los síntomas de la fascitis necrotizante suelen manifestarse en unos pocos días. El cuadro sintomatológico se precipita en 48 horas en pacientes infectados con Vibrio spp. Y Aeromonas hydrophila: en tales situaciones, la muerte se avecina en unas pocas horas.
En general, los síntomas de la fascitis necrotizante varían con el tiempo: cuanto más evoluciona la enfermedad, más empeoran los síntomas. Veamos en detalle el curso de la enfermedad:
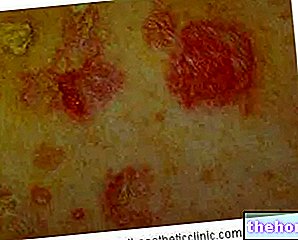
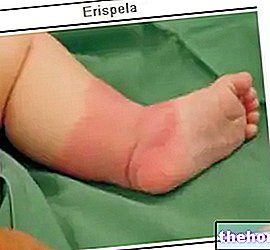
- En los dos primeros días después de la infección, el paciente se queja de DOLOR, ERITEMA e HINCHAZÓN limitados y constantes. Esta tríada sintomática se confunde fácilmente con los signos característicos de la erisipela y la celulitis infecciosa. Los márgenes de la infección no están bien definidos y el particular La "SUAVIDAD" "DE LA PIEL se extiende más allá del punto de infección. Durante esta fase, la enfermedad no responde a los tratamientos con antibióticos. Rara vez se observa LINFANGITIS (inflamación de los vasos linfáticos). Otros síntomas incluyen: TACHÍA, FIEBRE, DESHIDRATACIÓN, DIARREA y VÓMITO.
- Después de 2-4 días, la fascitis necrosante causa EDEMA, ERITEMA DIFUSO, LESIONES BURBUJAS y hemorrágicas. La piel, primero enrojecida, adquiere un color grisáceo, sinónimo de necrosis. Los tejidos de la piel están rígidos y tensos al tacto, mientras que los haces de músculos ya no son palpables. En esta etapa, muchos pacientes ya no sienten dolor, ya que la fascitis necrotizante está destruyendo los nervios.
- En el cuarto / quinto día, el paciente experimenta HIPOTENSIÓN, CONFUSIÓN, APATÍA y CHOQUE SÉPTICO.
Si no se trata con prontitud, la fascitis necrotizante es FATAL para el 73% de los pacientes.
Diagnóstico
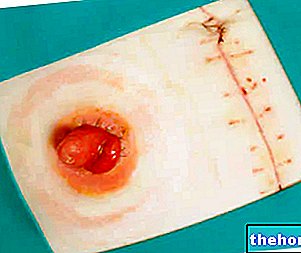
El diagnóstico de fascitis necrotizante consiste en la "observación médica de las lesiones. En caso de sospecha de fascitis necrosante, el paciente se somete a una tomografía computarizada, un análisis de sangre y una biopsia de una parte del tejido lesionado. Además de las técnicas de diagnóstico enumeradas, una cirugía exploratoria inmediata" , útil tanto para fines diagnósticos como terapéuticos: después de haber comprobado la fascitis necrotizante, se extrae inmediatamente una gran porción de tejido infectado, en el caso de que la infección se extienda a regiones periféricas, se amputa la extremidad.
Diagnóstico diferencial
La fascitis necrosante es bastante compleja de diagnosticar en sus primeras etapas: esta forma infecciosa a menudo se confunde con la celulitis bacteriana. El retraso en el diagnóstico pospone la terapia, por lo que el riesgo de un desenlace fatal aumenta exageradamente. Para el diagnóstico diferencial es importante centrar la atención en algunos parámetros que, en la celulitis infecciosa, son poco evidentes o incluso ausentes:
- Suavidad evidente de la piel afectada.
- Dolor excesivo, que se acentúa al tacto.
- Ampollas y hematomas en la piel cerca del sitio de la infección.
Terapia
El tratamiento para la fascitis necrotizante incluye:
- Terapia quirúrgica: consiste en la remoción de colgajos de tejido infectado, hasta la amputación de la extremidad, dada la delicadeza y complejidad de la operación, el paciente generalmente es sometido a múltiples cirugías, posiblemente asociadas al trasplante de piel y tejidos.
- Administración de antibióticos en dosis altas: La terapia con antibióticos también está indicada en caso de sospecha de fascitis necrotizante. La terapia consiste en una combinación de antibióticos, de los cuales la penicilina, clindamicina y vancomicina parecen ser los más efectivos.
- Terapia de apoyo intensiva: útil para tratar la hipotensión, la respuesta inflamatoria violenta del organismo y el shock séptico. Aquí, el paciente con fascitis necrosante se somete a una transfusión de líquidos y sangre.
- Oxigenoterapia hiperbárica: estrategia terapéutica indicada para todos los pacientes que sufren destrucción tisular y heridas extensas.
Es necesaria una intervención inmediata para prevenir el desenlace fatal del paciente con fascitis necrotizante.




















.jpg)



