Generalidad
MRSA es una infección bacteriana humana causada por cepas de Staphylococcus aureus en particular, ya que son resistentes a algunos antibióticos como las penicilinas y las cefalosporinas.

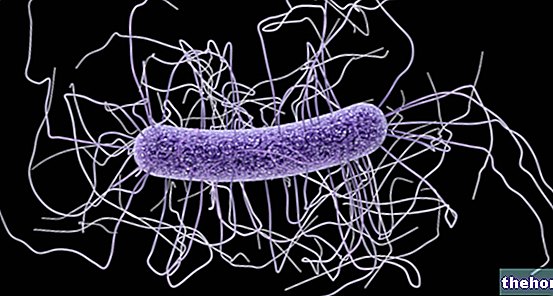
Figura: Staphylococcus aureus resistente a la meticilina visto bajo un microscopio óptico de barrido (tinción artificial).
La enfermedad afecta principalmente a personas ingresadas en hospitales; sin embargo, en los últimos años se está extendiendo cada vez más incluso entre las personas no hospitalizadas, especialmente entre aquellas que pasan mucho tiempo en estrecho contacto con otras personas (presos, deportistas de equipos deportivos, estudiantes, etc.).
Los síntomas son extremadamente variables: MRSA, de hecho, puede manifestarse no solo con forúnculos, abscesos y celulitis infecciosa, sino también con fiebre, escalofríos, septicemia, endocarditis, etc.
La terapia depende de las características de la infección y de los resultados de las pruebas de cultivo.
¿Qué es MRSA?
MRSA es una infección bacteriana humana causada por cepas particulares de Staphylococcus aureus, resistente a antibióticos β-lactámicos como penicilinas (meticilina, dicloxacilina, nafcilina, oxacilina, etc.) y cefalosporinas.
¿A QUÉ SE DEBE LA RESISTENCIA DE LAS BACTERIAS A LOS ANTIBIÓTICOS?
Las bacterias se vuelven resistentes a un antibiótico cuando accidentalmente desarrollan una mutación genética que las lleva a sobrevivir a la acción bactericida del fármaco, por ejemplo, pueden adquirir un mecanismo de defensa que antes no tenían.
La gran difusión de bacterias resistentes a los antibióticos, que se ha producido en las últimas décadas, está ligada al "uso indiscriminado que se ha hecho de los antibióticos: con su abuso, de hecho, se han exterminado las bacterias susceptibles y las resistentes (que estaban en número menor) para adquirir dominio dentro de la especie.
SIGNIFICADO DE MRSA
MRSA es el acrónimo de Staphylococcus aureus Resistente a la meticilina. Esta sigla (que a la luz de la definición dada puede parecer inadecuada) fue acuñada porque el primer antibiótico, al que algunas cepas de Staphylococcus aureus, fue meticilina.
Cuando los biólogos y los médicos se dieron cuenta de que la resistencia de estas cepas también se dirigía a las otras penicilinas y cefalosporinas, el término MRSA ya había entrado en la jerga común y nunca se cambió.
¿Qué son las MSSA?
Los estafilococos aurei no resistentes a las penicilinas y las cefalosporinas se clasifican con la abreviatura MSSA, o Staphylococcus aureus sensible a la meticilina. Incluso para estos, el acrónimo que los identifica no refleja plenamente sus características, sin embargo, ahora ha entrado en uso común y se ha mantenido como tal.
STAPHYLOCOCCUS AUREUS
los Staphylococcus aureus es una bacteria grampositiva, esférica y asporígena, que coloniza principalmente las mucosas nasofaríngeas, la piel y las glándulas cutáneas. La infección que provoca puede ser menor si se limita a la piel (impétigo, abscesos y forúnculos), pero también puede ser mortal si atraviesa la piel y se propaga a la sangre o al corazón.
TIPOS DE MRSA
Los primeros casos de MRSA se han producido desde principios de los años 60 del siglo pasado y, durante al menos veinte años, sólo han afectado a pacientes hospitalarios.
A principios de la década de 1980, incluso las personas no hospitalizadas comenzaron a contraer la infección. Los más afectados fueron personas en lugares extremadamente concurridos, como cárceles, refugios para personas sin hogar, residencias de estudiantes, vestuarios de gimnasios y canchas deportivas, cuarteles y escuelas.
El sitio de infección, por lo tanto, se tomó como parámetro para distinguir dos tipos de MRSA:
- HA-MRSA, donde HA significa Healthcare-Associated y se refiere a todos los casos de MRSA que se infectaron durante una estadía en el hospital.
- CA-MRSA, donde CA significa Community-Associated y se refiere a todos los casos de MRSA que han contraído la infección fuera de un hospital y generalmente en un lugar concurrido.
Aunque el número de casos de CA-MRSA está aumentando en la actualidad, HA-MRSA sigue siendo el tipo de MRSA más prevalente.
Causas
La bacteria responsable de MRSA suele transmitirse por contacto directo, por ejemplo a través de las manos de un individuo infectado o colonizado (NB: por individuo colonizado, nos referimos a una persona capaz de propagar un patógeno, pero, a pesar de ello, sano). de transmisión están representados por el llamado contacto piel a piel y por todo lo que ha sido previamente tocado por una persona con MRSA (por ejemplo, toallas, sábanas, ropa, etc.).
MRSA es muy duradero y es capaz de sobrevivir en la superficie de los objetos (picaportes, lavabos, pisos, etc.) durante largos períodos de tiempo.
HA-MRSA
MRSA ha sido, y sigue siendo, una infección típica en entornos hospitalarios por al menos tres razones:
- La presencia de heridas que representan puntos de entrada para la bacteria. A menudo, los pacientes del hospital son personas con lesiones (fortuitas o posquirúrgicas) o cateterizadas (es decir, con catéteres vesicales o intravenosos); esto significa que es más fácil, para una bacteria como MRSA, penetra en el interior del organismo y desencadena la infección del mismo nombre.
- La fragilidad de los pacientes hospitalizados. En los hospitales, un alto porcentaje de pacientes hospitalizados son ancianos o inmunodeprimidos (es decir, con defensas inmunitarias reducidas) La antigüedad y las defensas inmunitarias deficientes hacen que las personas sean más frágiles y vulnerables a las infecciones.
- Los otros pacientes y la cantidad de personas que viajan a un hospital todos los días. Los hospitales son lugares bastante concurridos (pacientes, personal sanitario, familiares, limpiadores, etc.); Además, la gran cantidad de personas enfermas facilita la propagación de enfermedades infecciosas.
CA-MRSA
CA-MRSA es menos común que HA-MRSA, aunque el número de casos relacionados ha aumentado drásticamente (y probablemente seguirá aumentando) en las últimas décadas.
Los factores favorables son numerosos; entre los más influyentes se encuentran:
- Asistir o vivir en lugares concurridos, como escuelas, cárceles y bases militares.
- La práctica de deportes de contacto, como el rugby, porque la transmisión piel a piel del patógeno es más fácil.
- La presencia de cortes y raspaduras en la piel, debido, por ejemplo, al uso de drogas ilegales como la heroína.
- Falta de defensas inmunitarias adecuadas. Esto puede estar relacionado con enfermedades graves, como el SIDA, el lupus eritematoso sistémico y el cáncer, o con el trasplante de órganos.
- No limpiar periódicamente entornos muy concurridos, con la consiguiente contaminación de todas las superficies y todos los objetos presentes. En este sentido, debe recordarse que MRSA es una bacteria notablemente resistente.
- Mala higiene personal. Esto explica por qué el MRSA es común entre las personas sin hogar.
- Uso indiscriminado de antibióticos, que favorece la propagación de cepas bacterianas resistentes.
Síntomas y complicaciones
MRSA puede manifestarse con diferentes síntomas y signos, dependiendo de si la bacteria responsable ha infectado la piel o ha penetrado más profundamente en la sangre y otros órganos internos del cuerpo.
MRSA UBICADO A NIVEL DE LA PIEL
Cuando el MRSA se expresa en la piel puede causar furúnculos, abscesos y fenómenos infecciosos de celulitis.
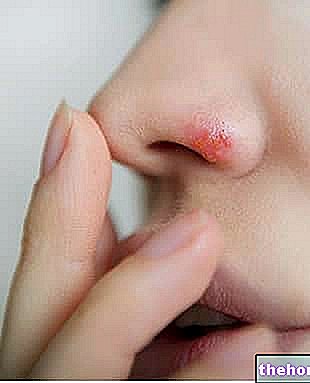
Forúnculos y abscesos. Un forúnculo es una protuberancia de la piel llena de pus debido a una "inflamación superficial de los folículos pilosos; un absceso, por otro lado, es una acumulación de pus, bacterias, plasma y detritos celulares, que también pueden formarse en lugares distintos del piel.
Celulitis infecciosa. La celulitis infecciosa es una inflamación aguda y severa de la dermis y las capas subcutáneas (NB: la dermis es la capa intermedia de la piel, ubicada debajo de la epidermis y por encima de la hipodermis). Su aparición hace que la piel se ponga roja, cálida y suave al tacto. , doloroso e hinchado.
Según algunas estimaciones, el 75% de las formas de CA-MRSA se localizan en la piel.
MRSA INVASOR

Figura: Un hervor. Desde el sitio: prn.org
Cuando la bacteria MRSA logra atravesar la piel (que actúa como barrera protectora) y llegar a la sangre o los tejidos internos del cuerpo, puede causar consecuencias desagradables y en ocasiones muy graves.
En casos moderados, MRSA invasivo (como se llama MRSA extendido a la sangre y los tejidos internos del cuerpo) causa:
- Fiebre a 38 ° C
- Escalofríos
- Sensación de malestar general
- Confusión
- Mareo
- Dolores musculares
- Sensación de dolor, hinchazón y entumecimiento en las partes del cuerpo afectadas.
En casos severos, MRSA invasivo puede resultar en:
- Septicemia. Es el término médico utilizado para indicar la presencia persistente de bacterias en la sangre; esta condición es diferente de la bacteriemia, con la que en cambio se identifica una presencia transitoria de bacterias en la sangre.
La septicemia severa puede escalar al llamado choque séptico, cuyo signo principal es una caída marcada de la presión arterial (hipotensión severa). - Infecciones del tracto urinario (es decir, uréteres, vejiga y uretra).
- Endocarditis. Es un proceso inflamatorio que afecta las membranas que recubren las cavidades internas del corazón y las cuatro válvulas cardíacas.
- Neumonía. Es una inflamación de los pulmones.
- Artritis septica. Es la inflamación de las articulaciones provocada por bacterias.
- Osteomielitis. Es un proceso infeccioso que afecta a los huesos.
- Juanetes.
¿Pueden los abscesos por MRSA y la celulitis infecciosa causar los mismos síntomas que el MRSA invasivo?
La respuesta a esta pregunta es: "Sí, cuando hay un empeoramiento de las condiciones y las bacterias llegan a la sangre" (capítulo dedicado a la prevención).
Diagnóstico
Para saber si hay una "infección bacteriana de Staphylococcus aureus, se debe realizar un cultivo en una muestra de sangre (hemocultivo), orina (cultivo de orina), células (cultivo celular) o esputo. Conceptualmente, todos son procedimientos muy similares: una vez que se ha tomado la muestra biológica elegida (por ejemplo, sangre), se inocula en diferentes medios de cultivo, cada uno de los cuales es adecuado para el crecimiento de una bacteria específica. Si en el suelo adecuado para el crecimiento de Staphylococcus aureus se observa su reproducción, significa que la infección bacteriana en curso es causada precisamente por el Staphylococcus aureus.
SIGUIENTE PASO: ANTIBIOGRAMA
El siguiente paso de la "prueba de cultivo es" el antibiograma, que es la prueba de sensibilidad de un microorganismo (en este caso específico, el Staphylococcus aureus) a uno o más antibióticos. Esta investigación es para averiguar si es Staphylococcus aureus encontrado en el paciente:
- Es resistente o no a las penicilinas y cefalosporinas (si es una cepa de MRSA).
- Es sensible a algún antibiótico en particular. El antibiótico o los antibióticos que han demostrado su eficacia se utilizarán durante el curso de la terapia.
Tratamiento
Terapia para infecciones con Staphylococcus aureus La resistencia a la meticilina depende de al menos tres factores diferentes, a saber:
- El sitio de la infección, si se limita a la piel o se extiende a la sangre y algunos tejidos internos del cuerpo.
- El antibiótico al que se ha demostrado que es susceptible la cepa particular de MRSA responsable.
- La gravedad de los síntomas en su lugar.
¿QUÉ HACER CUANDO MRSA ESTÁ EN LA PIEL?
Para furúnculos y abscesos, el tratamiento más adecuado suele ser la incisión de la zona afectada, seguida de drenaje de pus. Ambas operaciones se realizan, después de anestesia local, con una aguja o bisturí esterilizados.
Para la celulitis infecciosa, en cambio, el tratamiento consiste en la administración oral o intravenosa de uno de los antibióticos que son eficaces en el antibiograma. La duración del tratamiento, en estos casos, es variable y puede durar desde un mínimo de 5 días. .hasta un máximo de 14 días.
¿QUÉ HACER CUANDO MRSA ES INVASOR?
En caso de MRSA invasivo, se requiere hospitalización y una combinación de varios antibióticos (un antibiótico solo, de hecho, puede no ser suficiente) .La administración de estos medicamentos es por inyección y tiene una duración variable en relación con el órgano infectado. ( puede ser hasta seis semanas).
¿Qué implica la hospitalización?
Los pacientes con MRSA ingresan en la sala de aislamiento para proteger a otros pacientes y evitar la propagación de la infección. Pueden recibir visitas de familiares y amigos; éstos, sin embargo, deben protegerse con bata, mascarilla y guantes, y evitar el contacto con su ser querido.
DESCOLONIZACIÓN
La descolonización es el proceso de eliminar las bacterias presentes en un individuo colonizado.
Lista de los principales antibióticos que se pueden utilizar en caso de MRSA:
- Linezolid
- Trimetoprima
- Clindamicina
- Doxiciclina
- Minociclina
- Teicoplanina
- Vancomicina
- Daptomicina
Se consigue lavando cuidadosamente la piel (especialmente las manos), con detergentes (jabones y champús), desinfectantes y preparados a base de alcohol.
Para obtener buenos resultados, es suficiente realizar todo el procedimiento una vez al día durante 5 días consecutivos.
Prevención
Para prevenir el HA-MRSA, es bueno que todos los pacientes, el personal sanitario y quienes visitan a sus familiares enfermos adopten determinadas medidas de higiene.
Los pacientes deben tener cuidado de lavarse las manos después de cada uso del baño y en cada comida; Además, deben asegurarse de que la habitación y el baño estén siempre limpios.
El personal sanitario (médicos, enfermeras y técnicos de laboratorio) debe utilizar la ropa indicada (es decir, bata, guantes y, en el caso de pacientes con enfermedades infecciosas, mascarilla) y debe lavarse las manos con jabones desinfectantes después de cada contacto con los pacientes (aunque sea mínimo ).
Sin embargo, para prevenir CA-MRSA, es una buena idea:
- Lávese las manos varias veces al día y dúchese con regularidad.
- Mantenga las uñas cortas y limpias. De hecho, diferentes tipos de bacterias pueden acechar en las uñas y, con una uña larga, es más fácil rayar o rayar a otra persona.
- No comparta productos que se utilicen directamente en contacto con la piel, como jabones, desodorantes en barra, etc.
- No comparta la toalla.
- No comparta navajas de afeitar, limas de uñas, cepillos de dientes, cepillos para el cabello y peines.
¿Cómo prevenir un empeoramiento de MRSA en la piel?
Es una buena idea vendar la zona anatómica afectada con una gasa esterilizada, al menos hasta que el médico lo examine.
Además, si ha tocado el área infectada por MRSA, debe lavarse las manos y evitar reciclar la gasa usada, que en su lugar debe tirarse en contenedores especiales para desechos.












.jpg)