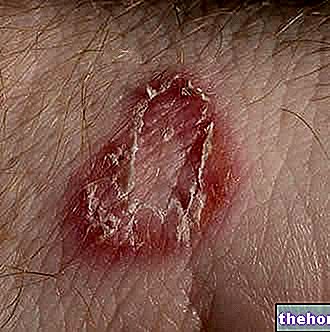
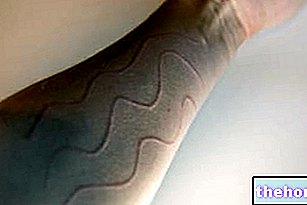
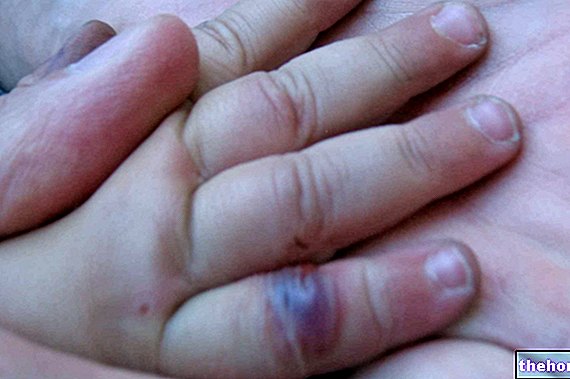
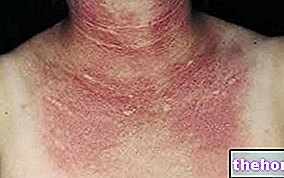
Las manifestaciones típicas de esta erupción son: picazón, enrojecimiento, ampollas y / o costras.
Actualmente, las causas del eccema aún no están claras. En este sentido, los investigadores plantearon la hipótesis de que tanto factores ambientales como genéticos juegan un papel determinante.
Existen numerosos tipos de eczema. Los tipos más comunes de eccema son: eccema atópico, dermatitis de contacto, eccema seborreico y eccema asteatótico, algunos de los eccemas menos comunes son: dishidrosis, eccema discoide, eccema varicoso, dermatitis herpetiforme y neurodermatitis.

Hay varios tipos de eczema; cada uno de estos tipos tiene algunas particularidades, que un ojo experto es capaz de reconocer.
¿SON SINÓNIMO ECZEMA Y DERMATITIS?
En medicina, los términos eccema y dermatitis son sinónimos, por lo que se refieren a la misma condición inflamatoria de la piel.
EPIDEMIOLOGÍA
Según algunas encuestas estadísticas, las personas de todo el mundo que sufrían de eccema, en 2010, eran unos 230 millones, o alrededor del 3,5% de la población mundial.
El eccema afecta principalmente a los jóvenes: por ejemplo, en el Reino Unido, alrededor del 20% de los niños padecen dermatitis; en los Estados Unidos, alrededor del 10%.
El sexo más afectado es el femenino.
Curiosamente y por razones aún poco claras, desde 1940 hasta 2000, la tasa de incidencia de eccema ha ido en aumento. En otras palabras, a lo largo de los años, el eccema se ha convertido en un problema cada vez más extendido.
Un interesante estudio estadounidense de 2010 investigó qué tan común era el eccema ese año entre las personas con un trabajo en los Estados Unidos. Encontró que la dermatitis afectaba aproximadamente al 10% de los trabajadores (es decir, más de 15 millones de personas) y era particularmente frecuente entre los trabajadores sociales y de salud.
FACTORES GENÉTICOS
Al analizar el perfil genético de numerosos pacientes con eccema, los investigadores observaron que muchos sujetos de prueba expresaban algunos genes específicos de manera diferente a lo normal.
Además, prestando atención a los antecedentes familiares de los mismos pacientes y de otros, encontraron que el eccema era un problema recurrente dentro de diferentes familias.
Estos dos curiosos descubrimientos, por tanto, han llevado a los expertos a pensar que, en algunos casos, el eccema tiene una base genético-hereditaria.
Entre los genes que parecen afectar a la presencia de algunos tipos de eccemas, merece una mención especial el gen de la filagrina, una proteína presente en la epidermis y que une los filamentos de queratina.
Curiosidad
Por razones aún desconocidas, las personas con enfermedad celíaca desarrollan eccema con una frecuencia tres veces mayor que las personas sin enfermedad celíaca. Lea el estudio en profundidad
Por lo general, el signo más característico del eccema es la erupción, también conocida como sarpullido o sarpullido.
Un "sarpullido de eccema puede presentarse con o sin ampollas; puede ser el lugar de enrojecimiento, irritación, hinchazón y / o piel seca; puede coincidir con un área" con mucha picazón (es decir, que pica); puede desarrollar lesiones supurativas y / o costrosas; etc.
Es importante señalar que las características de la erupción dependen en gran medida del tipo de eccema en curso.

ASIENTO DE LA ERUPCIÓN DE LA PIEL
La ubicación del cuerpo afectado por la erupción depende del tipo de eccema.
Sin embargo, las regiones más comúnmente afectadas son: cuello, tronco (pecho, vientre y espalda), manos, muñecas, antebrazos, piernas y tobillos.
Es bastante raro que el sarpullido El eccema aparece a nivel de los genitales, por lo tanto, en las proximidades de la vulva o el escroto. Sin embargo, cuando esto sucede, los síntomas y signos son bastante intensos y con tendencia a "aparecer y desaparecer".
COMPLICACIONES
Las complicaciones del eccema a menudo están relacionadas con una picazón muy intensa.
De hecho, una sensación de picazón particularmente marcada induce al individuo con eccema a frotar repetidamente la piel, provocando así lesiones cutáneas por rascarse.
Estas lesiones cutáneas representan, para las bacterias, una posible vía de acceso al organismo.
La entrada de bacterias en el organismo puede desencadenar una infección, cuyos síntomas típicos son: fiebre alta, aparición de pus y dolor agudo.
Los médicos recurren a análisis más profundos, como pruebas de alergia y biopsia de piel, cuando quedan dudas sobre el tipo de eccema.
y varios medicamentos, que incluyen:
- Corticosteroides para uso tópico u oral (N.B: "uso tópico" significa que el preparado en cuestión debe aplicarse directamente sobre la zona afectada).
- Inmunosupresores tópicos.
- Antibióticos tópicos u orales.
- Antihistamínicos.
Para algunos tipos de eccema, los médicos también pueden recetar algún tipo de fototerapia (fotoquimioterapia, terapia fotodinámica, etc.).
EMOLIENTES
Todas las preparaciones capaces de suavizar, humedecer y hacer más elásticas las capas superficiales de la piel son emolientes.
Claramente para uso tópico, los emolientes alivian los trastornos de la erupción y ayudan a que la piel recupere su apariencia normal.
CORTICOSTEROIDES
Los corticosteroides son potentes fármacos antiinflamatorios que pertenecen a la familia de los esteroides.
Si se toman durante períodos prolongados y / o en dosis excesivas, pueden tener efectos secundarios graves, como: osteoporosis, diabetes, cataratas, hipertensión u obesidad.
Dos corticosteroides que se utilizan particularmente en presencia de eccema son la hidrocortisona y el propionato de clobetasol.
Los efectos secundarios de los corticosteroides tópicos consisten en: acné, aumento del crecimiento del cabello, telangiectasia y adelgazamiento de la piel.
SUPRESORES INMUNITARIOS
Los inmunosupresores son medicamentos que reducen la eficacia de las defensas inmunitarias de un organismo.
Gracias a esta propiedad, consiguen paliar la respuesta inflamatoria que pone en marcha el eccema.
En cuanto a los efectos secundarios, conviene recordar que la ingesta de inmunosupresores hace que el organismo sea más frágil, aumentando la susceptibilidad a las infecciones.
Uso topico
Uso sistémico
- Pimecrolimus
- Tacrolimus
- Ciclosporina
- Azatioprina
- Metotrexato
ANTIBIÓTICOS
Los médicos prescriben el uso de antibióticos solo si alguna zona de la piel afectada por el eccema ha desarrollado una infección bacteriana.
ANTIHISTAMINAS
Los antihistamínicos son medicamentos que bloquean la liberación de histamina, un compuesto producido por algunas células del cuerpo y liberado en caso de inflamación.
Los médicos prescriben un tratamiento a base de antihistamínicos cuando el eccema causa picazón e irritación intensas.
Un antihistamínico ampliamente utilizado en presencia de dermatitis es la difenhidramina.
Para más información: Medicamentos para tratar el eccema y el eccema debido a determinadas afecciones mórbidas (infecciones, linfomas, etc.).
ECZEMA ATOPICO
El eccema atópico o dermatitis atópica es el tipo de eccema más común en los seres humanos.
Según médicos y expertos en enfermedades de la piel, sería un trastorno alérgico, con un componente genético-hereditario.
Particularmente común entre los niños (pero potencialmente capaz de aparecer a cualquier edad), la dermatitis atópica afecta principalmente a:
- Personas que padecen asma o fiebre del heno.
- Personas con antecedentes familiares de eccema, asma o fiebre del heno (por lo tanto, personas con familiares que padecen una de estas afecciones).
- Individuos con algún defecto en la barrera cutánea.
La erupción del eccema atópico generalmente implica picazón, eritema, enrojecimiento de la piel y ampollas.
Estimulado por el contacto con jabones, ropa áspera, algunos productos químicos domésticos y / o ácaros del polvo, las manifestaciones del eccema atópico afectan principalmente a la cara, las manos, los pies, la parte interna de los codos y la parte posterior de las rodillas.
Los tratamientos más adecuados incluyen: el uso de emolientes, la aplicación de corticoides en las zonas afectadas, la administración de inmunosupresores y antibióticos (si existen infecciones bacterianas) y finalmente algunas sesiones de fotoquimioterapia.
Para más información: Síntomas del eccema atópico
CONTACTO ECZEMA
El eccema de contacto o dermatitis de contacto es una afección inflamatoria de la piel que aparece después del contacto con sustancias que son inofensivas para la mayoría de las personas.
La dermatitis de contacto puede ser de dos tipos: dermatitis de contacto irritativa y dermatitis de contacto alérgica.
- La dermatitis de contacto irritante resulta de la interacción (a veces ocasional, a veces repetitiva) con irritantes particularmente poderosos, como el lauril sulfato de sodio.
- La dermatitis alérgica de contacto, por otro lado, surge como resultado de la interacción con alérgenos (es decir, sustancias que en algunas personas desencadenan una reacción alérgica).
Algunos alérgenos típicos que caracterizan la dermatitis de contacto son: níquel, hiedra venenosa y cosméticos que contienen el llamado bálsamo del Perú.
Localizado principalmente en las manos, el eccema de contacto causa una erupción caracterizada por picazón, hinchazón, piel seca y enrojecimiento de la piel.
Los tratamientos más adecuados incluyen: la aplicación de emolientes, el uso de corticoides, el uso de antihistamínicos y, solo en presencia de infecciones bacterianas, la ingesta de antibióticos.
En presencia de dermatitis alérgica de contacto, los médicos recomiendan evitar el contacto con cualquier producto o sustancia que contenga el alérgeno.
ECZEMA SEBORREICO
El eccema seborreico es una afección típica del cuero cabelludo, que en algunos casos también puede afectar las cejas, los lados de la nariz, la zona anatómica detrás de las orejas, la ingle y el centro del pecho.
El eccema seborreico provoca una erupción caracterizada por la formación y pérdida de escamas grasosas. A nivel del cuero cabelludo, estas escamas grasosas toman el nombre genérico de caspa.
Las causas precisas del eccema seborreico aún se desconocen. Sin embargo, los investigadores creen que las infecciones producidas por el hongo Malassezia furfur son un posible factor que contribuye a este tipo de dermatitis.
Los tratamientos más adecuados incluyen: el uso de detergentes y champús a base de ácido salicílico, selenio, zinc o alquitrán de hulla, la aplicación de corticoesteroides; y finalmente la ingesta de preparados antifúngicos.
Para saber mas:
Síntomas de la dermatitis seborreica Medicamentos para la dermatitis seborreica
ECZEMA ASTEATÓSICO
El eccema asteatótico, o eccema xerótico o xerosis, es una inflamación de la piel que provoca, sobre todo, endurecimiento y sequedad de la piel y, con menor frecuencia, picor.
Es típico de la vejez y suele localizarse en las extremidades y el tronco.
Deshidrosis
La dishidrosis, o eccema dishidrótico o pomfolix, es una dermatitis que afecta principalmente a las manos y los pies.
Generalmente, es responsable de una "erupción cutánea, caracterizada, en una fase inicial, por ampollas y picor y, posteriormente, por enrojecimiento".
La dishidrosis tiene, en muchos casos, las características de un trastorno crónico.
Los tratamientos y remedios más efectivos incluyen: la administración de corticosteroides, fototerapia (en particular fotoquimioterapia) y la aplicación de compresas húmedas / frías en áreas sintomáticas.
ECZEMA DESCUBRE
El eccema discoide, o eccema numular, es una dermatitis que causa parches de color rojo pardusco, ovalados o circulares en varias partes del cuerpo.
Los sitios anatómicos más afectados son: antebrazos, manos, pies, tronco y piernas.
Se desconocen los desencadenantes precisos del eccema discoide, aunque algunos estudios clínicos informan de la posible influencia del estado de la piel seca.
Los tratamientos más efectivos incluyen: la aplicación de emolientes, la administración de corticosteroides y la ingesta de antibióticos (si existe una infección).
ECZEMA DE STASI VARICOSO
El eccema de estasis, o dermatitis venosa o dermatitis varicosa, es una inflamación de la piel que desarrollan personas con problemas de circulación venosa en las piernas (varices, reducción del retorno venoso al corazón, etc.).
Con causas totalmente desconocidas, el eccema de estasis causa una erupción caracterizada por enrojecimiento, picazón, descamación y piel oscura.
Es más común en personas mayores de 50 años.
ECZEMA HERPETIFORME
El eccema herpetiforme es una dermatitis que produce una erupción, caracterizada por ampollas y prurito y de apariencia simétrica.
Las zonas anatómicas más afectadas son: brazos, piernas, rodillas y espalda.
Por razones aún desconocidas, el eccema herpetiforme es particularmente común entre las personas con enfermedad celíaca.
NEURODERMATITIS
La neurodermatitis es un eccema particular que aparece en quienes tienen el hábito nervioso de rascarse en una determinada zona de la piel.
Por lo general, causa picazón y engrosamiento de la piel.
Para curarse, los remedios consisten en buscar la forma de no rascarse y tomar algunos antiinflamatorios.
AUTO-ECZEMATIZACIÓN
La autoeczematización es un tipo de eccema que se produce como resultado de infecciones parasitarias o fúngicas, bacterianas o virales.
Por lo general, el sitio de la erupción está lejos del sitio de la infección.
Al tratar adecuadamente la infección que la favorece, la autoeczematización es tratable con excelentes resultados.
DERMATITIS PERIORAL
La dermatitis perioral es un eccema que provoca una erupción alrededor de la boca.
Las características típicas de esta erupción son: la presencia de ampollas, picazón y ardor.
Los posibles factores de riesgo incluyen: el uso de pastas dentales a base de flúor, el uso de anticonceptivos orales, la aplicación de algunos cosméticos, el uso de algunos detergentes, la exposición al frío, etc.
Por lo general, los médicos tratan este tipo de eccema con inmunosupresores y antibióticos, y desaconsejan la exposición al sol.