Generalidad
El queratocono es una enfermedad que provoca la deformación de la córnea (superficie ocular transparente colocada delante del iris, que funciona como una lente convergente que permite el correcto paso de la luz hacia las estructuras internas del ojo).

El queratocono no permite el correcto paso de la luz hacia las estructuras oculares internas y modifica el poder refractivo de la córnea, provocando una distorsión en la visión.
Síntomas
Para más información: Síntomas del queratocono
El queratocono es una enfermedad de progresión lenta. La deformación de la córnea puede afectar a uno o ambos ojos, aunque los síntomas en un lado pueden ser marcadamente peores que en el otro (la enfermedad puede presentarse de forma asimétrica bilateral).

Los síntomas del queratocono pueden incluir:
- Visión distorsionada;
- Mayor sensibilidad a la luz (fotofobia);
- Irritación leve de los ojos;
- Visión borrosa
- Visión doble con un ojo cerrado (poliopía monocular).
El queratocono a menudo progresa lentamente en el transcurso de 10 a 20 años antes de estabilizarse.
Durante la evolución de la afección, las manifestaciones más comunes son:
- Agudeza visual deteriorada en todas las distancias;
- Visión nocturna reducida
- Aumento de miopía o astigmatismo de kerotocone;
- Cambios frecuentes en los anteojos recetados
- Incapacidad para usar lentes de contacto tradicionales.
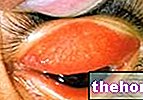
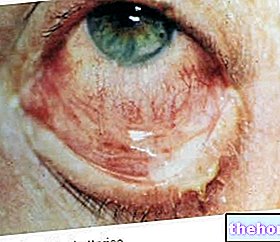
En ocasiones, el queratocono puede avanzar más rápidamente, provocando edema corneal y cicatrización. La presencia de tejido cicatricial en la superficie de la córnea determina la pérdida de su homogeneidad y transparencia; como resultado, puede producirse opacidad, lo que reduce significativamente la visión.
Las anomalías o lesiones corneales asociadas con el queratocono pueden afectar significativamente la capacidad para realizar tareas simples, como conducir, mirar televisión o leer un libro.
Causas
Aún no se conoce la causa exacta del queratocono, algunos investigadores creen que la genética juega un papel importante, ya que se estima que alrededor del 10-15% de las personas afectadas tienen al menos un miembro de la familia con la misma condición (evidencia de transmisión genética).
Además, el queratocono a menudo se asocia con:
- lesión o daño de la córnea: frotarse los ojos enérgicamente, irritación crónica, uso de lentes de contacto durante períodos prolongados, etc.
- Otras afecciones oculares, que incluyen: retinitis pigmentosa, retinopatía del bebé prematuro y queratoconjuntivitis primaveral.
- Enfermedades sistémicas: amaurosis congénita de Leber, síndrome de Ehlers-Danlos, síndrome de Down y osteogénesis imperfecta.
Algunos investigadores creen que un desequilibrio en la actividad enzimática dentro de la córnea puede hacerla más vulnerable al daño oxidativo de los radicales libres y otras especies oxidantes. Las proteasas particulares muestran signos de mayor actividad y funcionan rompiendo parte de los enlaces cruzados entre las fibras de colágeno en el estroma (la parte más profunda de la córnea). Este mecanismo patológico produciría un debilitamiento del tejido corneal, con la consecuente reducción del grosor y la resistencia biomecánica.
Diagnóstico
El diagnóstico temprano puede prevenir mayores daños y pérdida de la visión. Durante un examen de la vista de rutina, los médicos le hacen preguntas al paciente sobre los síntomas visuales y cualquier predisposición familiar, luego verifican el astigmatismo irregular y otros problemas midiendo la refracción del ojo. El oftalmólogo puede pedirle que mire a través de un dispositivo para determinar qué combinación de lentes ópticos permite una visión más nítida. Se utiliza un queratómetro para medir la curvatura de la superficie externa de la córnea y la extensión de los defectos refractivos. En casos severos, esta herramienta puede no ser suficiente para hacer un diagnóstico correcto.
Es posible que se necesiten más pruebas de diagnóstico para determinar la forma de la córnea. Éstos incluyen:
- Retinoscopia: evalúa la proyección y el reflejo de un haz de luz en la retina del paciente, examinando cómo se enfoca en la parte posterior del ojo, incluso con la inclinación hacia adelante y hacia atrás de la fuente de luz. El queratocono se encuentra entre las afecciones oculares que exhiben un reflejo de tijera (dos bandas se acercan y se distancian como las hojas de un par de tijeras).
- Examen con lámpara de hendidura: si surge una sospecha de queratocono de la retinoscopia, se puede realizar este examen. El médico dirige un haz de luz hacia el ojo y usa un microscopio de baja potencia para ver las estructuras del ojo y buscar posibles defectos en la córnea u otras partes del ojo. El examen con lámpara de hendidura evalúa la forma de la superficie corneal y busca otras características específicas del queratocono, como el anillo de Kayser-Fleischer. Consiste en una pigmentación amarillo-marrón-verdosa en la periferia de la córnea, causada por el depósito de hemosiderina dentro del epitelio corneal y evidente al examen con un filtro azul cobalto. El anillo de Kayser-Fleischer está presente en el 50% de los casos de queratocono, la prueba se puede repetir después de la administración de colirio midriático para dilatar las pupilas y visualizar la parte posterior de la córnea.
- Queratometría: esta técnica no invasiva proyecta una serie de anillos concéntricos de luz sobre la córnea. El oftalmólogo mide el reflejo de los rayos de luz para determinar la curvatura de la superficie.
- Topografía corneal (mapeo corneal): esta investigación diagnóstica le permite generar el mapa topográfico de la superficie anterior del ojo. Se utiliza un instrumento óptico computarizado para proyectar patrones de luz sobre la córnea y medir su grosor. Cuando el queratocono está en su etapa inicial etapas, la topografía corneal muestra distorsiones o cicatrices en la córnea. Alternativamente, se puede utilizar la tomografía de coherencia óptica (OCT).
Tratamiento
El tratamiento del queratocono a menudo depende de la gravedad de los síntomas y de la rapidez con la que progresa la afección. Durante la fase inicial, el defecto visual se puede corregir con gafas graduadas y lentillas blandas o semirrígidas. Sin embargo, con el tiempo la enfermedad inevitablemente adelgaza la córnea, dándole una forma cada vez más irregular que podría hacer que estos dispositivos ya no sean suficientes. El queratocono avanzado puede requerir un trasplante de córnea.